какая должна быть фракция выброса сердца норма
Рекомендации для пациентов
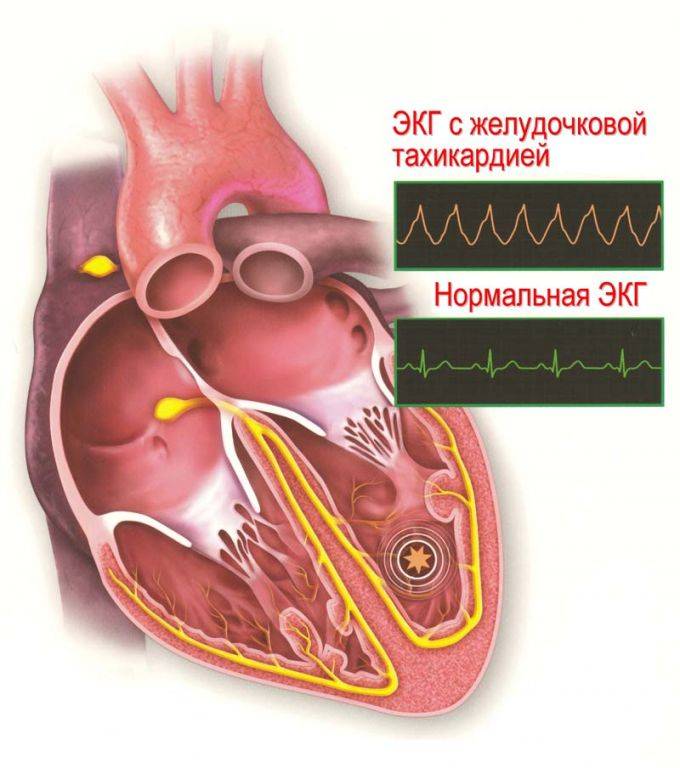
Что такое внезапная остановка сердца?
При внезапной остановке сердца оно перестаёт перекачивать кровь.
Внезапная остановка сердца - это не то же самое что инфаркт. Инфаркт наступает, когда одна или несколько артерий, снабжающих Ваше сердце кровью, закупоривается или блокируется. В результате может страдать сердечная мышца. Это можно представить как неполадку «сердечного трубопровода».
Внезапная остановка сердца может произойти в случае, если сердце начинает работать в опасно быстром ритме. Это можно представить как «электрическую» проблему сердца. Даже если неполадка «сердечного трубопровода» устранена методом ангиопластики, шунтирования или каким-либо другим способом, риск внезапной остановки сердца всё равно остается.
Причины внезапной остановки сердца.
Если Вы страдаете сердечной недостаточностью или у Вас был инфаркт, существует вероятность того, что Ваши сердечные мышцы повреждены.
При этом может страдать и проводящая (электрическая) система сердца, что создает риск внезапной остановки сердца.
Если подобная ситуация Вам близка, проконсультируйтесь с Вашим врачом по поводу целесообразности использования в целях безопасности имплантируемого дефибриллятора.
 |
Внезапная остановка сердца не имеет предвестников.
Имплантируемый дефибриллятор всегда наготове.
Необходим ли имплантируемый дефибриллятор мне?
Проблемами сердца занимаются врачи нескольких специальностей.
Кардиолог занимается такими проблемами как повышенное артериальное давление, высокий уровень холестерина и закупорка артерий.
Специалист по аритмиям занимается нарушениями работы электрической системы сердца, которая влияет на то, как сокращается Ваше сердце. Такой специалист может определить, необходим ли Вам имплантируемый дефибриллятор.
Как правило, кандидаты на установку имплантируемых дефибрилляторов имеют один или несколько следующих факторов риска:
Что такое фракция выброса?
Почему важно знать свою фракцию выброса?
Ваша фракция выброса это один из показателей, по которому Ваш врач может распознать сердечную недостаточность и оценит риск внезапной остановки сердца. Новейшие медицинские исследования показывают, что люди, не имевшие или перенесшие внезапную остановку сердца с фракцией выброса менее 40% имеют больший риск опасных ускорений сердечного ритма и внезапной остановки сердца.
Как измеряют фракцию выброса?
Обычно для определения фракции выброса используют простой и безболезненный метод, называемый эхокардиографией, или «УЗИ сердца». Этот метод, использующий для оценки работы сердца ультразвук, широко распространен и может быть выполнен в большинстве лечебных учреждений.
Что такое сердечная недостаточность?
Сердечная недостаточность это состояние, при котором возможность сердца перекачивать кровь снижена. Она может быть следствием инфаркта, неконтролируемой гипертонии или другой болезни. Из-за сердечной недостаточности работа сердца не может удовлетворить потребности организма в кислороде.
В результате в лёгких, ногах и других тканях может скапливаться жидкость.
Что такое имплантируемый дефибриллятор?
Имплантируемый дефибриллятор является наиболее эффективным методом профилактики внезапной остановки сердца.
Его можно программировать, при каждом типе нарушения будет применён только необходимый объём воздействия.
Как работает имплантируемый дефибриллятор?
В зависимости от запрограммированного режима имплантируемый дефибриллятор для восстановления ритма может вначале посылать малоэнергетические, безболезненные электрические сигналы. Если они не действуют, посылается более сильный разряд. Такой разряд люди описывают как внезапное ощущение дискомфорта, иногда даже болезненное, однако быстро проходящее. Зачастую всё заканчивается раньше, чем Вы понимаете, что собственно происходило. Положительным моментом является также то, что имплантируемый дефибриллятор защищает Вас постоянно, 24 часа в сутки.
Что происходит во время процедуры имплантации?
Обычно процедура имплантации выполняется быстро, безопасно и, как правило, под местной анестезией. При этом не требуется операции на открытом сердце, и большинство пациентов возвращаются домой в течение суток. Следующий раздел представляет собой общее описание того, что происходит во время процедуры имплантации. Ваш случай может отличаться, все детали Вы можете обсудить с Вашим врачом.
Во время имплантации.
Обычно перед началом процедуры пациенты получают успокаивающие препараты и не чувствуют боли. Ваш врач выполнит небольшой разрез в верхнем отделе грудной клетки и через вену проведёт в Ваше сердце электроды. Затем врач подключит электроды к имплантируемому дефибриллятору и запрограммирует устройство. Далее имплантируемый дефибриллятор будет помещен под кожу и разрез будет зашит. Врач проверит, правильно ли работает имплантируемый дефибриллятор.
После процедуры.
После имплантации устройства пациент обычно проводят ночь в палате, а утром может вернуться домой. Под кожей в месте расположения устройства Вы сможете ощущать небольшой бугорок, это место может быть чувствительным. Обычно рекомендуется ограничить движения рукой на стороне имплантации на 2-6 недель. Более подробные инструкции по уходу Вы сможете получить от Вашего врача. Всё же Вы можете рассчитывать на скорое возвращение к прежней активности после операции. Если у Вас возникнут вопросы, пожалуйста, обратитесь к Вашему врачу или медсестре.
 |
Начало жизни с имплантируемым дефибриллятором: первые шесть недель.
Пришло время начать вновь полноценную жизнь. Мы надеемся, что она будет наполнена надеждой и уверенностью. Конечно же, пока не наступит излечение, вы можете испытывать некоторый дискомфорт. Также, чтобы не вызвать смещение электродов, возможно, придётся немного ограничить движения левой рукой. Обычно эти ограничения рекомендуются в течение 2-6 недель. Ваш врач расскажет Вам подробнее, каких движений и нагрузок следует избежать.
Если у Вас появятся вопросы о том, что можно или нельзя делать до выздоровления, не стесняйтесь спросить Вашего врача или медсестру. Вашей семье и друзьям будет интересно узнать о Вашем имплантируемом дефибрилляторе. Возможно, Вы захотите показать место имплантации и рассказать об операции. Расскажите всем, как Вы рады чувствовать выздоровление после болезни.
Самое время рассказать друзьям и близким о том, чем Вы вскоре планируете заняться. Выберите одно из Ваших любимых занятий и постройте планы, подумайте о том, как займётесь этим снова. Вера в себя и занятие приятными, доставляющими удовольствие делами вносит большой вклад в процесс выздоровления.
Жизнь с успехом:
Достижение необходимой Вам уверенности.
Новое устройство для Вашего сердца поможет Вам чувствовать себя спокойно и уверенно. Оно всегда начеку, постоянно заботясь о Вашем сердце 24 часа в сутки. Если Ваш имплантируемый дефибриллятор выявляет расстройство ритма, он посылает восстанавливающий его электрический импульс.
Вы можете представить, что это бригада скорой помощи, которая всегда рядом. И очень скоро Вы ощутите вклад этих положительных эффектов в повседневную жизнь.
Помните о том, что вам всё равно необходимо продолжать принимать лекарства и периодически проверять работу устройства у Вашего кардиолога и электрофизиолога (специалиста по сердечному ритму).
В любом случае, Ваша жизнь в Ваших руках, так что наслаждайтесь ей. Продолжайте строить планы. Расскажите всем, как хорошо себя чувствуете, чего благодаря этому добились, чем собираетесь заниматься. Для высокого качества жизни определите, чем Вам нравится заниматься, и возвращайтесь к активному образу жизни.
Всегда помните, что если у Вас появятся вопросы о каких-либо особых занятиях, например, вождении автомобиля или возвращении на работу, то необходимо проконсультироваться с Вашим врачом.
Что происходит после разряда: подготовьте план.
Вы сами создаёте свою жизнь.
Жизнь состоит из мгновений, поэтому, чем больше удовольствия мы от них получаем, тем более плодотворной наша жизнь становится.
Имплантируемый дефибриллятор может помочь Вам получать от жизни больше удовольствия, чтобы вы могли с уверенностью смотреть в будущее, которое так много для Вас значит.
Это могут быть простые, «земные» радости, например прогулки в парке, работа в саду или общение с Вашими близкими. Важно то, что эти мгновения часто делают жизнь богаче, так что спешите ими насладиться.
Часто задаваемые вопросы.
Что делать, если мой имплантируемый дефибриллятор выполнит разряд?
Если вы получили разряд, сделайте следующее:
1. Следуйте указаниям Вашего врача о том, что делать после разряда.
2. Не беспокойтесь, найдите спокойное место, где можно сесть или прилечь.
3. Обратите внимание на свои ощущения, расскажите о них остальным.
4. Попросите кого-то из друзей или близких остаться с Вами, пока вы не почувствуете себя лучше. Если в момент разряда Вас кто-то касался, то он мог ощутить сокращение мышц груди или плеча. Разряд не подействует на касающегося Вас
5. Проинструктируйте близких или друзей вызвать скорую помощь в случае, если после разряда в течение минуты Вы не придете в сознание.
6. Если после разряда к Вам не вернется нормальное самочувствие, попросите вызвать врача и помочь Вам добраться до ближайшей медицинской помощи.
Можно ли мне будет водить автомобиль?
Большинство людей с имплантируемыми дефибрилляторами снова могут управлять автомобилем. Это зависит от рекомендаций врача, требований законодательства и условий страхования.
Можно ли мне будет путешествовать?
Большинство людей с имплантируемыми дефибрилляторами могут путешествий без каких-либо ограничений.
Путешествуя с имплантируемым дефибриллятором, Вы должны знать, что более чем в 120 странах есть центры поддержки Вашего устройства. За дополнительной информацией о путешествиях с имплантируемым дефибриллятором обратитесь к Вашему врачу.
Как себя вести с охраной аэропортов?
Охранные системы аэропортов могут обнаружить металл Вашего имплантируемого дефибриллятора, и Вас могут попросить пройти дополнительную проверку.
Может понадобиться показать идентификационную карточку Вашего устройства. Предложите проверить Вас ручным устройством. Также попросите не подносить детектор к Вашему устройству, так как он может вызвать разряд дефибрилляции.
Могу ли я проходить через системы защиты от краж в магазинах? Да. В некоторых случаях системы в магазинах, библиотеках и других местах могут временно взаимодействовать с Вашим имплантируемым дефибриллятором, если Вы задержитесь рядом с ними. Просто проходите через них с обычной скоростью.
Безопасны ли физические нагрузки?
Большинство физических нагрузок безопасны. Имплантируемый дефибриллятор различает, ускоряется ритм Вашего сердца в связи с обычной физической нагрузкой или имеет место нарушение ритма. Чтобы выбрать оптимальную тактику, обсудите уровень Вашей активности с врачом.
Как быть с интимной жизнью?
Большинство пациентов могут вернуться к прежней активности. Пациенты с имплантируемыми дефибрилляторами бывают обеспокоены, может ли в момент близости произойти разряд. Это может случится лишь в редких случаях, однако это возможно. Разряд не подействует на Вашего партнера. Ваш врач может также проконсультировать Вас по этому вопросу.
Как мне узнать, исправен ли мой имплантируемый дефибриллятор? Что случится, если батарея разрядится?
Врач, имплантировавший Вам устройство, назначит график регулярных проверок устройства. Если он обнаружит, что заряд батареи низкий, будет обсуждаться необходимость замены. Так как батарея устройства не может быть перезаряжена, необходима будет замена всего устройства, обычно это необходимо раз в 5-8 лет.
Какая должна быть фракция выброса сердца норма
Хроническая сердечная недостаточность (ХСН) – заболевание, при котором сердце оказывается неспособным перекачивать количество крови, достаточное для того, чтобы организм был обеспечен кислородом. Она может возникнуть в результате многих заболеваний сердечно-сосудистой системы, среди которых наиболее распространены ишемическая болезнь сердца, гипертония, ревматоидные пороки сердца, эндокардит. Ослабленная сердечная мышца оказывается не в состоянии перекачивать кровь, выбрасывая в сосуды все меньшее и меньшее ее количество.
Сердечная недостаточность развивается медленно и на начальных стадиях проявляется только при физической нагрузке. Характерные симптомы в покое свидетельствуют о тяжелой стадии заболевания. Прогрессируя, ХСН значительно ухудшает состояние больного, ведет к снижению работоспособности и инвалидности. Итогом ее могут стать хроническая печеночная и почечная недостаточность, тромбы, инсульты.
Своевременная диагностика и лечение позволяют замедлить развитие заболевания и предотвратить опасные осложнения. Важная роль в стабилизации состояния отводится правильному образу жизни: снижению веса, низкосолевой диете, ограничению физической и эмоциональной нагрузки.
Застойная сердечная недостаточность, сердечная недостаточность.
Синонимы английские
Heart failure, congestive heart failure.
Клинические проявления сердечной недостаточности зависят от ее длительности и тяжести и достаточно разнообразны. Развитие заболевания медленное и занимает несколько лет. При отсутствии лечения состояние пациента может ухудшаться.
К основным симптомам хронической сердечной недостаточности относятся:
Общая информация о заболевании
Сокращаясь, сердце обеспечивает непрерывную циркуляцию крови по сосудам. Вместе с кровью кислород и питательные вещества поступают ко всем органам и тканям, а конечные продукты обмена веществ, в том числе и жидкость, удаляются. Это достигается чередованием двух фаз: сокращения сердечной мышцы (оно называется систолой) и ее расслабления (диастолой). В зависимости от того, какая из фаз сердечной деятельности нарушает его работу, говорят о систолической или диастолической сердечной недостаточности.
Сердце человека можно условно разделить на правую и левую половины. Перекачивание крови в легкие и насыщение ее кислородом обеспечивается за счет работы правых отделов сердца, а за доставку крови к тканям отвечают левые. В зависимости от того, какие именно отделы не справляются со своей задачей, говорят о правожелудочковой или левожелудочковой сердечной недостаточности. При нарушенной работе левых отделов на первый план выходят одышка и кашель. Правосторонняя недостаточность проявляется системными отеками.
Чтобы подобрать необходимые лекарственные препараты, очень важно определить механизм возникновения сердечной недостаточности и ее тип.
Кто в группе риска?
Наличие хотя бы одного из нижеперечисленных факторов риска достаточно для развития хронической сердечной недостаточности. Сочетание двух или более факторов значительно повышает вероятность заболевания.
К группе риска относятся пациенты с:
Диагноз “хроническая сердечная недостаточность” ставится на основании данных об истории заболевания, характерных симптомов и результатов лабораторных и других исследований.
Объем дополнительного обследования определяется лечащим врачом.
Сердечная недостаточность – хроническое заболевание, при котором пациенты нуждаются в постоянном приеме медикаментов. Правильно подобранная терапия позволяет замедлить прогрессирование процесса, а чаще всего – улучшить состояние. В отдельных случаях требуется хирургическое лечение.
Эффективным методом лечения является постановка кардиостимуляторов, или искусственных регуляторов сердечного ритма.
В лечении хронической сердечной недостаточности значение имеет также образ жизни:
Четкое и последовательное выполнение рекомендаций кардиолога позволяет значительно замедлить патологический процесс и улучшить качество жизни пациента.
Сердечная недостаточность с восстановленной фракцией выброса: критерии диагноза и стратегии терапии
Действующие рекомендации по диагностике и лечению сердечной недостаточности (СН) выделяют три ее варианта в зависимости от фракции выброса: СН со сниженной фракцией выброса ( 40%.
Именно такие критерии использовались в подавляющем большинстве исследований СН с восстановленной фракцией выброса.
Учитывая отсутствие сведений об эффектах долгосрочной отмены терапии у таких пациентов, а также данных исследования TRED-HF, продемонстрировавшего ухудшения течения СН даже после восстановления фракции выброса при отмене терапии у пациентов с дилатационной кардиомиопатией, подчеркивается, что все больные с СН и восстановленной фракцией выброса должны продолжать прием обозначенной в рекомендациях для пациентов с СН и низкой фракцией выброса терапии.
Что касается ведения таких пациентов, то, как отмечают авторы, следует помнить, что несмотря на восстановленную фракцию выброса такие пациенты имеют повышенный риск развития сердечно-сосудистых осложнений. Кроме того, не исключено и снижение фракции выброса вновь. В связи с чем каждые 6 месяцев рекомендовано выполнение эхокардиографии, в том числе с оценкой деформации левого желудочка, каждые 6-12 месяцев – электрокардиографии (ЭКГ), а также исследование концентрации мозговых натрийуретических пептидов. В том случае, если есть основания предполагать наличие повышенного риска развития нарушений ритма сердца (например, при транстиретиновом амилоидозе), каждые 1-2 года рекомендовано выполнение холтеровского мониторирования ЭКГ. Обсуждается, что после года клинически стабильной СН с восстановленной фракцией выброса можно рассмотреть выполнение ЯМР-томографии в том случае, если она не выполнялась во время СН с низкой фракцией выброса.
Wilcox JE, et al. J Am Coll Cardiol. 2020 Aug 11;76(6):719-734.
Фракция выброса левого желудочка сердца: нормы, причины понижения и высокой, как повысить
Симптомы сниженной фракции выброса
Все симптомы, по которым можно заподозрить снижение сократительной функции сердца, обусловлены ХСН. Поэтому и симптоматика этого заболевания выходит на первое место.
Однако, согласно наблюдениям практикующих врачей УЗ-диагностики, часто наблюдается следующее – у пациентов с выраженными признаками ХСН показатель фракции выброса остается в пределах нормы, в то время как у лиц с отсутствующими явными симптомами показатель фракции выброса значительно снижен. Поэтому несмотря на отсутствие симптомов, пациентам с наличием сердечной патологии обязательно хотя бы раз в год выполнять эхокардиоскопию.
Итак, к симптомам, позволяющим заподозрить нарушение сократимости миокарда, относятся:
При отсутствии грамотного лечения систолической дисфункции миокарда такие симптомы прогрессируют, нарастают и все тяжелее переносятся пациентом, поэтому при возникновении даже одного из них следует получить консультацию врача-терапевта или кардиолога.
Нормальные показатели ФВ
Нормальное значение фракции выброса отличается у разных людей, а также зависит от аппаратуры, на которой проводится исследование, и от метода, по которому рассчитывают фракцию.
Усредненные значения составляют приблизительно 50-60%, нижняя граница нормы по формуле Симпсона составляет не менее 45%, по формуле Тейхольца – не менее 55%. Этот процент означает, что именно такое количество крови за одно сердечное сокращение необходимо протолкнуть сердцу в просвет аорты, чтобы обеспечить адекватную доставку кислорода к внутренним органам.
О запущенной сердечной недостаточности говорят 35-40%, еще более низкие значения чреваты скоротечными последствиями.
У детей в периоде новорожденности ФВ составляет не менее 60%, в основном 60-80%, постепенно достигая обычных показателей нормы по мере роста.
Из отклонений от нормы чаще, чем повышенная фракция выброса, встречается снижение ее значения, обусловленное различными заболеваниями.
Если показатель снижен, значит, сердечная мышца не может достаточно сокращаться, вследствие чего объем изгоняемой крови уменьшается, а внутренние органы, и, в первую очередь, головной мозг, получают меньше кислорода.
Иногда в заключении эхокардиоскопии можно увидеть, что значение ФВ выше усредненных показателей (60% и более). Как правило, в таких случаях показатель составляет не более 80%, так как больший объем крови левый желудочек в силу физиологических особенностей изгнать в аорту не сможет.
Как правило, высокая ФВ наблюдается у здоровых лиц при отсутствии иной кардиологической патологии, а также у спортсменов с тренированной сердечной мышцей, когда сердце при каждом ударе сокращается с большей силой, чем у обычного человека, и изгоняет в аорту больший процент содержащейся в нем крови.
Кроме этого, в случае, если у пациента имеется гипертрофия миокарда ЛЖ как проявление гипертрофической кардиомиопатии или артериальной гипертонии, повышенная ФВ может свидетельствовать о том, что сердечная мышца пока еще может компенсировать начинающуюся сердечную недостаточность и стремится изгнать в аорту как можно больше крови. По мере прогрессирования сердечной недостаточности ФВ постепенно снижается, поэтому для пациентов с клинически проявляющейся ХСН очень важно выполнять эхокардиоскопию в динамике, чтобы не пропустить снижение ФВ.
Важный метод диагностики
Исследование сердца ультразвуком
Эхокардиографическое исследование сердечно-сосудистой системы является очень важным и к тому же достаточно доступным методом диагностики. В ряде случае метод является «золотым стандартом», позволяя верифицировать тот или иной диагноз. Кроме того, метод позволяет выявить скрытую сердечную недостаточность, не проявляющую себя при интенсивных физических нагрузках. Данные об эхокардиографии (нормальных показателях) могут несколько разниться в зависимости от источника. Мы приводим нормы, предложенные Американской ассоциацией эхокардиографии и Европейской ассоциацией кардиоваскулярной визуализации от 2015 года.
Размеры камер сердца
Размеры камер сердца — параметр, который определяется для того, чтобы исключить или подтвердить перегрузку предсердий или желудочков.
Левое предсердие. Норма диаметра левого предсердия (ЛП) в мм для мужчин — ≤ 40, для женщин ≤ 38. Увеличение диаметра левого предсердия может свидетельствовать о сердечной недостаточности у пациента. Кроме диаметра ЛП, измеряется также его объем. Норма объема ЛП для мужчин в мм3 составляет ≤ 58, для женщин ≤ 52. Размеры ЛП возрастает при кардиомиопатиях, пороках митрального клапана, аритмиях (нарушениях ритма сердца), врожденных пороках сердца.
Правое предсердие. Для правого предсердия (ПП), как и для левого предсердия, методом ЭхоКГ определяются размеры (диаметр и объем). В норме диаметр ПП составляет ≤ 44 мм. Объем правого предсердия делится на площадь поверхности тела (ППТ). Для мужчин нормальным считается соотношение объем ПП/ППТ ≤ 39 мл/м2, для женщин — ≤33 мл/м2. Размеры правого предсердия могут увеличиваться при недостаточности правых отделов сердца. Легочная гипертензия, тромбоэмболия легочной артерии, хроническая обструктивная болезнь легких и другие заболевания могут стать причиной развития недостаточности правого предсердия.
ЭХО Кардиография (УЗИ сердца)
Левый желудочек. Для желудочков введены свои параметры, касающиеся их размеров. Так как практикующему врачу представляет интерес функциональное состояние желудочков в систолу и диастолу, существуют соответствующие показатели. Основные показатели размеров для ЛЖ:
Показатели диастолического и систолического объема и размера могут увеличиваться при заболеваниях миокарда, сердечной недостаточности, а также при врожденных и приобретенных пороках сердца.
Показатели массы миокарда
Масса миокарда ЛЖ может увеличиваться при утолщении его стенок (гипертрофии). Причиной гипертрофии могут быть различные заболевания сердечно-сосудистой системы: артериальная гипертензия, пороки митрального, аортального клапана, гипертрофической кардиомиопатии.
Межжелудочковая перегородка. Толщина МЖП у мужчин в мм — ≤ 10, у женщин — ≤ 9;




