какая доза инсулина при диабете 2 типа
УЗ «Могилевская городская больница скорой медицинской помощи»
Тема 12. Подбор дозы базального инсулина
Врач может назначить Вам одну или две инъекции продленного инсулина в сутки (утром и вечером).
Сколько инъекций (1 или 2) будет назначено, зависит от времени действия конкретного препарата инсулина (действует он сутки или меньше) и от инсулина, который вводится на еду.
Часто днем фон обеспечивается за счет «хвостов» пищевого инсулина, а длинный инсулин вводится только на ночь.
При схеме, при которой дневной фон поддерживается за счет пищевого инсулина, следует помнить, что если Вы будете пропускать прием пищи и не вводить короткий инсулин, то Вам днем не хватит фонового инсулина.
Потребность в базальном инсулине может меняться в течение суток. Но в целом, правильно подобранная доза базального инсулина в обычном режиме (без острых заболеваний и пр.) меняется редко. Не надо без причины каждый день изменять дозу базального инсулина. Регулировать колебания глюкозы крови в результате приема пищи надо коротким инсулином.
Доза базального инсулина адекватна, если глюкоза крови в пределах целевого уровня утром натощак, ночью и в период пропусков пищи.
Базальный ночной инсулин должен «держать» тот уровень глюкозы, который был перед сном. Т.е. если доза базального инсулина подобрана правильно, то с каким сахаром Вы легли спать, с таким и должны встать.
Какие существуют требования к базальным инсулинам?
Основное требование – отсутствие пика действия. Инсулин должен действовать максимально ровно. Иначе на пике действия возможны гипогликемии. Все генно-инженерные базальные инсулины (протамин, хумулин Н, базал, генсулин Н, протафан и др.) являются пиковыми (имеют пик действия) и это их существенный недостаток. Профиль действия этих инсулинов такой: начало — через 1-2 часа с момента подкожного введения; «пик» — 5-8 часов; общая продолжительность действия — 16-18 часов (изначально была заявлена 24 часа).
Аналоги сверхдлительного действия (лантус, гларгин, левемир, туджео, тресиба) являются беспиковыми инсулинами (инсулины «плоского» действия) и это их огромное преимущество.
Как правильно подобрать фоновый инсулин?
При диабете 2 типа часто инсулинотерапия начинается с инъекции инсулина на ночь («подколка»). При диабете 1 типа базальный инсулин также часто вводится 1 раз вечером.
Оценивать дозу вечернего базального инсулина необходимо по уровню глюкозы крови ночью и утром.
Ночью и утром уровень глюкозы крови находится в пределах целевого уровня, значит, доза инсулина подобрана правильно.
Часто на практике увеличение дозы ночного базального инсулина осуществляется по уровню глюкозы натощак. Если глюкоза крови утром выше целевых значений, просто увеличивается доза ночного инсулина. Это не совсем верный подход. Необходимо сначала разобраться, почему утром высокий уровень глюкозы.
Утренняя гипергликемия – одна из самых сложных проблем в лечении сахарного диабета.
Причиной высокого уровня гликемии утром могут быть:
В этом перечне не перечислены такие технические причины, как неисправность шприц-ручки, загиб канюли, испорченный инсулин, введение в места липодистрофий и др.
Чтобы проверить дозу базального ночного инсулина, надо правильно поужинать. Ужин должен быть не позднее, чем за 4 часа до сна. Также ужин должен быть необильным и «легким». При проверке базы на ужин нельзя есть макароны, гречку, перловку, сложные продукты (пельмени, блины, плов и пр.), творог и продукты из него (сырники, запеканка и др.), жирные продукты. Можно: пшенную кашу, геркулес, отварную картошку, отварные и свежие овощи, отварное мясо, отварная рыба, хлеб. Смысл раннего ужина: если поужинать поздно и соответственно поздно ввести короткий инсулин, то действие короткого инсулина наслоится на действие базального инсулина и нельзя будет правильно оценить дозу базального инсулина. Смысл «легкого» ужина: продукты должны усвоиться организмом до того, как человек ляжет спать, т.е. еда должна быть «быстрой». Если поужинать «медленной» едой, она «вылезет» ночью и всю ночь будет повышать уровень глюкозы крови.
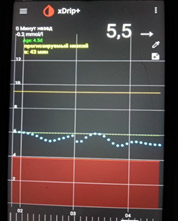
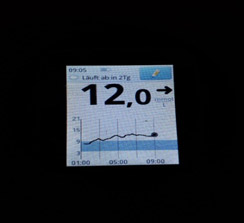
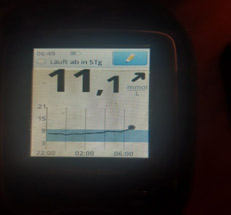
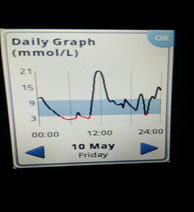
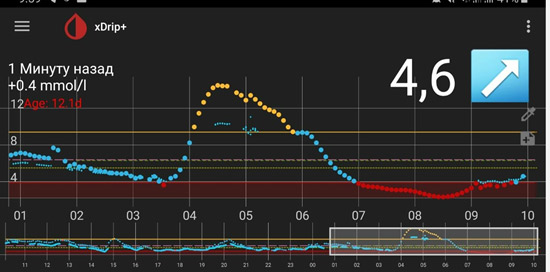
Следующий момент – замеры глюкозы. Если нет мониторинга, замеры надо делать как минимум 5 раз: перед сном; в 00.00; в 03.00; в 06.00 и перед завтраком. Для этого заводится будильник (или спящему пациенту измеряет другой человек). Еще лучше измерять каждые 2 часа. Желательно (многие считают, что обязательно) такую проверку проводить не одну ночь, а три ночи, что исключить случайные колебания. Если четко вырисовывается проблемный участок, на нем надо провести замеры каждый час.
Какие возможны варианты
1) Глюкоза ночью и утром в пределах целевого уровня – оптимальная доза базального инсулина.
На мониторинге мы видим, что глюкоза крови с 01.00 непрерывно растет, значит надо увеличивать дозу базального инсулина. Но, если на ужин ели «тяжелую» пищу (пельмени, макароны, много мяса и др.), то это может «вылезать» еда!
Что можно сделать в таком случае:
а) сместить время инъекции на более позднее время;
б) попробовать увеличить дозу инсулина – если нет тенденции к низкому уровню глюкозы;
в) вводить инсулин в более «медленное» место (ногу);
г) заменить инсулин на аналог.
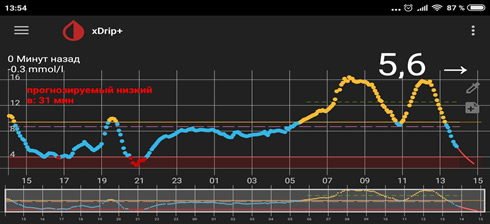
4) Низкий уровень глюкозы ночью, а утром высокий. Такая ситуация говорит об избытке базального инсулина.
В такой ситуации мы видим, что ночью глюкоза находится в целевом диапазоне, но с 4-5 утра начинается резкий рост. Борьба с «зарей» непроста. Если человек на помпе, на это время выставляется большая доза введения инсулина. Если нет, «зарю» надо «скалывать» коротким инсулином. И часто «скалывать» надо на предупреждение (т.е. путем мониторинга или частых замеров четко определяется, в какое время начинается заря, и короткий инсулин вводится до этого времени, т.к. когда «заря» развернулась, «сколоть» ее непросто).
6) Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
Ситуация похожа с «утренней зарей», но возникает после того как человек проснулся. Т.е. человек проснулся с нормальным уровнем глюкозы крови, получает базальный инсулин суточного действия, не завтракает и не вводит инсулин короткого действия. Казалось бы, глюкоза крови не должна расти (еды нет, базальный инсулин есть). Однако нередко, чем дольше не ест человек, тем больше растет глюкоза и плохо «скалывается» коротким инсулином. Это печень начинает Вас «кормить», раз не хотите есть сами. В такой ситуации надо ввести привычку завтракать вскоре после пробуждения.
В целом, ситуации с утренней зарей, передозировкой или нехваткой инсулина бывает очень сложно дифференцировать.
Проверка базального инсулина в течение дня осуществляется пропуском пищи. Чтобы оценить базу с утра до обеда, утром не вводится короткий инсулин, до обеда ничего не есть, измерять глюкозу каждый час. Чтобы оценить участок с обеда до ужина, между завтраком и ужином должно пройти не менее 4 часов, в обед не вводится короткий инсулин, пропускается обед, измеряется глюкоза каждый час. Аналогично – участок от ужина до сна. На протяжении всего проверяемого периода не должно быть перекусов, введения дополнительных доз инсулина.
Способ проверки базы пропуском еды не подходит, если дневной фон обеспечивается за счет «хвостов» короткого инсулина (т.е. инсулин длительного действия с продолжительностью действия менее 12 часов вводится 1 раз в сутки на ночь). Проверка базы должна в отсутствие физической активности, острых заболеваний, стрессов. Нельзя проверять базу после перенесенной гипогликемии.
Лекции СД 2 инсулинотерепия
занятие 1. Механизм развития снижения секреции инсулина при СД 2 типа
Механизм развития снижения секреции инсулина при СД 2 типа. Факторы, влияющие на снижение инсулиновой секреции. Профилактика снижения инсулиновой секреции при СД 2 типа. Клинические признаки, лабораторные критерии.
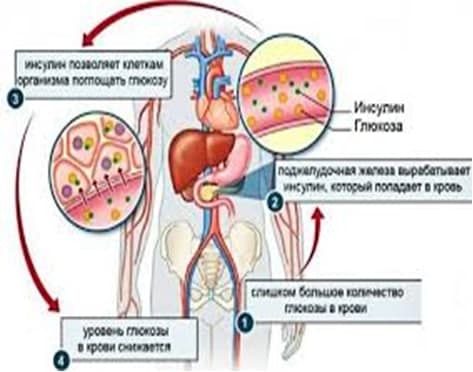
Инсулин- гормон, который вырабатывают b-клетки поджелудочной железы. При помощи инсулина глюкоза поступает в мышечную, печеночную и жировую ткань, где используется либо в виде источника энергии, либо запасается в виде гликогена. У человека без сахарного диабета инсулин вырабатывается постоянно со скоростью приблизительно 1 ЕД в час. Эта секреция называется фоновой (базальной): ее роль состоит в поддержании нормального уровня глюкозы в крови в период между приемами пищи и в ночное время.
В ответ на поступление пищи скорость секреции инсулина резко возрастает. Эта секреция инсулина называется прандиальной (болюсной): ее роль состоит в поддержании нормального уровня глюкозы после приемов пищи.
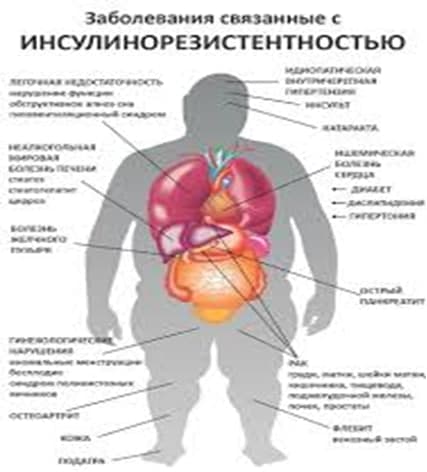
Всемирная Организация Здравоохранения признала, что ожирение во всем мире приобрело масштаб эпидемии. А связанная с ожирением инсулинорезистентность запускает каскад патологических процессов, приводящих к поражению практически всех органов и систем человека.
Еще в середине 1990-х годов в ходе многочисленных исследований была доказана роль инсулинорезистентности в развитии сахарного диабета 2 типа, сердечно-сосудистой патологии, женского бесплодия и других заболеваний.
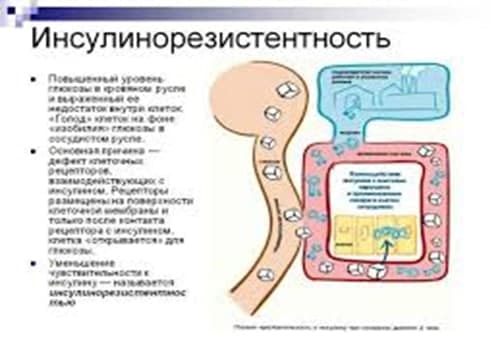
Инсулинорезистентность – это снижение чувствительности тканей организма к действию инсулина.
В норме инсулин вырабатывается поджелудочной железой в количестве, достаточном для поддержания физиологического уровня глюкозы в крови. Инсулин способствует поступлению глюкозы (основного источника энергии) в клетку.
При инсулинорезистентности чувствительность тканей к инсулину снижена, поэтому глюкоза не может попасть в клетки, ее концентрация в крови возрастает, тогда как клетки испытывают энергетический голод («голод при изобилии»). Мозг, получив от голодающих клеток сигнал «SОS», посылает команду поджелудочной железе увеличить выработку инсулина.
Избыток инсулина оказывает действие и на обмен холестерина, усиливает образование свободных жирных кислот, атерогенных липидов. Это приводит к развитию атеросклероза, а также повреждению свободными жирными кислотами самой поджелудочной железы.
Причины инсулинорезистентности
Инсулинорезистентность бывает физиологической, т.е. встречающейся у вполне здоровых людей в определенные периоды жизни, и патологической.
Причины физиологической инсулинорезистентности:
– вторая фаза менструального цикла у женщин;
– диета, богатая жирами.
Причины патологической инсулинорезистентности:
– генетические дефекты молекулы инсулина;
– избыточное потребление углеводов;
– эндокринные заболевания (тиреотоксикоз, болезнь Иценко-Кушинга и др.);
– прием некоторых лекарств (гормоны, адреноблокаторы и др.);
Признаки и симптомы
Основным признаком развивающейся инсулинорезистентности является абдоминальное ожирение, при котором избыток жировой ткани откладывается преимущественно в области живота и верхней части туловища.
Особенно опасно внутреннее абдоминальное ожирение, когда жировая ткань накапливается вокруг органов и мешает их правильной работе.
Жировая ткань в области живота очень активна. Из нее образуется большое количество биологически активных веществ, способствующих развитию:
Абдоминальное ожирение можно определить самому в домашних условиях. Для этого нужно измерить окружность талии и разделить ее на окружность бедер. В норме этот показатель не должен превышать 0,8 у женщин и 1,0 у мужчин.
Второй важный симптом инсулинорезистентности – черный акантоз. Это изменения кожных покровов в виде гиперпигментации и шелушения в естественных складках кожи (шея, подмышечные впадины, молочные железы, пах, межъягодичная складка).
У женщин инсулинорезистентность проявляется синдромом поликистозных яичников (СПКЯ), который сопровождается нарушением менструального цикла, бесплодием и гирсутизмом, избыточным ростом волос по мужскому типу.
Синдром инсулинорезистентности
В связи с наличием большого количества патологических процессов, связанных с инсулинорезистентностью, их все было принято объединить в синдром инсулинорезистентности (метаболический синдром, синдром Х).
Метаболический синдром включает в себя:
– абдоминальное ожирение (окружность талии >80 см у женщин и >94 см у мужчин);
– артериальную гипертензию (стойкое повышение артериального давления выше 140/90 мм рт.ст.);
– сахарный диабет или нарушение толерантности к глюкозе;
– нарушение обмена холестерина, повышение уровня его «плохих» фракций и снижение «хороших».
Опасность метаболического синдрома – в высоком риске сосудистых катастроф (инсульты, инфаркты и т. п.). Избежать их можно только снизив вес и контролируя уровни артериального давления, глюкозы и фракций холестерина в крови.
Диагностика
Для определения инсулинорезистентности существует несколько методов. Наиболее точным является эугликемический гиперинсулинемический клэмп (ЭГК, клэмп-тест), который в настоящее время используется только в научных целях, поскольку он сложен, требует специальной подготовки и внутривенного доступа.
Остальные методы диагностики называются непрямыми, они оценивают влияние собственного, а не введенного извне инсулина на обмен глюкозы.
Пероральный глюкозотолерантный тест (ПГТТ) выполняется следующим образом. Пациент сдает кровь натощак, затем выпивает концентрированный раствор глюкозы и повторно сдает анализ через 2 часа. В ходе теста оцениваются уровни глюкозы, инсулина и С-пептида (С-пептид – это белок, с которым связан инсулин в своем депо).
Нарушение гликемии натощак и нарушение толерантности к глюкозе расцениваются как предиабет и в большинстве случаев сопровождаются инсулинорезистентностью. Если в ходе теста соотнести уровни глюкозы с уровнями инсулина и С-пептида, более быстрое повышение последних также говорит о наличии резистентности к инсулину.
Внутривенный глюкозотолерантный тест (ВВГТТ) похож на ПГТТ, но в этом случае глюкозу вводят внутривенно и через короткие промежутки времени многократно оценивают те же показатели, что и при ПГТТ. Этот анализ более достоверен в случае, когда у пациента есть заболевания желудочно-кишечного тракта, нарушающие всасывание глюкозы.
Индексы инсулинорезистентности
Наиболее простой и доступный способ выявления инсулинорезистентности – расчет ее индексов. Для этого человеку достаточно сдать кровь из вены. В крови определят уровни инсулина и глюкозы и по специальным формулам рассчитают индексы НОМА-IR и caro. Их также называют анализом на инсулинорезистентность.
Индекс НОМА-IR (Homeostasis Model Assessment of Insulin Resistance) рассчитывается по следующей формуле:
НОМА = (уровень глюкозы (ммоль/л) * уровень инсулина (мкМЕ/мл)) / 22,5
В норме индекс НОМА не превышает 2,7, причем этот показатель одинаков для мужчин и для женщин, и после 18 лет не зависит и от возраста. В подростковый период индекс НОМА несколько повышается из-за физиологической резистентности к инсулину в этом возрасте.
Причины повышения индекса НОМА:
– инсулинорезистентность, которая говорит о возможном развитии сахарного диабета, атеросклероза, синдрома поликистозных яичников, чаще на фоне ожирения;
– гестационный сахарный диабет (диабет беременных);
– эндокринные заболевания (тиреотоксикоз, феохромацитома и др.);
– прием некоторых лекарственных препаратов (гормоны, адреноблокаторы, препараты для снижения уровня холестерина);
– хронические заболевания печени;
– острые инфекционные заболевания.
индекс caro = уровень глюкозы (ммоль/л) / уровень инсулина (мкМЕ/мл)
Индекс caro у здорового человека составляет не менее 0,33. Снижение этого показателя – верный признак резистентности к инсулину.
Как правильно сдавать анализы
Диагностика и определение инсулинорезистентности происходит при соблюдении следующих правил:
– запрещено курить в течение получаса до исследования;
– запрещены физические нагрузки за полчаса до теста;
– кровь из вены сдается утром натощак, после 10–14-часового перерыва в приеме пищи.
– лечащего врача необходимо поставить в известность по поводу принимаемых лекарств.
– нежелательно сдавать кровь на анализ после сильных стрессов, в период острых заболеваний и обострения хронических.
Лечение инсулинорезистентности – диета, спорт, препараты
Прежде чем говорить о лечении инсулинорезистентности, важно еще раз напомнить, что резистентность к инсулину – физиологическая норма в определенные периоды жизни. Она сформировалась в процессе эволюции как способ адаптации к периодам длительной нехватки пищи. И лечить физиологическую инсулинорезистентность в подростковый период или во время беременности не нужно.
Патологическая же инсулинорезистентность, приводящая к развитию серьезных заболеваний, нуждается в коррекции.
Снизить инсулинорезистентность можно самым простым способом – снизив вес. Уменьшение количества жировой ткани приводит к повышению чувствительности клеток организма к инсулину.
В снижении веса важны 2 момента: постоянные физические нагрузки и соблюдение низкокалорийной диеты.
Физические нагрузки должны быть регулярными, аэробными, 3 раза в неделю по 45 мин. Хорошо подойдут бег, плавание, занятия фитнесом, танцами. Во время занятий активно работают мышцы, а именно в них находится большое количество рецепторов инсулина. Активно тренируясь, человек открывает доступ инсулина к его рецепторам на поверхности клеток, т.е. помогает гормону преодолеть резистентность.
Правильное питание с соблюдением низкокалорийной диеты – такой же важный шаг в лечении инсулинорезистентности, как и спорт. Нужно резко снизить потребление простых углеводов (сахар, конфеты, шоколад, хлебобулочные изделия). Меню должно состоять из 5–6 приемов пищи, порции необходимо уменьшить на 20–30%, стараться ограничить животные жиры и увеличить количество клетчатки в пище.
На практике часто оказывается, что похудеть человеку с инсулинорезистентностью не так просто. Если при соблюдении диеты и наличии достаточной физической нагрузки не достигается снижение веса, назначаются лекарственные препараты.
Наиболее часто используется метформин. Он усиливает чувствительность тканей к инсулину, уменьшает отложение запасов глюкозы в виде гликогена в печени и мышцах, усиливает потребление глюкозы мышцами, уменьшает ее всасывание в кишечнике. Принимается этот препарат по назначению врача и под его контролем, поскольку имеет ряд побочных эффектов и противопоказаний. И тем не менее на сегодняшний день метформин во всем мире считается золотым стандартом лечения инсулинорезистентности, некоррегируемой изменением образа жизни, а также сахарного диабета 2 типа.
занятие 2. Особенности инсулинотерапии при СД 2 типа
Особенности инсулинотерапии при СД 2 типа, отличия от инсулинотерапии при СД 1 типа. Инсулинотерапия: виды инсулина, схемы инсулинотепарии, правила расчета дозы инсулина. Средства введения инсулина.
КОГДА НАЗНАЧАЮТ ИНСУЛИН?
Открытие инсулина в 1921 году и его практическое применение было революцией в лечении сахарного диабета. Люди перестали умирать от диабетической комы. В связи с отсутствием других препаратов в то время больные сахарным диабетом 2 типа тоже лечились инсулином, причем с очень хорошим эффектом. Но даже сейчас, когда разработан и применяется целый ряд сахароснижающих препаратов в таблетках, пользуются инсулином подавляющее большинство больных сахарным диабетом 2 типа.
В большинстве случаев делается это не по жизненным показаниям, а для достижения нормального уровня глюкозы в крови, если такая цель не была достигнута всеми вышеперечисленными средствами (диетой, физическими нагрузками и сахароснижающими таблетками).
Следует понять, что никакого вреда для организма от лечения инсулином быть не может (в качестве примера можно привести людей, больных сахарным диабетом 1 типа, которые вводят инсулин в течение десятков лет с самого начала заболевания).
ПРЕПАРАТЫ ИНСУЛИНА
Препараты инсулина продленного действия (пролонгированные) получают путем добавления к инсулину специальных веществ, которые замедляют всасывание его из-под кожи. К этой группе относят прежде всего препараты средней продолжительности действия. Профиль их действия следующий: начало — через 2 часа, пик — через 6-10 часов, окончание — через 12-16 часов, в зависимости от дозы.
Пролонгированные аналоги инсулина получают путем изменения химической структуры инсулина, они относятся к группе инсулинов длительного действия. Они прозрачные, поэтому не требуют перемешивания перед инъекцией. Они не имеют выраженного пика эффективности, что уменьшает вероятность гипогликемии ночью и в промежутках между приемами пищи, и действуют до 24 часов. Эти препараты инсулина могут вводиться 1—2 раза в сутки.
РЕЖИМЫ ЛЕЧЕНИЯ ИНСУЛИНОМ
Хорошо известно, что у людей, не болеющих диабетом, выработка инсулина в течение дня происходит постоянно на сравнительно небольшом уровне — это называется базальной, илы фоновой секрецией инсулина.
В ответ на повышение глюкозы в крови (а самое значительное изменение ее уровня происходит после приема углеводистой пищи) выделение инсулина в кровь возрастает в несколько раз, это получило название пищевой секреции инсулина.
Во время лечения диабета инсулином для поддержания уровня сахара в крови, соответствующего уровню здорового человека, больному диабетом надо вводить инсулин несколько раз в день. Однако каждый больной желает вводить инсулин как можно ранее, поэтому в настоящее время используется целый ряд режимов лечения инсулином. Относительно редко можно получить хороший результат при введении инсулина средней продолжительности действия один или два раза в сутки. Такой режим называется традиционной инсулинотерапией.
Обычно такие варианты используются при одновременном приеме сахароснижающих таблеток. Понятно, что при этом повышение гликемии в течение дня и пики максимального сахароснижающего действия инсулина далеко не всегда совпадают по времени и выраженности эффекта.
Довольно часто в лечении сахарного диабета 2 типа используют введение инсулина короткого и средней продолжительности действия 2 раза в сутки. В связи с вышеописанными параметрами действия препаратов инсулина данный режим требует, чтобы у человека в обязательном порядке были три основных и три промежуточных приема пищи, причем желательно, чтобы количество углеводов в этих приемах пищи было примерно одинаковым каждый день.
В ряде случаев может понадобиться такой режим введения инсулина, который больше всего напоминает естественную выработку инсулина здоровой поджелудочной железой. Он называется интенсифицированной инсулинотерапией, или режимом многократных инъекций.
Роль базальной секреции инсулина при этом берут на себя препараты инсулина продленного действия, а роль пищевой секреции инсулина выполняют препараты инсулина короткого действия, оказывающие быстрый и выраженный сахароснижающий эффект.
Наиболее частой схемой такого режима является следующая комбинация инъекций:
– Утром (перед завтраком) введение инсулина короткого и средней продолжительности действия.
– Днем (перед обедом) инсулин короткого действия.
– Вечером (перед ужином) инсулин короткого действия.
– На ночь введение инсулина средней продолжительности действия.
Возможно использование одной инъекции аналога инсулина длительного (сверхдлительного) действия вместо двух инъекций инсулина средней продолжительности действия.
Несмотря на увеличение количества инъекций, режим интенсифицированной инсулинотерапии позволяет человеку с диабетом иметь более гибкий режим питания как в плане времени приема, так и количества пищи.
САМОКОНТРОЛЬ ПРИ ЛЕЧЕНИИ ИНСУЛИНОМ
При лечении инсулином в обязательном порядке необходим более частый самоконтроль глюкозы в крови, в ряде случаев несколько раз в день ежедневно.
Эти показатели являются основой для вас и вашего врача в принятии решения об изменении доз инсулина.
В дневнике диабета появляется и специальная графа, касающаяся питания при инсулинотерапии — хлебные единицы.
ПИТАНИЕ ПРИ ЛЕЧЕНИИ ИНСУЛИНОМ
К сожалению, введенный инсулин «не знает», когда и сколько принимает пищу больной. Поэтому вы сами должны позаботиться о том, чтобы действие инсулина соответствовало питанию. Следовательно, необходимо знать, какая пища повышает глюкозу в крови.
Как уже известно, пищевые продукты состоят из трех компонентов: белков, жиров и углеводов. Все они обладают калорийностью, но не все повышают глюкозу в крови. Жиры и белки не обладают ощутимым сахароповышающим действием, поэтому с точки зрения введения инсулина их учитывать не нужно. Реальным сахароповышающим действием обладают лишь углеводы, следовательно, их нужно учитывать, чтобы ввести соответствующую дозу инсулина.
Какая пища содержит углеводы? Это легко запомнить: большинство растительных продуктов, а из животных — только жидкие молочные продукты (молоко, кефир, йогурт и др.).
Продукты, повышающие уровень глюкозы в крови и требующие подсчета, можно объединить в 5 групп.
Зерновые — хлеб и хлебобулочные изделия, макаронные изделия, крупы, кукуруза.
Молоко и жидкие молочные продукты.
Продукты, содержащие сахар.
Чтобы питаться разнообразно, нужно научиться заменять одни блюда, содержащие углеводы, другими, но так, чтобы глюкоза в крови при этом менялась незначительно.
Такую замену легко делать с помощью системы хлебных единиц (ХЕ).
Одна ХЕ равна количеству продукта, содержащего 10—12 граммов углеводов, например одному куску хлеба весом 20—25 г. Хотя такие единицы и носят название хлебных, выразить в них можно не только количество хлеба, но и любых других содержащих углеводы продуктов.
Например, 1 ХЕ содержит 1 апельсин средней величины, или 1 стакан молока, или 2 столовые ложки (с горкой) каши.
Удобство системы ХЕ заключается в том, что человеку нет необходимости взвешивать продукты на весах, а достаточно оценить это количество зрительно с помощью удобных для восприятия объемов (кусок, стакан, штука, ложка и т.п.).
Как уже говорилось выше, традиционная инсулинотерапия (две инъекции инсулина в день) потребует одинакового изо дня в день режима питания. При использовании интенсифицированной инсулинотерапии можно питаться более свободно, изменяя самостоятельно как время приема пищи, так и количество хлебных единиц
ДОЗЫ ИНСУЛИНА
Человеку с диабетом на инсулинотерапии важно научиться самостоятельно менять дозы инсулина по потребности. Но это можно сделать только в том случае, если вы проводите самоконтроль глюкозы крови.
Единственным критерием того, что вводятся правильные дозы инсулина, являются показатели глюкозы в крови, измеряемые в течение дня!
Так, можно считать правильной вечернюю дозу инсулина продленного действия, если уровень глюкозы в крови натощак нормальный и отсутствует гипогликемия ночью. При этом обязательным условием для оценки является нормальный показатель глюкозы в крови перед сном, т.е. пролонгированный инсулин как бы удерживает этот уровень до утра.
Для того чтобы оценить адекватность дозы короткого инсулина, введенного перед приемом пищи, необходимо измерить содержание глюкозы в крови или через 2 часа после еды (на пике ее повышения), или в крайнем случае просто перед следующим приемом пищи (через 5—6 часов).
Измерение глюкозы в крови перед ужином поможет оценить адекватность дозы короткого инсулина перед обедом при интенсифицированной инсулинотерапии или утреннего пролонгированного инсулина при традиционной.
Глюкоза в крови перед сном будет отражать правильность дозы короткого инсулина перед ужином.
ПРАВИЛА УМЕНЬШЕНИЯ ДОЗ ИНСУЛИНА
Поводом для уменьшения плановой дозы инсулина служит возникновение гипогликемии в том случае, если эта гипогликемия не была связана с ошибкой в питании (пропущенный прием пищи или потребление меньшего количества хлебных единиц), введении инсулина (техническая ошибка при инъекции инсулина), не было большей по сравнению с обычной физической активности или приема алкоголя.
Действия должны быть следующими.
Устранить гипогликемию: съесть сахар или выпить сладкое питье.
Определить уровень глюкозы в крови перед следующей инъекцией. Если он остался нормальным, ввести обычную дозу.
Подумать о причине гипогликемии. Если определена одна из основных четырех причин, то исправить на следующий день допущенную ошибку и дозу инсулина не изменять. Если вы не нашли причину, дозу инсулина на следующий день все равно не изменять, поскольку эта гипогликемия могла быть случайной.
Проверить, повторится ли гипогликемия в это же время на следующий день. Если она повторилась, необходимо решить, избыток какого инсулина ее вызвал. Для этого понадобится знание временных параметров действия инсулинов.
На третий день уменьшить дозу соответствующего инсулина на 10%, округляя до целых цифр (как правило, это будет 1-2 ЕД). Если гипогликемия опять повторится в это же время, на следующий день еще уменьшить дозу инсулина.
ПРАВИЛА УВЕЛИЧЕНИЯ ДОЗ ИНСУЛИНА
Поводом для увеличения плановой дозы инсулина служит появление гипергликемии, которая не связана ни с одной из нижеследующих ошибок или сопутствующих состояний:
– мало инсулина (техническая ошибка с набором дозы, инъекция в другую область тела, из которой инсулин всасывается хуже);
– много хлебных единиц в предшествовавшем приеме пищи (ошибка в подсчете);
– меньшая по сравнению с обычной физическая активность;
Действия должны быть следующими:
– Увеличить дозу инсулина короткого действия или смешанного инсулина в данный момент.
– Определить уровень глюкозы в крови перед следующей инъекцией. Если он остался нормальным, делать обычную дозу.
Подумать о причине гипергликемии. Если определена одна из основных четырех причин, то на следующий день исправить допущенную ошибку и дозу инсулина не изменять. Если вы не нашли причину, дозу инсулина на следующий день все равно не изменять, поскольку этот эпизод мог быть случайным.
Проверить, повторится ли гипергликемия в это же время на следующий день. Если это произошло, необходимо решить, недостаток какого инсулина скорее всего «виноват» в этом, зная временные параметры действия инсулинов.
На третий день увеличить дозу соответствующего инсулина на 10%, округляя до целых цифр (как правило, это будет 1—2 ЕД). Если гипергликемия опять повторится в это же время, на следующий день еще увеличить дозу инсулина.
Следует знать, что любое заболевание (особенно воспалительного характера) может потребовать более активных действий по увеличению дозы инсулина. Почти всегда в этом случае понадобится делать инсулин короткого действия в режиме многократных инъекций
МЕСТА ИНЪЕКЦИЙ ИНСУЛИНА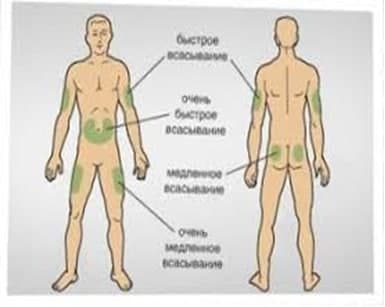
Для инъекций инсулина используется несколько областей тела: передняя поверхность живота, передненаружная поверхность бедер, наружная поверхность плеч, ягодицы. Делать инъекцию самому себе в плечо не рекомендуется, так как невозможно собрать складку, а значит, увеличивается риск внутримышечного попадания.
Следует знать, что инсулин из разных областей тела всасывается с различной скоростью, в частности, быстрее всего из области живота. Поэтому перед приемом пищи рекомендуется вводить инсулин короткого действия в эту область. Инъекции пролонгированных препаратов инсулина можно делать в бедра или ягодицы.
Смена мест инъекций должна быть одинаковой каждый день, в противном случае это может привести к колебаниям уровня глюкозы в крови.
Необходимо следить также за тем, чтобы в местах инъекций не появлялись уплотнения (они ухудшают всасывание инсулина!). Для этого необходимо чередовать места инъекций, а также отступать от места предыдущей инъекции не менее чем на 2 см. С этой же целью необходимо менять шприцы или иглы для шприц-ручек после каждой инъекции.
Общие правила введения инсулина
От области введения иглы зависит то, насколько быстро препарат проникнет в кровь. Инсулин короткого действия целесообразно вводить в в подкожную жировую клетчатку живота, а инсулины более длительного действия — в в плечо, бедро или ягодицу.
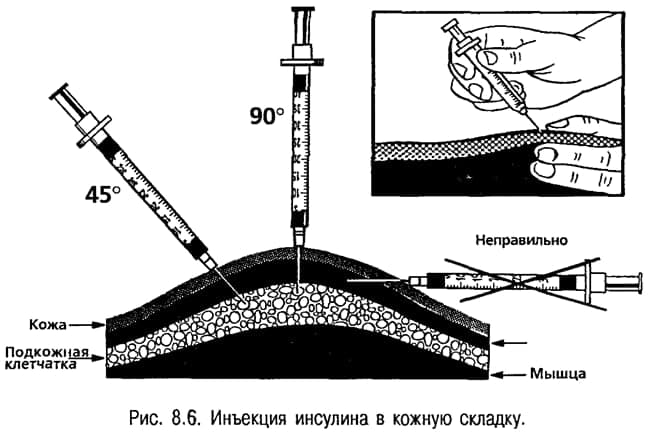
Инсулин вводится только в подкожно-жировую клетчатку под углом 45 градусов, но не внутримышечно и не внутрикожно!
Для того, чтобы исключить попадание инсулина в мышцу, инъекцию необходимо производить в кожную складку, которая берется большим и указательным (или средним) пальцами. Складку можно будет отпустить только тогда, когда в подкожную клетчатку будет введен весь инсулин.
МЕТОДИКА ИНЪЕКЦИЙ — это очень важный мо¬мент, но сравнительно простой, так что через пять-шесть дней диабетик уже уверенно пользуется шприцом. Рас¬смотрим все операции, связанные с инъекциями, по пунк¬там:
Алгоритм при наборе инсулина в шприц:
Введение инсулина с использованием шприц-ручки
Если препарат инсулина находится в виде суспензии, необходимо произвести 10-12 поворотов ручки на 180°, чтобы шарик, находящийся в картридже, равномерно перемешал суспензию инсулина.
Игла к шприц-ручке находится во внешнем и внутреннем защитном колпачке.
Если устанавливать иглу под наклоном, можно повредить резиновую мембрану, что приведет к протеканию инсулина и поломке иглы.
Тест на безопасность проводится перед каждой инъекцией.
Если выброс инсулина не произошел, тест на безопасность повторяется до тех пор, пока не произойдет выброс.
Не следует нажимать на пусковую кнопку во время выбора дозы, так как может произойти выброс инсулина, что приведет к неправильному его дозированию.
ШПРИЦ-РУЧКИ. Шприц-ручки были впервые разра¬ботаны фирмой «Ново Нордиск», и первая модель появи¬лась в продаже в 1983 году. В настоящее время несколько фирм (в том числе — «Бектон Дикинсон») выпускают шприц-ручки, и нам надо рассмотреть, в чем заключаются их преимущества и недостатки.
Шприц-ручка — гораздо более сложное изделие, чем шприц. По конструкции и внешнему виду она напоми¬нает обычную поршневую авторучку для чернил. Такая шприц-ручка, как НовоПен 3, состоит из следующих час¬тей:
корпуса, открытого и полого с одного конца. В полость вставляется гильза с инсулином, а с другой стороны име¬ются кнопка спуска и механизм, позволяющий установить дозу с точностью 1 ЕД (механизм при установке дозы щел¬кает: один щелчок — одна единица);
– иглы, которая надевается на кончик гильзы, торчащий из полости ручки — перед инъекцией (после инъекции игла снимается);
– колпачка, который надевается на ручку, когда она на¬ходится в нерабочем состоянии;
– коробочки-футляра, очень похожего на футляр для обычной авторучки.
Пользоваться шприц-ручкой исключительно просто:
Современный способ, весьма удобный, но не лишен¬ный, однако, недостатков — особенно для российского пользователя. Давайте же посмотрим, что говорится в про¬спекте «Ново Нордиск» о преимуществах шприц-ручки НовоПен 3 перед шприцами и флаконами:
Прокомментируем эти утверждения:
Главное преимущество шприц-ручки в том и заключа¬ется, что можно ввести инсулин где угодно, не раздеваясь. И есть еще один важный момент, почему-то не отмечен¬ный в проспекте: игла шприц-ручки еще тоньше иглы в хо¬рошем шприце, и она практически не травмирует кожу.
Нужен ли спирт?
На самом деле в месте инъекции риск развития воспаления ничтожно мал, а вот спирт разрушает инсулин, поэтому пользоваться спиртовыми антисептиками перед уколом врачи не рекомендуют. Однако если человек все же использует такие средства перед уколом, рекомендуется после дезинфекции нужного участка кожи подождать некоторое время, пока спирт полностью испарится.
занятие 3. Коррекция принципов питания
Коррекция принципов питания, физической нагрузки при переходе на инсулинотерапию при СД 2 типа, понятие о гликемическом индексе, углеводном коэффициенте, факторе чувствительности к инсулину, правила из расчета.
Главный девиз «Нет диеты – есть правильное питание»
Вам не потребуется резко изменять свой рацион питания и отказываться от всех своих любимых блюд, если, конечно, до диабета Вы питались правильно, а не одними чипсами.
На начальных этапах жизни с диабетом Вы не должны принимать это за правило.
Мы настоятельно рекомендуем в первые несколько месяцев диабета следовать определенной схеме питания, чтобы лучше понять влияние отдельных продуктов на уровень сахара в крови.
Если до диабета у Вас не было определённого режима питания, Вам придётся упорядочить его. Только упорядочив свой режим, Вы подберёте правильную схему введения инсулина.
Когда Вы хорошо изучите себя и свой организм, Вы сможете свободнее регулировать свое питание и введение инсулина без риска повысить глюкозу в крови до критического уровня. Вскоре Вы станете настоящим экспертом-диетологом и сможете консультировать своих друзей и знакомых!
Цели рационального питания:
– Поддержание оптимального (близкого к физиологическому) уровня глюкозы в крови.
– Поддержание нормального веса.
– профилактика сердечно-сосудистых заболеваний, поддержание нормального уровня холестерина.
– Хорошее общее самочувствие.
– Состав продуктов питания
Задача на начальном этапе:
При рациональном питании рекомендуется следующее соотношение веществ: