какая норма кислорода в крови при ковиде
Норма кислорода в крови при коронавирусе: показатели кислорода у взрослых мужчин и женщин при ковиде
С ростом числа заболевших COVID-19 по всему миру растет спрос не только на жаропонижающие препараты и витамины, но и на ставшие для многих пациентов необходимыми пульсоксиметры. Врачи рекомендуют приобрести эти незамысловатые приборы, чтобы иметь возможность самостоятельно контролировать уровень кислорода в крови в любой момент.
Это поможет предотвратить развитие опасных осложнений при коронавирусной болезни и своевременно обратиться за медицинской помощью. Что такое сатурация, как измеряется этот параметр, какая должна быть норма кислорода в крови при коронавирусе, чем грозит уменьшение показателя и при каких коэффициентах требуется немедленная госпитализация рассмотрено ниже.
Что такое сатурация?
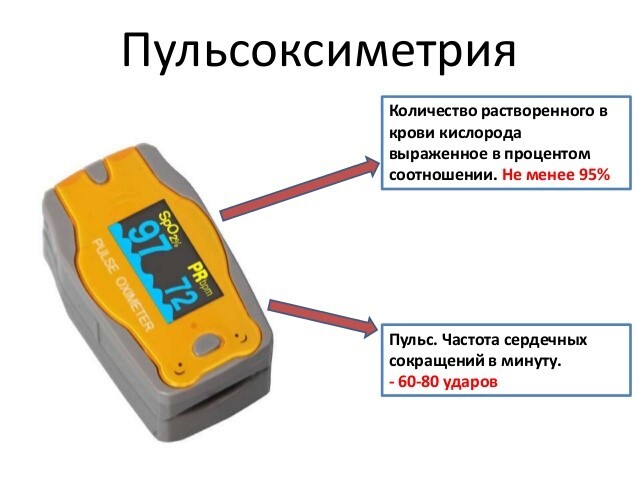
Насыщенность крови кислородом, то есть доля кислород-насыщенного гемоглобина по отношению к общему количеству гемоглобина в медицине называется сатурацией. Для поддержания нормальной жизнедеятельности организму требуется постоянный баланс кислорода в крови. Этот показатель в норме у взрослых здоровых людей составляет 95-100%.
Если содержание кислорода в крови ниже 90 %, то такой коэффициент считается низким и приравнивается к патологии, которая называется гипоксемия. Если уровень кислорода падает ниже 80 %, то при таком состоянии может нарушаться функционирование головного мозга, сердца и требоваться немедленная медицинская помощь.
Длительно присутствующая гипоксемия способна привести к остановке дыхания или сердца. Для повышения количества кислорода в крови применяется оксигенотерапия – подача его молекул в организм путем использования специальной аппаратуры. В случае развития тяжелой формы респираторных заболеваний, к которым относится и коронавирусная инфекция, сатурация является одним из важнейших показателей.
На основании качества насыщения крови кислородом определяется тяжесть состояния пациента и необходимость (либо ее отсутствие) в госпитализации. При снижении коэффициента насыщенности крови кислородом зачастую развивается дыхательная недостаточность – статус, который стал причиной летальных исходов у большей части коронавирусных больных.
Крайне важно контролировать показатель сатурации во время коронавируса, особенно это касается пациентов, переносящих заболевание в тяжелой форме. Это поможет избежать тяжелых последствий и сведет риски гибели больных к минимуму.
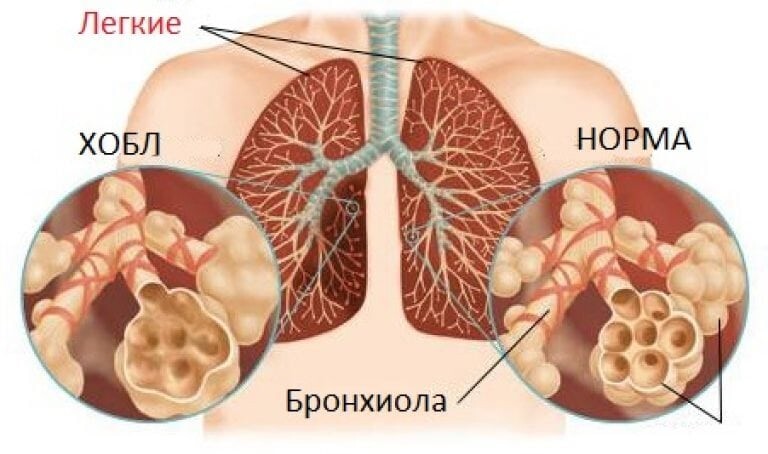
При этом врачи отмечают, что у лиц с хроническими заболеваниями в легких (к примеру, обструктивной болезнью) или сердечно-сосудистой недостаточностью показатель сатурации может не превышать 92-94 %, что для них рассматривается как норма. Организм таких пациентов адаптируется к этому состоянию и в экстренной помощи со стороны медиков не нуждается.
Как объясняют врачи, любая дыхательная недостаточность ведет к уменьшению сатурации, поэтому концентрация кислорода в крови при определении коронавирусной болезни диагностическим критерием не является. Учитывая, что специфического лечения COVID-19 пока не разработано, вся терапия заключается в устранении патологической симптоматики, а при развитии осложнений проводятся более серьезные мероприятия.
У пациентов с ХОБЛ показатели сатурации ниже, но их организм адаптируется к этому состоянию
Одним из наиболее опасных и частых осложнений является дыхательная недостаточность. Чтобы выявить на ранних стадиях развитие указанного статуса, используются специальные портативные приборы пульсоксиметры, которые позволяют оценить насыщенность крови кислородом у коронавирусных пациентов.
Суть работы пульсоксиметра
Одним из опасных последствий COVID-19 является состояние, когда в легких, пораженных коронавирусом, нарушается поступление кислорода, которое способно определенное время оставаться незамеченным заболевшим. Такая нехватка кислорода еще называется «тихая гипоксия».
Дыхание у млекопитающих, в том числе и человека, – это два независимых процесса, происходящих в легких: поступление кислорода и выведение углекислого газа. Организм остро реагирует на изменение содержания в крови углекислоты путем увеличения частоты и глубины дыхания, а также других, связанных функций.
При этом реакция на недостаток кислорода в крови менее выраженная (что, к примеру, позволяет человеку адаптироваться к разреженному воздуху в условиях высокогорья). Однако, кислородное голодание наносит вред всему организму, сильно ухудшая прогноз у коронавирусных пациентов (провоцирует развитие почечной недостаточности, сердечно-сосудистой и т. д.)
Помощь при снижении показателя сатурации
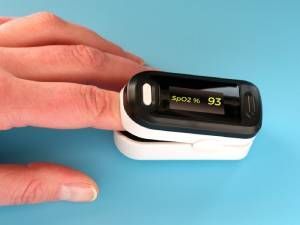
Прицельный мониторинг насыщения кислородом организма легко производить при помощи пульсоксиметра. Это небольшой портативный прибор, который надевается пациенту на доминирующий палец (чаще всего указательный), и показывает сатурацию с частотой пульса. Чтобы измерить показания, нужно нажать кнопку и подождать несколько секунд. Суть работы пульсоксиметра заключается в следующем.
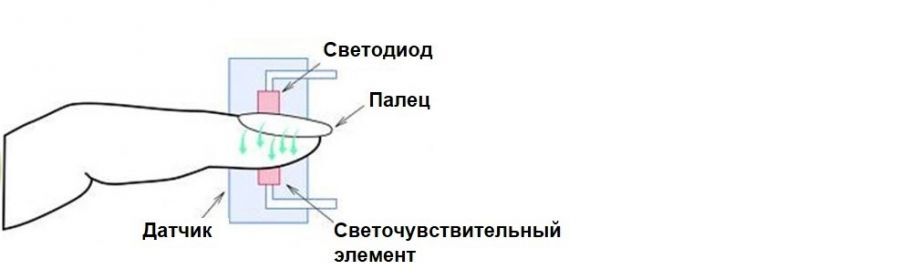
При прохождении света через кровь и мягкие ткани пальца происходит его частичное поглощение, а установленный датчик со светодиодами улавливает отражение и определяет уровень кислорода. Полученные данные выводятся в виде цифр на дисплей аппарата: верхний коэффициент обозначает сатурацию, а нижний – частоту пульса.
Проводить измерения нужно сидя или лежа. Руку следует ровно положить на стол или кровать – она ни в коем случае не должна быть в подвешенном положении, так как данные могут исказиться.
При оценке результатов учитывается:
Насыщаемость кислородом крови – показатель индивидуальный, поэтому его значения у разных людей могут отличаться.
Идеальных параметров сатурации не существует, и выводы делаются на основе серии измерений, включая в процесс оценки состояние во время отдыха и физических упражнений. Патологией считаются коэффициенты, значительно отличающиеся от принятых за норму.
У коронавирусных пациентов сатурацию следует оценивать не меньше четырех раз в сутки на двух разных пальцах, причем нужно, чтобы конечности были теплые. Измерение на холодных пальцах нередко становится причиной неточности снятых показаний.
Если уровень кислорода ниже 94 %, а пациент проходит лечение дома, то немедленно нужно вызвать скорую помощь. При снижении еще на 2 процента (до 92 %) больного следует срочно госпитализировать в стационар. Такому пациенту в обязательном порядке показана кислородная терапия.
Ошибается ли пульсоксиметр?
Во время измерения сатурации, особенно при самостоятельном, следует помнить, что при неправильной подготовке существует вероятность получения недостоверных данных. Если не брать во внимание технические неполадки прибора, низкая концентрация кислорода в крови может определиться после изнурительной работы либо интенсивных физических нагрузок.
В случае плохого кровоснабжения конечности, что зачастую случается на холоде, пульсоксиметром бывает затруднительно определить пульсовую волну и содержание кислорода. На накрашенных, особенно темным лаком, ногтях либо на накладных также тяжело измерить уровень кислорода. В некоторых ситуациях необязательно стирать лак, достаточно подождать чуть больше времени – иногда покрытие замедляет и немного занижает показатели.
Одной из причин ложного уменьшения сатурации становятся садящиеся батарейки. Поэтому если пациент не испытывает трудностей с дыханием, у него отсутствуют признаки кислородного голодания, то обращаться за медицинской помощью поводов нет, даже если прибор показал низкий результат. При этом рекомендуется повторить измерения пару раз на протяжении нескольких суток, чтобы не пропустить развитие осложнений.
Искусственное снижение сатурации может происходить, если пациент будет дышать через мокрый респиратор либо его маска плохо пропускает воздух. Врачи советуют повторить измерение уровня кислорода через пару минут после снятия показаний, чтобы быть уверенными в достоверности результатов.
Также медики делают акцент на том, что пульсоксиметрию сложно отнести к идеальным методикам диагностирования дыхательной недостаточности, так как есть немало обоснованных претензий к качеству самих приборов, которые предлагает рынок. Поэтому полученные данные надо оценивать в комплексе с остальными показателями: выраженностью одышки, артериальным давлением, частотой пульса и т.д.
Усугубление симптоматики у коронавирусных больных не должно оставаться незамеченным, так как в любой момент может возникнуть угроза жизни.
Лечение при низкой сатурации
При уменьшении уровня кислорода в большинстве ситуаций пациентам требуется кислородная поддержка. При этом режим для проведения оксигенотерапии врач для каждого больного устанавливает в индивидуальном порядке.
По положению Минздрава в условиях пандемии медики ориентируются на 92 %. Это показатель к госпитализации больного и назначения ему кислородной терапии. В некоторых ситуациях пациент с таким коэффициентом находится дома, что существенно усложняет оказание ему помощи.
В больнице человеку в подобных случаях обеспечивается подача необходимого для жизни вещества путем подключения к централизованным системам либо баллонам со сжатым кислородом. Дома для этой процедуры используется кислородная подушка или кислородный концентратор.
Выбор медицинского средства зависит от того, сколько времени требуется больному получать кислород. Если состояние пациента не крайне тяжелое, то ему хватит и кислородной подушки, представляющей собой резиновый мешок (объемом до 40 л) оснащенный мундштуком для дыхания, в который закачан кислород.
Подушка используется, если сатурация падает в определенные моменты (закашлялся, появилась одышка). Больной подышал, показатель повысился и на время подачу кислорода можно отключить. Если у пациента потребность в кислороде постоянная, то подушка не подойдет. В такой ситуации используется кислородный концентратор – аппарат, который производит кислород, концентрируя его из воздуха.
Тип прибора для каждого конкретного пациента будет зависеть от тяжести состояния. Концентраторы бывают нескольких разновидностей: небольшие портативные для применения в домашних условиях, средние палатные и промышленные. Но принцип действия у них примерно одинаков – кислород подается через лицевую маску либо носовые канюли.
Полезные советы и частые вопросы
При использовании аппаратов для кислородной терапии следует обращать внимание, чтобы присутствовала функция увлажнения кислорода, так как чистый он очень сушит слизистую, а при COVID-19 поверхность верхних дыхательных и так пересушена.
Мобильные приложения для смартфонов, именуемые пульсоксиметрами, использовать для измерения сатурации нельзя, поскольку они не способны выполнить заявленную функцию.
Как быстро может падать уровень кислорода в крови при COVID-19?
Врачи утверждают, что сатурация может снижаться постепенно на протяжении нескольких суток, а иногда и часов. Чаще всего наблюдается уменьшение показателя на 1-2 % в день.
Помогут ли при низких значениях сатурации портативные кислородные баллончики?
Против выраженного снижения уровня кислорода их можно использовать как временное средство, тогда как при незначительном и периодическом спаде они помогут пациенту восстановить дыхание.
Как пользоваться пульсоксиметром
Пульсоксиметр — прибор, который помогает измерять концентрацию кислорода в артериальной крови, этот показатель называется сатурацией кислорода, или SpO2.
Пульсоксиметр используют при заболеваниях легких, чтобы не пропустить момент, когда уровень кислорода в крови станет опасно низким. От недостатка кислорода страдают все органы и ткани, в первую очередь — сердце и мозг.
Воспаление легких — частое осложнение тяжелой коронавирусной болезни. Однако это не значит, что пульсоксиметр необходим всем без исключения заразившимся людям. В этой статье мы расскажем, кому может пригодиться этот прибор, как им правильно пользоваться, чтобы получить точный результат, и как его правильно выбрать.
Зачем врачи используют пульсоксиметр при коронавирусной болезни
Пульсоксиметр — гаджет 2020 года. В клинической практике он позволяет врачу в спорных случаях своевременно направить пациента на госпитализацию. При госпитализации пульсоксиметрия в числе комплекса исследований помогает принять решение, куда направить пациента, — в обычное или реанимационное отделение, подобрать ему режим кислородотерапии и отслеживать ее эффективность. На этапе реабилитации пульсоксиметрия может быть использована, чтобы оценивать прогресс в переносимости физических нагрузок.
Отслеживать SpO2 крайне важно, так как при COVID-19 даже тяжелый дефицит кислорода очень часто субъективно переносится достаточно легко, иногда практически бессимптомно.
Кому нужно измерять кислород в крови при коронавирусной болезни
Существуют российские и международные клинические рекомендации — это постоянно обновляющиеся инструкции для врачей о том, как правильно лечить коронавирусную болезнь. В них подробно указано, кому нужно измерять кислород в крови. Клинические рекомендации разных стран могут различаться в деталях, но в ключевых моментах они похожи. Согласно им, людям, которые лечатся от коронавируса дома, смысла использовать пульсоксиметры нет.
Временные методические рекомендации МинздраваPDF, 11,2 МБ
Клиническое ведение COVID-19 — рекомендации ВОЗPDF, 2,1 МБ
Чтобы не пропустить момент, когда станет хуже, достаточно следить за этими тремя симптомами. Но некоторые специалисты считают, что пульсоксиметр может быть полезен в качестве дополнительного средства самоконтроля.
Кому действительно нужен пульсоксиметр
Четыре заболевших человека из пяти переносят коронавирусную болезнь в легкой форме, им измерять SpO2 в принципе не нужно. Многие будут неправильно пользоваться прибором. При этом, с врачебной точки зрения, нормальные значения SpO2, измеренные пациентом, не исключают необходимости его осмотра и опроса — как и сообщение о снижении сатурации. Будет ли пациенту психологически спокойнее иметь под рукой пульсоксиметр, или, наоборот, он станет поводом для дополнительных тревог, зависит от психологических особенностей человека.
Вероятно, домашний персональный пульсоксиметр мог бы быть действительно полезным, если:
Как разобраться с показаниями пульсоксиметра
Норма SpO2 — международный учебник для студентов-медиков
У пациентов в тяжелом состоянии SpO2 равен 93% или меньше.
Будьте внимательны к источникам информации о здоровье — и сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
В течение дня уровень кислорода в крови может колебаться, поэтому имеет смысл делать измерения как минимум дважды, утром и вечером.
Чтобы результаты можно было сравнить, измеряйте SpO2 в одной и той же позе, в одно и то же время и на одном и том же пальце одной и той же руки. По некоторым данным, SpO2 на указательном пальце чуть ниже, чем на среднем пальце той же руки. На пальцах разных рук результаты тоже отличаются.
На какие показатели пульсоксиметра нужно обращать внимание при коронавирусной болезни?
Пропустить сатурацию 93% легко. Пациенты не чувствуют одышки субъективно, зато имеют выраженную слабость, и она является аналогом одышки. Сатурация 93% может не сопровождаться возбуждением и тревогой. Часто при этом пациент просто не может встать и дойти до компьютера, телефона, туалета; испытывает повышенную сонливость.
Повод для повторного вызова врача у пациентов младше 60 лет:
Как работает пульсоксиметр
Принцип работы всех пульсоксиметров одинаковый. Во всех есть источники красного света — диоды, чувствительные к свету датчики и монитор с дисплеем, на который выводится результат.
Пульсоксиметр обычно похож на прищепку, которую нужно цеплять к пальцу. Диоды и датчики у прищепки находятся внутри, а дисплей — снаружи. Когда прищепку надевают на палец, луч света проходит сквозь него. А поскольку насыщенная кислородом артериальная кровь пропускает свет иначе, чем артериальная кровь, в которой кислорода мало, датчик фиксирует отклонение от нормы и выводит результат на экран.
Как правильно измерять сатурацию пульсоксиметром
Измерять сатурацию нужно примерно как давление — правила очень похожи:
У парализованных людей пульсоксиметр-прищепка занижает сатурацию. Для них нужен пульсоксиметр с клеящимися электродами.
Как выбрать пульсоксиметр
В интернет-магазинах можно встретить три типа приборов, которые называются пульсоксиметрами. Для самодиагностики при коронавирусной болезни подходят не все.
Пульсоксиметры-прищепки. Надеваются на палец, предназначены для однократного измерения SpO2. Работают такие устройства на двух батарейках типа AAA.
Производители обязаны регистрировать пульсоксиметры-прищепки как медицинские изделия и выдавать им регистрационные удостоверения — РУ. Поэтому перед покупкой имеет смысл проверить приглянувшееся устройство в государственном реестре медицинских изделий. Для этого достаточно зайти на сайт Росздравнадзора и ввести название пульсоксиметра в поисковую строку.
В 2016 году исследователи протестировали шесть пульсоксиметров такого типа и пришли к выводу, что в целом они не так точны, как анализы на газы крови, которые делают в больнице. Однако, если у пациента SpO2 в пределах 90—100%, эти устройства оказались почти такими же точными, как анализы крови. Это значит, что пульсоксиметры можно использовать для самопроверки при коронавирусной болезни.
Пульсоксиметры круглосуточного наблюдения. Эти устройства тоже крепятся на палец, при этом от них отходит шнур, который идет к браслету с монитором. Такие устройства предназначены для круглосуточного мониторинга SpO2 у лежачих пациентов, их носят не снимая. Питается такое устройство от сети, в среднем выдерживает 500 перезарядок. Пульсоксиметры для круглосуточного наблюдения зарегистрированы как медицинские изделия, у них должно быть РУ.
Эксперимент показал, что пульсоксиметры с браслетом, как правило, помогают получить достаточно надежные результаты даже у людей, которые занимаются домашними делами. Однако движение все-таки мешает определению SpO2, поэтому иногда прибор ошибается и выдает неправильный результат.
«Прищепки» и «браслеты» никто пока не сравнивал. Но пока кажется, что здоровым людям, которые постоянно двигаются и не лежат в кровати, для самоконтроля при коронавирусной болезни все-таки надежнее использовать пульсоксиметры-прищепки.
Как проверить качество пульсоксиметра
Пульсоксиметры бывают дорогими и дешевыми. Дорогие пульсоксиметры стоят более 20 000 Р и в целом устойчиво выдают точные показатели в условиях воздействия неблагоприятных факторов.
Дешевые пульсоксиметры стоят менее 10 000 Р и делятся на две категории: дешевые хорошие, которые в случае неблагоприятных условий измерения просто выключаются, и дешевые плохие, которые в неоптимальных условиях начинают выдавать ложные значения.
Отличить их друг от друга позволяет простой тест. Если поднять над головой палец с пульсоксиметром во время измерения, то в определенный момент хороший пульсоксиметр отключится. Плохой пульсоксиметр в этой ситуации станет занижать значение сатурации.
Подробнее всего о своем устройстве рассказала компания «Эпл». На задней поверхности часов есть и светодиоды, и датчики. Как и в пульсоксиметрах, светодиоды «просвечивают» артерии, однако свет не проходит насквозь, а отражается от кровеносных сосудов и попадает на датчики, которые передают его в приложение.
Компания «Эпл» планирует выяснить, можно ли использовать умные часы для диагностики и контроля за состоянием при коронавирусной болезни. Однако, пока результатов исследования нет, доверять этому гаджету преждевременно, потому что измерения могут быть неточными.
Предварительные результаты тестирования умных часов с функцией определения SpO2 пока неутешительны. Обозреватель новых технологий из газеты «Вашингтон-пост» протестировал Apple Watch Series 6 и очень похожие на них часы Fitbit Sense. При каждом тесте он получал разные результаты, которые не совпадали с данными от пульсоксиметра-прищепки.
Ни одни умные часы с функцией пульсоксиметрии, включая Apple Watch Series 6, не зарегистрированы в качестве медицинского изделия. Представители «Эпла» пишут, что умные часы не предназначены для использования в медицинских целях.
Основная причина смерти при COVID-19 — острый респираторный дистресс-синдром. Объясняем, что это такое и почему он так опасен
Что такое острый респираторный дистресс-синдром — ОРДС?
Во многих случаях новая коронавирусная инфекция не вызывает симптомов или вызывает лишь незначительные. Когда заболевание проявляется серьезнее, у человека развивается пневмония, то есть воспаление легких. Это может привести к состоянию под названием «острый респираторный дистресс-синдром» (ОРДС). Если коротко, при ОРДС легкие повреждены из-за воспаления, они вмещают меньше воздуха, альвеолы схлопываются и кислород не может в нужном объеме попадать в кровь. В результате у человека появляется сильная одышка и до органов доходит меньше кислорода, чем нужно. ОРДС — основная причина смерти при новой коронавирусной инфекции.
Еще о кислороде в крови
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
В норме сама иммунная система со временем подавляет это воспаление, и человек выздоравливает. Но при инфицировании коронавирусом чаще, чем во многих других случаях, бывает, что тормозящие механизмы иммунной системы не срабатывают как надо. В худшем варианте развития событий это приводит к состоянию под названием «цитокиновый шторм». Тогда захватывается весь организм, и могут поражаться даже почки и сердце. И, конечно, кроме прочего, развивается ОРДС. Другими словами, в масштабных повреждениях может принимать участие уже не вирус, который запустил агрессивный ответ, а непосредственно иммунная система человека, которая вышла из-под контроля.
Справиться с ОРДС очень непросто
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
При тяжелом ОРДС еще используют препараты для нейромышечной блокады и — редко — оксид азота. Хотя польза от этих препаратов вызывает споры. Российский Минздрав предлагает в этих случаях также использовать смесь гелия и кислорода, но в зарубежных рекомендациях ничего подобного нет, и оснований для применения такой тактики, судя по всему, тоже.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.