какая железа вырабатывает вазопрессин
Вазопрессин

Физиология
Функционирование
Одна из наиболее важных ролей АВП заключается в регулировании удержания воды организмом; он высвобождается, когда организм обезвожен, и заставляет почки сохранять воду, таким образом, концентрируя мочу и снижая ее объем. В высоких концентрациях он также повышает кровяное давление посредством вызова умеренного сужения сосудов. Кроме того, он обладает множеством неврологических воздействий на головной мозг, к примеру, оказывает влияние на формирование пар у грызунов. Высокоплотное распределение рецептора вазопрессина АВПr1a в передних регионах мозга степной полевки способствовало и координировало подкрепляющие цепи во время формирования предпочтения партнера, которое критично для образования пар. 2) В достаточной степени сходное вещество, лизин вазопрессин (ЛВП) или липрессин, обладает аналогичной функцией у свиней и часто используется в терапии у человека.
Почки
Вазопрессин обладает двумя основными действиями, посредством которых он способствует повышению осмолярности мочи (повышенная концентрация) и снижает выведение воды: 1. Повышение водопроницаемости дистального извитого канальца и сбор дуктальных клеток в почках, таким образом, допуская реабсорбцию воды и выведение более концентрированной мочи, то есть антидиурез. Это происходит посредством инсерции водяных каналов (аквапорин-2) в апикальную мембрану дистального извитого канальца и сбора дуктальных эпителиальных клеток. Аквапорины дают возможность воде опускать их осмотический градиент и выводить за пределы нефрона, повышая количество воды, реабсорбированной из фильтрата (образующего мочу) обратно в кровоток. V2 рецепторы, которые представляют собой сопряженные с G-белком рецепторы на базолатеральной клеточной мембране эпителиальных клеток, связываются с гетеротримерным G-белком Gs, что активирует аденилциклазы III и VI для преобразования АТФ в цАМФ, включая 2 неорганические фосфатазы. Повышение уровня цАМФ затем запускает инсерцию водных каналов аквапорин-2 посредством экзоцитоза внутриклеточных пузырьков с повторным использованием эндосом. Вазопрессин также повышает концентрацию кальция в клетках собирательного протока посредством периодического высвобождения из внутриклеточных запасов. Вазопрессин, действуя посредством цАМФ, также повышает транскрипцию гена аквапорин-2, таким образом, повышая общее количество молекул аквапорин-2 в клетках собирательного протока. Циклический АМФ активирует протеинкиназу A (PKA) посредством связывания с ее регуляторными субъединицами и позволяет ей отсоединиться от каталитических субъединиц. Отделение воздействует на каталитический центр фермента, позволяя ему добавлять фосфатные группы белкам (включая белок аквапорин-2), что изменяет их функции. 2. Повышение проницаемости внутреннего медуллярного отдела собирательного протока в отношении мочи посредством регулирования выраженности на клеточной поверхности переносчиков мочевины, 3) что способствует ее реабсорбции в медуллярный интерстиций, так как она снижает концентрационный градиент, созданный за счет удаления воды из соединительной трубки, кортикального собирательного протока и внешнего медуллярного собирательного протока. 3. Резкое повышение абсорбции натрия через восходящую петлю Генле. Это способствует противоточной мультипликации, которая нацелена на надлежащую реабсорбцию воды в конце дистального канальца и собирательного протока. 4)
Сердечно-сосудистая система
Вазопрессин повышает периферическое сосудистое сопротивление (сужение сосудов) и, таким образом, повышает артериальное кровяное давление. Данное действие незначительно у здоровых субъектов; тем не менее, оно становится важным компенсаторным механизмом для восстановления кровяного давления при гиповолемическом шоке, таком, который происходит во время кровопотери.
Центральная нервная система
Вазопрессин, высвобождающийся в головном мозге, обладает многими воздействиями:
Доказательства этого исходят из экспериментальных исследований на нескольких видах, которые свидетельствуют, что определенное распределение вазопрессина и его рецепторов в головном мозге связано с характерными для вида моделями социального поведения. В частности, существуют системные различия между моногамными и промискуитетными видами в распределении рецепторов АВП, а в некоторых случаях в распределении вазопрессин-содержащих аксонов, даже когда сравнивались тесно связанные виды. 7) Более того, исследования, включающие либо введение агонистов АВП в головной мозг, либо блокирование действия АВП поддерживают гипотезу, что вазопрессин имеет отношение к агрессии в отношении других самцов. Также существуют доказательства, что различия в рецепторе гена АВП между отдельными членами вида могут предсказывать различия в социальном поведении. Одно исследование свидетельствует, что генетические вариации у людей мужского пола оказывают влияние на поведение в отношении образования пар. Головной мозг мужчин использует вазопрессин в качестве награды за образование длительных связей с партнершей, при этом у мужчин с одним или двумя генетическими аллелями более вероятно появление разногласий с супругами. Партнерши мужчин с двумя аллелями, влияющими на рецепцию вазопрессина, заявляют о неутешительном уровне удовлетворения, симпатии и согласия. Рецепторы вазопрессина, распределяющиеся на протяжении подкрепляющего кольцевого пути, специфичного для вентрального паллидума, активируются, когда АВП высвобождается во время социальных взаимодействий, таких как спаривание, у моногамных степных полевок. Активация подкрепляющей цепи усиливает это поведение, что ведет к регулируемому предпочтению партнера и, следовательно, инициирует образование пары.
Регулирование
Вазопрессин выделяется из нейрогипофиза в ответ на снижение объема плазмы, на повышение осмолярности плазмы, а также в ответ на холецистокинин (CCK), выделяемый тонким кишечником:
Нейроны, которые создают АВП в гипоталамическом супраоптическом ядре (SON) и паравентрикулярном ядре (PVN), представляют сами по себе осморецепторы, но они также принимают синаптический входной сигнал от других осморецепторов, расположенных в регионах, прилегающих к передней стенке третьего желудочка. Эти регионы включают васкулярное тельце терминальной пластинки и субфорникальный орган.
Многие факторы оказывают влияние на секрецию вазопрессина:
Секреция
Основные стимулы секреции вазопрессина повышают осмолярность плазмы. Пониженный объем внеклеточной жидкости также обладает данным действием, но представляет менее чувствительный механизм. АВП, измеренный в периферической крови, практически полностью получен за счет секреции из нейрогипофиза (за исключением случаев АВП-выделяющих опухолей). Вазопрессин вырабатывается крупноклеточными нейросекреторными нейронами в паравентрикулярном ядре гипоталамуса (PVN) и супраоптическом ядре (SON). Затем он переходит в аксоны через воронки гипоталамуса в пределах нейросекреторных гранул, которые обнаружены в тельцах Херринга, локализованных в выпуклостях аксонов и нервных окончаниях. Они переносят пептид напрямую в нейрогипофиз, где он накапливается до тех пор, пока не высвобождается в кровь. Тем не менее, существует два других источника АВП с важным местным воздействием:
Структура и связь с окситоцином
Роль в заболеваниях
Дефицит АВП
Пониженное высвобождение АВП или пониженная почечная чувствительность к АВП приводит к несахарному диабету, состоянию, которому сопутствует гипернатремия (повышенная концентрация натрия в крови), полиурия (избыточная выработка мочи) и полидипсия (жажда).
Избыток АВП
Высокие уровни секреции АВП могут привести к гипонатремии. В большинстве случаев секреция АВП является приемлемой (в связи с тяжелой гиповолемией), состояние обозначается как «гиповолемическая гипонатремия». При определенных болезненных состояниях (сердечная недостаточность, нефротический синдром) объем жидкости в организме повышается, но выработка АВП не подавляется по некоторым причинам; это состояние обозначается как «гиперволемическая гипонатремия». Доля случаев гипонатремии не сопровождается ни гипер-, ни гиповолемией. В этой группе (обозначенной «норволемическая гипонатремия») секреция АВП обусловлена либо нехваткой кортизола или тироксина (гипоадренализм и гипотиродиизм соответственно), либо очень низким уровнем выведения мочевого раствора (потомания, пища с низким содержанием белков), либо в целом неадекватна. Последняя категория классифицируется как синдром неадекватной секреции антидиуретического гормона (SIADH). 11) SIADH в свою очередь может быть вызван несколькими проблемами. Некоторые формы рака могут вызывать SIADH, а именно мелкоклеточная карцинома легкого, но также некоторые другие опухоли. Многие заболевания, влияющие на головной мозг или легкие (инфекции, кровотечение) могут вызывать SIADH. Некоторые препараты связываются с SIADH, такие как определенные антидепрессанты (ингибиторы повторного всасывания серотонина и трициклические антидепрессанты), антиконвульсанты карбамазепин, окситоцин (используются для вызова и стимулирования родового акта) и химиотерапевтический препарат винкристин. Также он связывается с фторхинолонами (включая ципрофлоксацин и моксифлоксацин). В конечном итоге, он может появляться без ясного объяснения. Гипонатремия может вылечиваться фармацевтически с использованием антагонистов рецептора вазопрессина.
Фармакология
Аналоги вазопрессина
Агонисты вазопрессина используются в терапевтических целях при различных состояниях, при этом его долго действующий синтетический аналог дезмопрессин используется в состояниях, связанных с низкой секрецией вазопрессина, а также для контроля кровотечения (при некоторых формах болезни фон Виллебранда и при слабой гемофилии A), а также в неблагополучных случаях ночного недержания мочи у детей. Терлипрессин и сходные аналоги используются в качестве сосудосужающих средств в определенных случаях. Использование аналогов вазопрессина при варикозном расширении вен пищевода началось в 1970 г. Настои вазопрессина также используются в качестве терапии второй линии у пациентов с септическим шоком, не отвечающих на инфузионную реанимацию или вливание катехоламинов (например, допамин или норэпинефрин).
Роль аналогов вазопрессина при остановке сердца
Инъекция вазопрессоров для реанимации при остановке сердца была впервые описана в литературе в 1896 г., когда австрийский ученый доктор Р. Готтлиб описал вазопрессор эпинефрин как «вливание раствора экстракта надпочечника, который должен восстановить циркуляцию, когда кровяное давление понижено до необнаружимого уровня хлоралгидратом.» В наше время интерес к вазопрессорам как средствам реанимации при остановке сердца в основном берет начало из собачьих исследований, проведенных в1960-х анестезиологом доктором Джоном У. Пирсоном и доктором Джозефом Стаффордом Редингом, в которых они продемонстрировали лучшие результаты с использованием околосердечной инъекции эпинефрина во время реанимации после вызванной остановки сердца. 12) Также поспособствовали идее, что вазопрессоры могут быть полезны при остановке сердца, исследования, проведенные в ранние годы и середине1990-х и обнаружившие значительно более высокий уровень эндогенного сывороточного вазопрессина у взрослых субъектов вследствие успешной реанимации после остановки сердца вне медицинского учреждения по сравнению с теми, кто не выжил. Результаты животных моделей также поддержали использования вазопрессина или эпинефрина при попытках реанимации после остановки сердца, демонстрируя улучшенное давление коронарной перфузии и общие улучшения в отношении кратковременного выживания, а также улучшения неврологических результатов.
Вазопрессин против эпинефрина
Хотя оба являются вазопрессорами, вазопрессин и эпинефрин отличаются тем, что вазопрессин не обладает прямым действием на сердечную сократимость, как эпинефрин. 13) Таким образом, вазопрессин теоретически обладает повышенной пользой по сравнению с эпинефрином при остановке сердца в связи с тем, что он не повышает миокардиальную и церебральную потребность в кислороде. Данная идея привела к появлению нескольких исследований, изучавших наличие клинической разницы в полезном действии этих двух лекарственных средств. Первоначальные небольшие исследования продемонстрировали лучшие результаты за счет вазопрессина по сравнению с эпинефрином. Тем не менее, последующие исследования не были полностью согласны с этим. Несколько рандомизированных контролируемых испытаний были неспособны воспроизвести положительные результаты действия вазопрессина как при восстановлении самостоятельного кровообращения (ROSC), так и выживании до выписки из больницы, включая систематический обзор и мета-анализ, проведенные в 2005 г., которые не обнаружили доказательств значительных отличий вазопрессина по результатам пяти исследований.
Вазопрессин и эпинефрин против эпинефрина в отдельности
На сегодняшний день отсутствуют свидетельства значительной пользы для выживания с улучшенными неврологическими результатами у пациентов, принимавших комбинацию эпинефрина и вазопрессина при остановке сердца. 14) Систематический обзор 2008 г., тем не менее, обнаружил одно исследование, которое продемонстрировало статистически значимые улучшения при восстановлении самостоятельного кровообращения и выживаемости до выписки из больницы за счет данного комплексного лечения; к сожалению, те пациенты, которые выжили до выписки из больницы, имели в целом плохие результаты, и многие продемонстрировали постоянное неврологическое повреждение. Недавно опубликованное клиническое исследование из Сингапура продемонстрировало аналогичные результаты, обнаружив, что комплексное лечение всего лишь увеличивает долю выживших до выписки из больницы, особенно в субгрупповом анализе пациентов с более долгим временем поступления «с коллапсом в отделение неотложной помощи», равным от 15 до 45 минут. 15)
Рекомендации Американской ассоциации по изучению заболеваний сердца 2010 г.
Рекомендации 2010 г. Американской ассоциации по изучению заболеваний сердца в отношении сердечно-легочной реанимации и неотложной помощи при сердечно-сосудистых заболеваниях рекомендует учитывать лечение вазопрессором в форме эпинефрина у взрослых при остановке сердца (Класс IIb, уровень обоснованности рекомендации A). В связи с отсутствием доказательств, что вазопрессин, принятый вместо или в дополнение к эпинефрину, дает положительные результаты, рекомендации на сегодняшний день не включают вазопрессин в качестве составляющей алгоритмов при остановке сердца. Тем не менее, они допускают одну дозу вазопрессина вместо либо первой, либо второй дозы эпинефрина в реанимации при остановке сердца (Класс IIb, уровень обоснованности рекомендации A).
Ингибирование рецептора вазопрессина
Антагонист рецептора вазопрессина представляет собой агент, который взаимодействует с действием рецепторов вазопрессина. Они могут использоваться в лечении гипонатремии. 16)
Антидиуретический гормон
” data-image-caption=”” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Антидиуретический-гормон.jpg?fit=450%2C300&ssl=1″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Антидиуретический-гормон.jpg?fit=825%2C550&ssl=1″ />
Антидиуретический гормон поддерживает кровяное давление, объем крови и содержание воды в тканях, контролируя количество воды и, следовательно, концентрацию мочи, выводимой почками.
Альтернативные названия антидиуретического гормона:
Что такое антидиуретический гормон?
Антидиуретический гормон вырабатывается специальными нервными клетками, находящимися в области у основания мозга, известной как гипоталамус. Нервные клетки транспортируют гормон по своим нервным волокнам (аксонам) в гипофиз, где гормон попадает в кровоток.
Антидиуретический гормон помогает контролировать артериальное давление, воздействуя на почки и кровеносные сосуды. Его самая важная роль – сохранить объем жидкости в организме за счет уменьшения количества воды, выделяемой с мочой.
Это достигается за счет того, что вода из мочи попадает обратно в организм в определенной области почек. Таким образом, в кровоток возвращается больше воды, повышается концентрация мочи и уменьшается потеря воды.
Более высокие концентрации антидиуретического гормона вызывают сужение кровеносных сосудов, что увеличивает кровяное давление. Дефицит жидкости в организме (обезвоживание) можно окончательно восстановить только за счет увеличения потребления воды.
Как контролируется антидиуретический гормон?
Высвобождение антидиуретического гормона из гипофиза в кровоток контролируется рядом факторов. Снижение объема крови или низкое кровяное давление, возникающее во время обезвоживания или кровотечения, обнаруживается датчиками (рецепторами) в сердце и крупных кровеносных сосудах. Они стимулируют высвобождение антидиуретических гормонов.
Секреция антидиуретического гормона также происходит, если концентрация солей в кровотоке увеличивается, например, в результате недостаточного питья воды в жаркий день. Это обнаруживается специальными нервными клетками в гипоталамусе, имитирующими высвобождение антидиуретического гормона из гипофиза. Если концентрация солей достигает аномально низкого уровня, это состояние называется гипонатриемией.
Антидиуретический гормон также выделяется при жажде, тошноте, рвоте и боли и поддерживает объем жидкости в кровотоке во время стресса или травмы. Алкоголь препятствует высвобождению антидиуретического гормона, вызывающего увеличение выработки мочи и обезвоживание.
Что произойдет, если у меня будет слишком много антидиуретического гормона?
Что произойдет, если у меня будет слишком много антидиуретического гормона?
” data-medium-file=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Что-произойдет-если-у-меня-будет-слишком-много-антидиуретического-гормона.jpg?fit=450%2C300&ssl=1″ data-large-file=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Что-произойдет-если-у-меня-будет-слишком-много-антидиуретического-гормона.jpg?fit=825%2C550&ssl=1″ loading=”lazy” src=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/%D0%A7%D1%82%D0%BE-%D0%BF%D1%80%D0%BE%D0%B8%D0%B7%D0%BE%D0%B9%D0%B4%D0%B5%D1%82-%D0%B5%D1%81%D0%BB%D0%B8-%D1%83-%D0%BC%D0%B5%D0%BD%D1%8F-%D0%B1%D1%83%D0%B4%D0%B5%D1%82-%D1%81%D0%BB%D0%B8%D1%88%D0%BA%D0%BE%D0%BC-%D0%BC%D0%BD%D0%BE%D0%B3%D0%BE-%D0%B0%D0%BD%D1%82%D0%B8%D0%B4%D0%B8%D1%83%D1%80%D0%B5%D1%82%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%BE%D0%B3%D0%BE-%D0%B3%D0%BE%D1%80%D0%BC%D0%BE%D0%BD%D0%B0.jpg?resize=900%2C600&ssl=1″ alt=”Что произойдет, если у меня будет слишком много антидиуретического гормона?” width=”900″ height=”600″ srcset=”https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Что-произойдет-если-у-меня-будет-слишком-много-антидиуретического-гормона.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Что-произойдет-если-у-меня-будет-слишком-много-антидиуретического-гормона.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Что-произойдет-если-у-меня-будет-слишком-много-антидиуретического-гормона.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/06/Что-произойдет-если-у-меня-будет-слишком-много-антидиуретического-гормона.jpg?resize=768%2C512&ssl=1 768w” sizes=”(max-width: 900px) 100vw, 900px” data-recalc-dims=”1″ /> Что произойдет, если у меня будет слишком много антидиуретического гормона?
Высокий уровень антидиуретического гормона заставляет почки удерживать воду в организме. Существует состояние, называемое синдромом несоответствующей секреции антидиуретического гормона (SIADH; тип гипонатриемии). При нем избыток антидиуретического гормона выделяется, когда он не нужен (дополнительную информацию см. В статье о гипонатриемии).
При этом состоянии чрезмерная задержка воды разжижает кровь, что приводит к характерно низкой концентрации соли. Чрезмерный уровень антидиуретического гормона может быть вызван побочными эффектами лекарств и заболеваниями легких, грудной клетки, гипоталамуса или гипофиза. Некоторые опухоли (особенно рак легких) могут продуцировать антидиуретический гормон.
Что произойдет, если в организме будет слишком мало антидиуретического гормона?
Низкий уровень антидиуретического гормона заставляет почки выделять слишком много воды. Объем мочи увеличится, что приведет к обезвоживанию и падению артериального давления. Низкий уровень антидиуретического гормона может указывать на повреждение гипоталамуса или гипофиза или на первичную полидипсию (компульсивное или чрезмерное употребление воды).
При первичной полидипсии низкий уровень антидиуретического гормона представляет собой попытку организма избавиться от лишней воды. Несахарный диабет – это состояние, при котором вырабатывается слишком мало антидиуретического гормона (обычно из-за опухоли, травмы или воспаления гипофиза или гипоталамуса) или почки к нему нечувствительны. Несахарный диабет связан с повышенной жаждой и выделением мочи.
Вазопрессин
Вазопресси́н, или антидиурети́ческий гормо́н (АДГ) — гормон задней доли гипофиза, секретируется при повышении осмолярности плазмы крови и при уменьшении объёма внеклеточной жидкости. Увеличивает реабсорбцию воды почкой, таким образом повышая концентрацию мочи и уменьшая её объём. Имеет также ряд эффектов на кровеносные сосуды и головной мозг.
Содержание
Структура
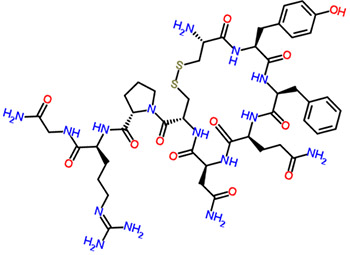
Аминокислотная последовательность: Cys-Tyr-Phe-Gln-Asn-Cys-Pro-Arg-Lys-Gly. У большинства млекопитающих в позиции 8 находится аргинин (аргинин-вазопрессин, AVP), у свиней и некоторых родственных животных — лизин (лизин-вазопрессин, LVP). Между остатками Cys1 и Cys6 формируется дисульфидная связь.
Синтез и секреция
Гормон синтезируется крупноклеточными нейронами паравентрикулярного и супраоптического ядер гипоталамуса, аксоны которых направляются в заднюю долю гипофиза («нейрогипофиз») и образуют синаптоподобные контакты с кровеносными сосудами. Вазопрессин, синтезированный в телах нейронов, аксонным транспортом переносится к окончаниям аксонов и накапливается в пресинаптических везикулах, секретируется в кровь при возбуждении нейрона.
Типы рецепторов и внутриклеточные системы трансдукции гормонального сигнала
Все вазопрессиновые рецепторы являются классическими мембранными рецепторами, связанными с гетеротримерными G-белками.
V1A и V1B-рецепторы связаны с Gq-белками и стимулируют фосфолипазно-кальциевый механизм передачи гормонального сигнала.
Физиологические эффекты
Вазопрессин является единственным физиологическим регулятором выведения воды почкой. Его связывание с V2-рецепторами собирательной трубки приводит к встраиванию в её апикальную мембрану белка водных каналов аквапорина 2, что увеличивает проницаемость эпителия собирательной трубки для воды и ведёт к усилению её реабсорбции. В отсутствие вазопрессина, например при несахарном диабете, суточный диурез у человека может достигать 20 л., тогда как в норме он составляет 1.5 литра. В экспериментах на изолированных почечных канальцах вазопрессин увеличивает реабсорбцию натрия, тогда как на целых животных вызывает увеличение экскреции этого катиона. Каким образом разрешить это противоречие, до настоящего времени не ясно.
Конечным эффектом действия вазопрессина на почки являются увеличение содержания воды в организме, рост объёма циркулирующей крови (ОЦК) (гиперволемия) и разведение плазмы крови (гипонатриемия и понижение осмолярности).
Через V1A-рецепторы вазопрессин повышает тонус гладкой мускулатуры внутренних органов, в особенности ЖКТ, повышает сосудистый тонус и таким образом вызывает увеличение периферического сопротивления. Благодаря этому, а так же за счёт роста ОЦК, вазопрессин повышает артериальное давление. Однако, при физиологических концентрациях гормона, его сосудодвигательный эффект невелик. Вазопрессин имеет гемостатический (кровоостанавливающий) эффект, за счёт спазма мелких сосудов, а так же за счёт повышения секреции из печени, где находятся V1A-рецепторы, некоторых факторов свёртывания крови, в особенности фактора VIII (фактор Виллебранда) и уровня тканевого активатора плазмина, усиления агрегации тромбоцитов.
В головном мозге участвует в регуляции агрессивного поведения, по-видимому, повышая агрессивность.
Регуляция
Главным стимулом для секреции вазопрессина является повышение осмолярности плазмы крови, обнаруживаемое осморецепторами в самих паравентрикулярном и супраоптическом ядрах гипоталамуса, в области передней стенки третьего желудочка, а так же, по-видимому, печени и ряда других органов. Кроме того, секреция гормона повышается при уменьшении ОЦК, которое воспринимают волюморецепторы внутригрудных вен и предсердий. Последующая секреция AVP приводит к коррекции этих нарушений.
Вазопрессин химически весьма сходен с окситоцином, поэтому может связываться с рецепторами к окситоцину и через них оказывает утеротоническое и окситоцическое (стимулирующее тонус и сокращения матки) действие. Однако его аффинность к OT-рецепторам невелика, поэтому при физиологических концентрациях утеротонический и окситоцический эффекты у вазопрессина гораздо слабее, чем у окситоцина. Аналогично, окситоцин, связываясь с рецепторами к вазопрессину, оказывает некоторое, хотя и слабое, вазопрессиноподобное действие — антидиуретическое и сосудосуживающее.
Уровень вазопрессина в крови повышается при шоковых состояниях, травмах, кровопотерях, болевых синдромах, при психозах, при приёме некоторых лекарственных препаратов.
Заболевания, вызванные нарушением функций вазопрессина
Несахарный диабет
При несахарном диабете уменьшается реабсорбция воды в собирательных трубочках почек. Патогенез заболевания обусловлен неадекватной секрецией вазопрессина — АДГ (несахарный диабет центрального происхождения) или сниженной реакцией почек на действие гормона (нефрогенная форма). Реже причиной несахарного диабета становится ускоренная инактивация вазопрессина вазопрессиназами циркулирующей крови. На фоне беременности течение несахарного диабета становится более тяжелым из-за повышения активности вазопрессиназ или ослабления чувствительности собирательных трубочек.
Больные несахарным диабетом выделяют за сутки большое количество (>30мл/кг) разбавленной мочи, страдают от жажды и пьют много воды (полидипсия). Для диагностики центральной и нефрогенной форм несахарного диабета используют аналог вазопрессина десмопрессин — он оказывает лечебное действие только при центральной форме.
Синдром неадекватной секреции антидиуретического гормона
Этот синдром обусловлен неполным подавлением секреции АДГ при низком осмотическом давлении плазмы и отсутствии гиповолемии. Сопровождается повышенным выделением мочи, гипонатриемией и гипоосмотическим состоянием крови. Клинические симптомы — летаргия, анорексия, тошнота, рвота, мышечные подёргивания, судороги, кома. Состояние больных ухудшается при поступлении в организм больших объёмов воды (внутрь или в вену); напротив, ремиссия наступает при ограничении употребления воды.
