Лазердисцизия вторичной катаракты что это
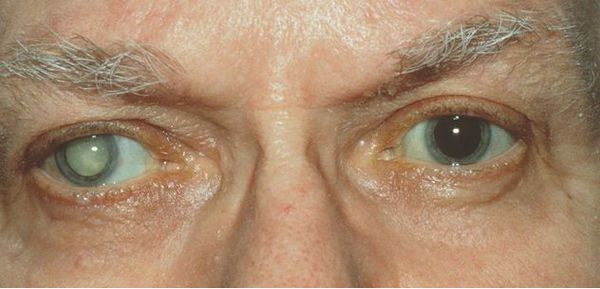
Вторичная катаракта: причины возникновения, симптомы и методы лечения
Что такое вторичная катаракта
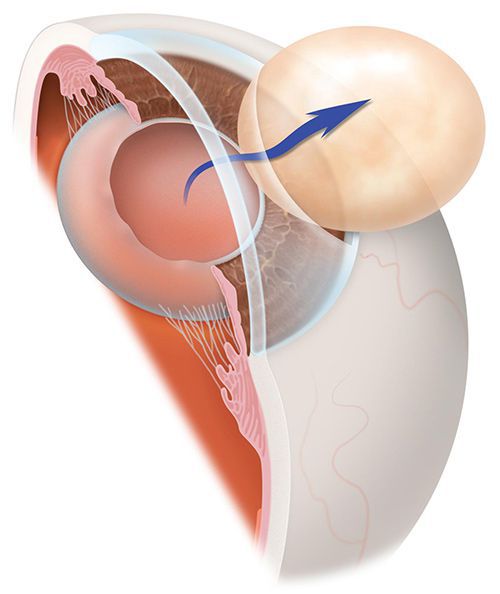
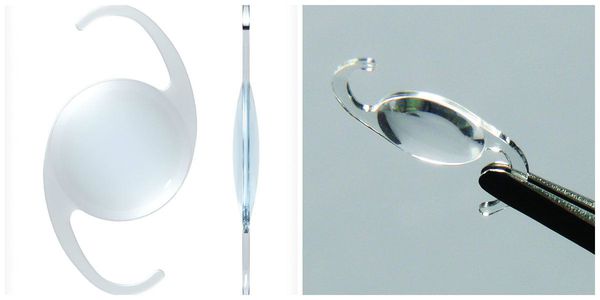
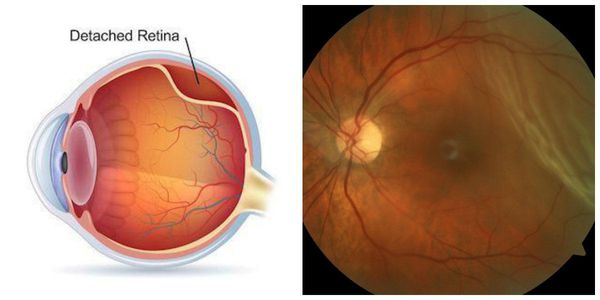
Первичная катаракта — это помутнение хрусталика. После того как во время операции родной, но уже не функциональный хрусталик разжижается и удаляется, в глазу от него остается пустая капсула, похожая на пакетик, который по обе стороны, как гамачок, закреплен связками. Капсула совершенно прозрачная. После аспирации хрусталиковых масс ее очищают и полируют. Именно в ней затем размещается искусственная линза.
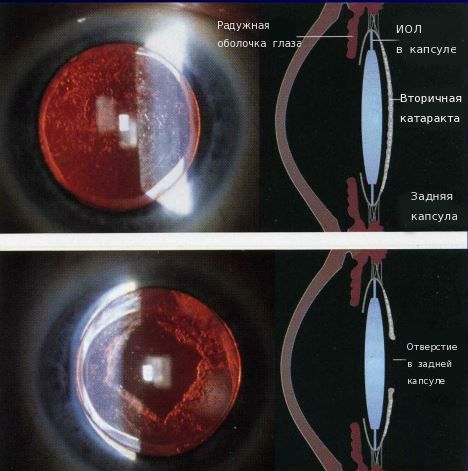
Искусственный хрусталик не мутнеет, и в том виде, в каком катаракта была, она не «вернется». Но в некоторых случаях в оставшемся капсульном мешке начинается процесс регенерации хрусталиковых тканей. Конечно, новый полноценный хрусталик не вырастет! Какие-то клеточки, оставшиеся после операции, со временем разрастаются и покрывают мутной пленкой заднюю стенку капсулы. Если процесс не затрагивает оптическую зону, возникает где-нибудь на периферии, то человек не испытывает никакого дискомфорта. Иногда же пленка перекрывает всю заднюю стенку и препятствует попаданию световых лучей внутрь глаза. Это явление и называют вторичной катарактой. Зрение становится хуже: снижается резкость и цветовосприятие.
Вторичная катаракта возникает после операции не у всех и не всегда. Может появиться через год, через два, может через десять лет. К сожалению, бывает, что появляется и раньше — уже через полгода после хирургического вмешательства.
Причины возникновения вторичной катаракты
Почему появляется вторичная катаракта, однозначного ответа пока нет, но можно говорить о факторах, которые способствуют ее развитию:
Как лечить вторичную катаракту
Лекарственные препараты не способны устранить образовавшуюся в капсульной сумке пленку или хотя бы затормозить ее разрастание. Поэтому никаких консервативных методов лечения вторичной катаракты после замены хрусталика не существует.
«На сегодняшний день врачи могут предложить пациенту два варианта терапевтического вмешательства. Первый — подобен удалению первичной катаракты: через проколы в роговице производится промывание задней капсульной стенки. Операция малотравматичная, проводится под местной, капельной анестезией. Но такой метод практикуют редко, потому что проще и безопаснее вторичную катаракту лечить лазером».
Основатель сети офтальмологических клиник «Омикрон» Александр Падар.
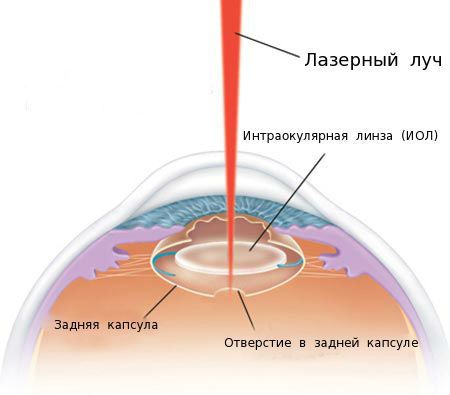
Что такое лазерная дисцизия вторичной катаракты (ЛДВК)
Лазерная дисцизия — самый распространенный метод восстановления зрения при вторичной катаракте, простой и эффективный.
Для процедуры требуется специальная установка с лазером. Он отличается от лазеров для коррекции зрения и коагуляции сетчатки мощностью и другими характеристиками. Лазер не имеет температурных реакций и коагуляционных свойств (не образует спаек). Но точно так же фокусируется на заданную глубину и воздействует строго локально, в нашем случае — только на эпителиальную пленку.
Как проходит операция
Несколько выстрелов лазером — пленка в оптической зоне разрушается, образуется своего рода окошко, через которое лучи света опять беспрепятственно попадают в глаз. Вся процедура занимает несколько минут.
Это бесконтактный метод. Во время процедуры пациент, как правило, не испытывает никаких особых ощущений. Только вспышки яркого света, от которых могут немного слезиться глаза. Нет ни ран, ни ожогов, а потому риски возникновения воспалительной реакции сведены к минимуму.
Эффект от операции мгновенный. Зрение возвращается сразу. Через полчаса после процедуры врач еще раз осматривает глаза пациента, измеряет остроту зрения и отпускает домой.
Понадобится где-то часа два, чтобы глаза полностью пришли в норму после яркого света, а также после анестезирующих и расширяющих зрачок капель. Все. Можно жить обычной жизнью и наслаждаться красотой окружающего мира.
Реабилитационный период отсутствует, как и послеоперационные ограничения. Несколько дней человек может наблюдать «мушки» перед глазами. Это остатки разрушенной пленки. Постепенно они распадутся и исчезнут.
В течение 3–5 дней рекомендуется закапывать противовоспалительные капли. Какие именно — на усмотрение лечащего врача. Пациентам с глаукомой, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день.
Есть ли противопоказания у лазерной дисцизии?
Поскольку вмешательство при лазерной дисцизии абсолютно не травматичное, ограничений как таковых у этого метода нет. Возрастных в том числе.
Операция может быть отложена, если общее самочувствие пациента не позволяет проходить процедуру, или имеют место острые воспалительные процессы в глазу. После того как они будут купированы и при удовлетворительном состоянии здоровья, можно будет провести лазерную дисцизию задней капсулы хрусталика.
Как назначается лазерная дисцизия
Врач назначает дисцизию вторичной катаракты на основании жалоб пациента и объективных данных, полученных во время осмотра. Анализы сдавать не нужно.
Иногда врач может посоветовать провести чистку вторичной катаракты во время очередного офтальмологического обследования после замены хрусталика на искусственную линзу, когда сам пациент еще не обращает внимание на снижение зрения. Поэтому не пренебрегайте ежегодными профилактическими визитами к окулисту.
Здоровья вашим глазам!
Материалы по теме
Возраст — один из самых важных критериев для операции по лазерной коррекции зрения. Почему? И какой возраст самый оптимальный? Разбираемся вместе.
Все еще не решаетесь на операцию по удалению катаракты? Наша статья поможет вам избавиться от последних сомнений и решиться на этот важный и ответственный шаг
Братья наши меньшие во многом похожи на людей — у нас много общего. И есть заболевания, которые бывают не только у людей, но и у животных. Одним из таких заболеваний является катаракта. Расскажем об этом подробнее в нашей статье.
Удаление вторичной катаракты
Содержание статьи:
У трех пациентов из десяти в течение первых 6-18-ти месяцев после экстракции катаракты происходит снижение зрения. Этот процесс медленный, прогрессирующий, не сопровождающийся болевыми ощущениями. При обращении к врачу диагностируется вторичная катаракта.
Вторичная катаракта после замены хрусталика – что это?
Хрусталик состоит из упорядоченной массы хрусталиковых волокон, которые продолжают свой рост в течение всей жизни человека. В ходе хирургического вмешательства по катаракте офтальмологи убирают все помутневшие массы внутри органа и имплантируют в заднюю капсулу интраокулярную линзу.
Эпителиальные клетки задней сумки хрусталика продолжают свой рост и формируют неполноценные хрусталиковые волокна в виде шаров.
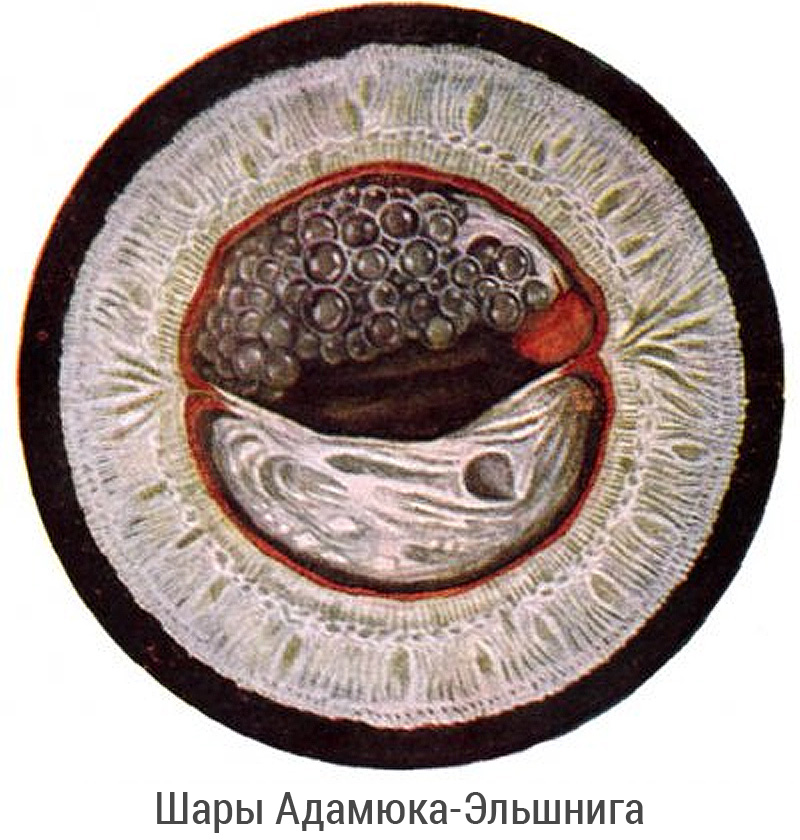
В ряде случаев, в основном, у пожилых пациентов, эти клетки подвергаются дистрофическим изменениям и вызывают уплотнение – фиброз – задней капсулы хрусталика. Фиброзирование также ведет к повторному появлению симптомов катаракты.
Пациент предъявляет жалобы на прогрессирующее ухудшение зрения, не корректирующееся очками. Затруднена детализация изображения, снижена цветопередача.
Причины катаракты, возникшей повторно – естественный, физиологический рост клеток задней капсулы хрусталика или их инволюция. Вторичная катаракта – не осложнение, а ожидаемый ход событий после хирургического вмешательства у 30% пациентов. Исключение составляют лишь случаи интракапсулярной экстракции, когда помутневший орган извлекают целиком вместе с капсульным мешком.
Удаление вторичной катаракты
Для уточнения диагноза и исключения иных причин ухудшения зрительных функций офтальмолог производит тщательное обследование, требующее расширения зрачка.
В обязательном порядке определяют:
остроту зрения и рефракцию;
уровень внутриглазного давления;
состояние передних оптических сред и положение интраокулярной линзы;
возможные изменения на глазном дне.
В сомнительных случаях, когда наблюдается значительное снижение зрения, а капсула хрусталика относительно прозрачная, могут понадобиться дополнительные обследования – периметрия, ретинография, оптическая когерентная томография (ОКТ) сетчатки и т.д.
Объем диагностических мероприятий перед удалением катаракты вторичной для каждого пациента индивидуален и определяется лечащим врачом.
Противопоказания к удалению катаракты вторичной:
острые воспалительные процессы в глазном яблоке, в том числе период обострения хронических. После купирования воспаления возможно проведение YAG-лазерной дисцизии;
высокие цифры внутриглазного давления. Фотодеструктивную операцию выполняют после компенсации ВГД;
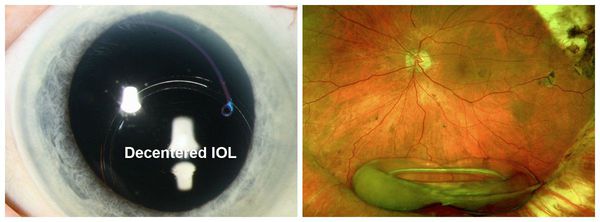
смещение (дислокация) интраокулярной линзы. Вопрос решают индивидуально после консультации микро- и лазерного хирургов;
помутнение передних светопреломляющих сред (рубцы, дистрофические процессы или отек в роговице и т.п.);
наличие новообразованных сосудов в зоне операции;
психофизические особенности пациента, которые помешают правильному положению и неподвижности при выполнении вмешательства.
Удаление вторичной катаракты лазером
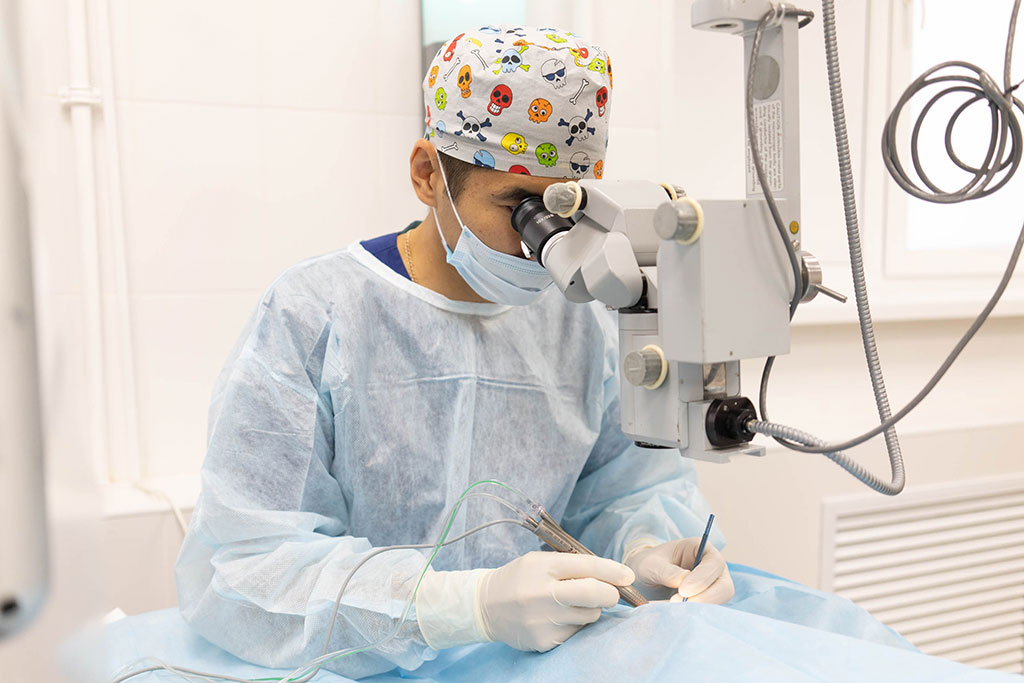
Удаление катаракты вторичной лазером происходит амбулаторно и не требует сбора анализов. Процедура безболезненная, занимает несколько минут.
В день операции, после тонометрии, пациенту закапывают капли, расширяющие зрачок и дают таблетку диакарба для профилактики подъема внутриглазного давления. Полный мидриаз достигается через 40-60 минут. После этого закапывают средства местной анестезии.
Удаление вторичной катаракты лазером выполняют в положении сидя, важное условие – неподвижное положение головы и глазного яблока (подбородок не сдвигать, лоб прижать к головному упору, смотреть прямо перед собой).
Во время операции к «замороженной» поверхности глаза приставляется офтальмологическая линза, ощущаются яркие вспышки света, слышны негромкие щелчки работы лазерной установки. Вмешательство может сопровождаться чувством легкого покалывания. Длительность процедуры – 5-10 минут.
Зрение восстанавливается в тот же день по мере сужения зрачка – за 4-8 часов. В редких случаях процесс может затянуться до недели. Контрольные осмотры проводят на следующий день после удаления вторичной катаракты лазером и через 2 недели.
Послеоперационный период
В течение 2-х недель после удаления вторичной катаракты лазером назначают противовоспалительные капли. На протяжении этого времени запрещена физическая нагрузка, связанная с наклонами туловища, подъем тяжестей.
Под запрет попадают посещения бань и саун, разрешены обычные водные процедуры и теплый душ. Также важно избегать переохлаждения.
Первые пять дней рекомендовано:
избегать приема острой, соленой и жирной пищи;
не употреблять более 1.5 литров жидкости в день;
не спать на стороне вмешательства
сократить зрительные нагрузки, делать длительные перерывы в работе каждый час (не менее 40 минут).
Точное соблюдение рекомендаций врача позволяет избежать осложнений и восстановить зрительные функции в кратчайшие сроки.
Самые частые жалобы после удаления вторичной катаракты – плавающие «мушки» в поле зрения. Это связано с остатками капсулы хрусталика, плавающими в стекловидном теле внутри глаза. Они отбрасывают тень на сетчатку и хорошо видны на светлом однотонном фоне (чистый лист бумаги, голубое небо и т.п.). Подобные помутнения не требуют специального лечения и рассасываются в течение 2-3 месяцев.
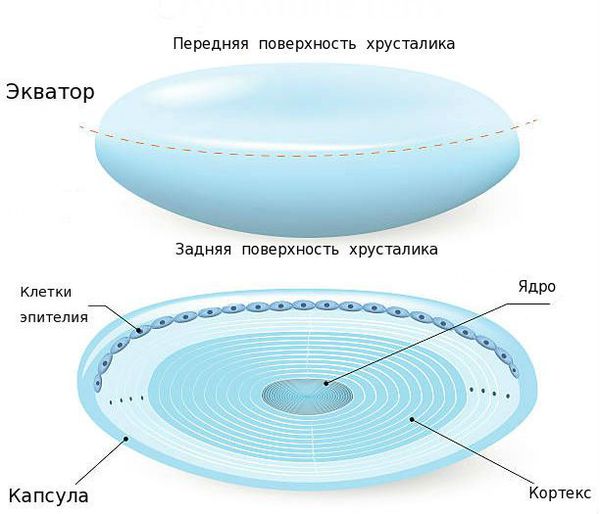
Хрусталик представляет собой оптически прозрачную структуру, расположенную позади радужки, перед стекловидным телом и сетчаткой. Форма, прозрачность и показатель преломления естественной линзы позволяют ей фокусировать свет на сетчатке.
В медицине общепринято разделять катаракты на две главные подгруппы: врожденные и приобретенные. Ограниченное по площади помутнение отмечается при врожденном заболевании, в дальнейшем оно не развивается.
Капсула хрусталика представляет собой невероятно тонкий эластичный мешок, в который в рамках операции для терапии катаракты будет вставлен искусственный хрусталик (интраокулярная линза или ИОЛ).
Лечение пресбиопии
Эффективная коррекция нарушений аккомодации
Установка факичных линз — безопасная микрооперация в «Клинике доктора Шиловой» вернет максимально возможную остроту зрения. Безболезненные процедуры, легкая реабилитация, быстрый результат (восстановление зрения уже в день операции).
Вторичная катаракта возникает после замены хрусталика, это риск с примерно 35%-ной вероятностью. Задняя капсула искусственного хрусталика при этом начинает мутнеть, капсула уплотняется и ее способность пропускать свет ухудшается.
Лучшим методом устранения вторичной катаракты является безболезненная лазерная операция дисцизия. Уже через два дня после ее проведения зрение может восстанавиться на 100%.
Факторы, которые увеличивают риск образования вторичной катаракты — это молодой возраст пациента, наличие сахарного диабета и других метаболических нарушений, употребление алкоголя и курение, травмы глаз, воспаления различного характера, глаукома.
Таким образом профилактика вторичной катаракты строится на заботе об общем состоянии организма: здоровый образ жизни, лечение или компенсация хронических заболеваний.
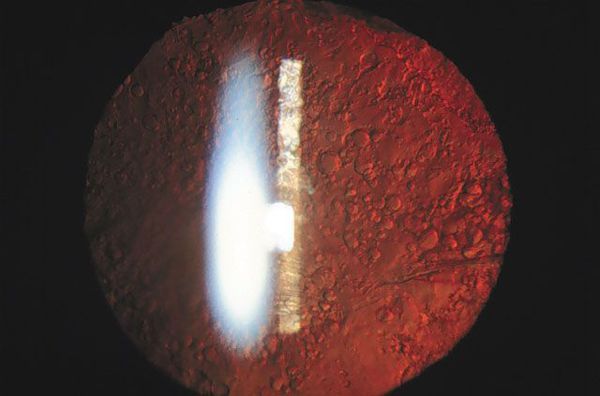
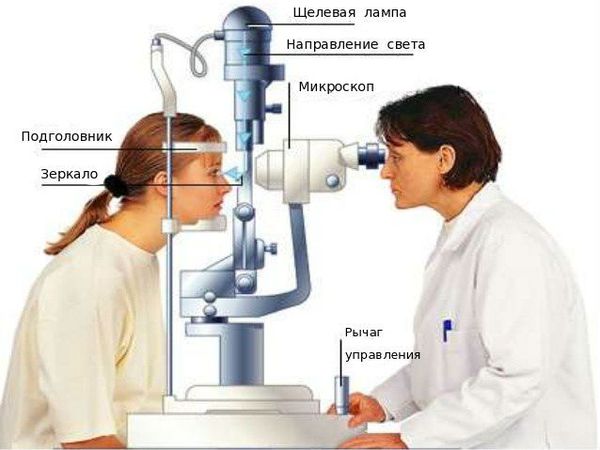
Симптомами вторичной катаракты является ухудшение зрения, расфокусировка, помутнение, размытость, блики, засветы и другие дефекты. При наличии таких ощущений следует обратиться к врачу. Офтальмолог проанализирует жалобы пациента и историю предыдущей замены хрусталика. Проведет визометрию и с ее помощью оценит остроту зрения. Биомикроскопия позволит проанализировать степень утолщения задней части хрусталика. Также будет произведена офтальмоскопия глазного дна, замер внутриглазного давления и другие необходимые обследования. Офтальмологи клиники доктора Шиловой тщательно изучат Вашу ситуацию, поставят точный диагноз и предложат оптимальный способ лечения.
Видео о вторичной катаракте и причинах ее появления
Вторичная катаракта возникает из-за особенностей индивидуальной реакции организма — излишней клеточной регенерации. В ответ на замену хрусталика начинаются дистрофические изменения в тканях. Питание клеток ухудшается и эпителий начинает уплотняться, волокна теряют прозрачность — так стенка задней капсулы, удерживающей хрусталик в верном положении, темнеет и снижает зрение.
Иногда организм отвечает на операцию синтезированием слишком большого количества иммунных клеток, запускающих образование коллагена, который способствует фиксации хрусталика в неправильном положении.
Возникновение вторичной катаракты можно предсказать еще при внедрении искусственного хрусталика — офтальмохирург заметит фиброзные очаги и укажет пациенту на необходимость дополнительного лечения. Своевременная дисцизия предотвратит смещение импланта и позволит избежать более серьезного и рискованного лечения катаракты — капсулотомии. При капсулотомии задняя капсула рассекается и лишний эпителий удаляется хирургическим путем. Операция более травматична и период восстановления длится дольше и сложнее.
Вторичная катаракта может развиваться из-за неверно подобранной формы и материала линзы. Поэтому такую важную манипуляцию следует доверять лишь профессионалам с многолетним опытом работы в микрохирургии глаз и на базе современной оборудованной клиники.
Как происходит дисцизия вторичной катаракты
Дисцизия назначается при патологических изменениях в задней части капсулы. После обследования пациента и назначения дисцизии, выбирается удобное для пациента время операции. Манипуляция производится амбулаторно в условиях клиники, под капельной анестезией, которую закапывают пациенту за 30–60 минут до начала.
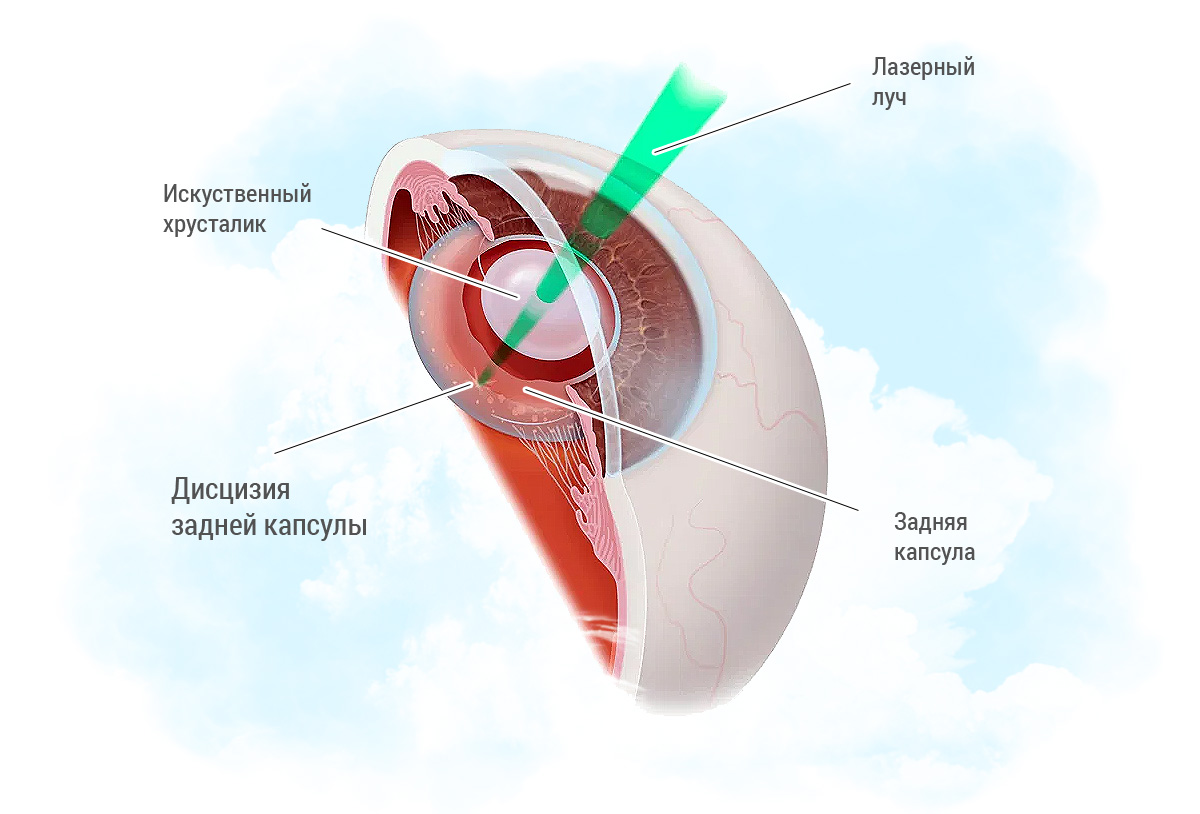
Сама дисцизия занимает 5–20 минут. Пациент принимает удобное положение лежа, веки фиксируются с помощью специальной гониоскопической линзы. YAG-лазер подает импульсы, безболезненно формируя отверстия в задней капсуле. Пациент при этом может увидеть небольшие вспышки и услышать треск аппарата.
В конце манипуляции в глаз закапывают капли от воспаления, пациент остается в клинике на час для контроля состояния и отслеживания внутриглазного давления. Далее пациент может идти домой и выполнять рекомендации специалиста в реабилитационный период, на прием необходимо явиться через несколько дней. Курс противовоспалительных капель продолжается до двух недель.
Общими рекомендациями является соблюдение гигиены: нельзя допускать занесения инфекции, поэтому прикасаться к лицу лишний раз не стоит. В первые дни нельзя мочить глаза и делать макияж, рекомендуется ограничить чтение и просмотр телевизора, использование компьютера и гаджетов. При их использовании нужно закапывать специальные увлажняющие капли. Не следует поднимать тяжести весом более трех килограмм и рекомендуется с осторожностью отнестись к любым спортивным нагрузкам. В первую неделю запрещено использовать глазные мази, употреблять алкогольные напитки, водить автомобиль.
Возможные осложнения после дисцизии, как правило, сводятся к временному дискомфорту:
• микрочастицы при попадании в поле зрения могут создать эффект «мушек»,
• повышение внутриглазного давления, которое нормализуется в течение нескольких часов.
Такие проявления следует контролировать и при длительном их сохранении необходимо обратиться к лечащему врачу-офтальмологу. Существует минимальный риск возникновения отека сетчатки после лазерной дисцизии, поэтому следует серьезно отнестись к выполнению послеоперационных рекомендаций.
«Клиника доктора Шиловой» предлагает записаться на офтальмологическое обследование для лечения вторичной катаракты. Клиника оснащена самым современным и эффективным диагностическим и операционным оборудованием с европейскими технологиями, а лечение проводят самые опытные врачи и хирурги.
Стоимость лечения вторичной катаракты
Выгодная цена лечения вторичной катаракты (лазерной дисцизии) в клинике доктора Шиловой включает в себя первичную консультацию, медицинское обследование перед дисцизией, саму хирургическую манипуляцию, подробные инструкции для реабилитационного периода и контроль восстановления.
Профессор Татьяна Шилова
Дисцизию проводит доктор медицинских наук, главный врач клиники, профессор Шилова Татьяна Юрьевна — специалист из числа ведущих офтальмологических хирургов в России.
| Лазерное рассечение задней/передней капсулы хрусталика 1 категория сложности | 11 000 руб. |
| Лазерное рассечение задней/передней капсулы хрусталика 2 категория сложности | 15 000 руб. |
Показания и противопоказания к лечению вторичной катаракты с помощью лазера
Показания к лазерной дисцизии вторичной катаракты
Лечение вторичной катаракты лазером проводится через полгода после внедрения импланта. Показаниями к YAG-лазерной дисцизии является ухудшение зрения, разрастание эпителия вокруг хрусталика, помутнение задней части капсулы. Лечение назначает офтальмолог, который проводит обследование и оценивает целесообразность проведения дисцизии в каждом конкретном случае.
Противопоказания к лазерной дисцизии вторичной катаракты
Дисцизия противопоказана при фиброзных изменениях, отеке роговицы, срастании линзы с капсулой, воспалительных процессах, атрофии зрительного нерва, дистрофии сетчатки, ее отслойках и разрывах. Эти противопоказания могут на время отложить проведение дисцизии или полностью запретить ее.
Получите инструкцию по подготовке
и реабилитации бесплатно!
Что такое вторичная катаракта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Орловой Ольги Михайловны, офтальмолога со стажем в 8 лет.
Определение болезни. Причины заболевания
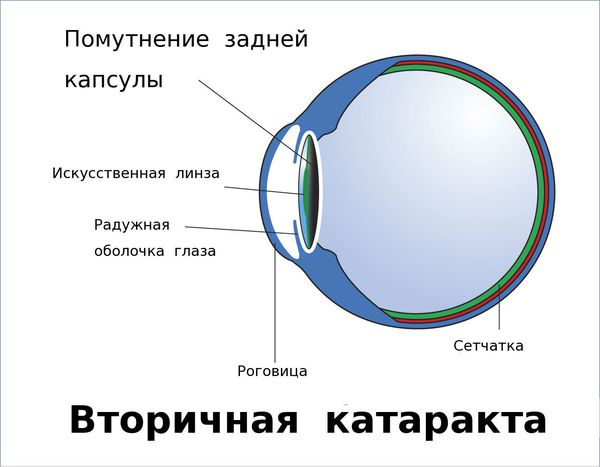
Вторичная катаракта — это помутнение задней капсулы хрусталика глаза. Помутнение может появиться после удаления катаракты и замены родного хрусталика на искусственный, также известный как искусственная или интраокулярная линза (ИОЛ).
Это одна из наиболее распространённых патологий, возникающих после удаления катаракты. Прежде чем мы начнём обсуждать причины возникновения и методы лечения вторичной катаракты, важно отметить, что в большинстве случаев эта патология развивается не из-за халатности или непрофессионализма хирурга. Как правило, это индивидуальная особенность организма, результат клеточных реакций и обменных процессов в капсуле хрусталика.
Средний срок развития вторичной катаракты от двух месяцев до четырёх лет после хирургического лечения. Многие пациенты ошибочно считают вторичную катаракту видом помутнения родного хрусталика. На самом деле это помутнение его задней капсулы, возникающее уже после замены родного хрусталика на искусственный.
Основная причина развития вторичной катаракты — это разрастание клеток эпителия на задней капсуле хрусталика после хирургического лечения катаракты.
Также на формирование и скорость развития вторичной катаракты влияют сопутствующие факторы:
Иногда фактором риска развития вторичной катаракты и скорости её прогрессирования может служить техника удаления катаракты. Например, при экстракапсулярной экстракции катаракты, когда поражённый хрусталик достаётся через небольшой разрез (10-12 мм) на роговице, риск возникновения вторичной катаракты выше, чем при факоэмульсифкации (разрез всего 2-3 мм). Однако сейчас метод экстракции практически не используется в связи с появлением новых, более современных технологий.
Также существует предположение о том, что на развитие вторичной катаракты влияет воздействие ультрафиолетовых лучей и различных препаратов. Однако эти сведения не подтверждены.
Таки образом, вероятность и скорость развития вторичной катаракты индивидуальна и зависит от многих факторов.
Симптомы вторичной катаракты
Основной жалобой пациентов является постепенное снижение остроты зрения после замены хрусталика. Зрение может ухудшаться как вдаль, так и вблизи, возможно нарушение фокусировки взгляда. Может снижаться контрастная чувствительность и/или цветовое восприятие (яркость изображения).
У некоторых пациентов возникают жалобы на расстройство темновой адаптации, появление бликов и ореолов, особенно в тёмное время суток при взгляде на яркий источник света (фонарь, свет фар).
Повышается утомляемость при чтении и обычных зрительных нагрузках. Возникает двоение и ощущение пелены или тумана перед оперированным глазом.
Патогенез вторичной катаракты
Чтобы понять, как формируется и развивается вторичная катаракта, нужно разобраться в строении глаза, а точнее хрусталика.
Когда родной хрусталик мутнеет и образуется катаракта, возникает вопрос о хирургическом лечении.
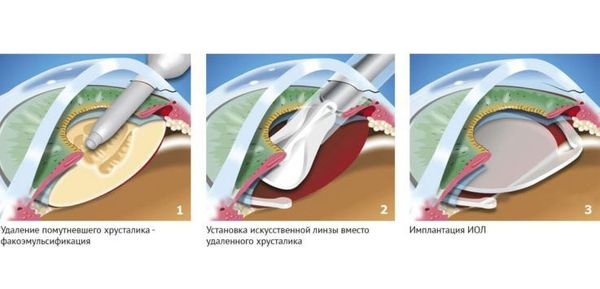
Существует несколько видов операций по удалению катаракты. На сегодняшний день самый эффективный и быстрый способ лечения помутнения — факоэмульсификация с заменой помутневшего хрусталика на интраокулярную линзу. Техника операции достаточно простая и не требует длительной реабилитации. Вначале хирург делает микроразрезы на роговице 1 мм и 2-3 мм. Далее формируется круглое отверстие в передней капсуле и с помощью ультразвука мутный хрусталик удаляется через это отверстие. Задняя капсула хрусталика остается целой. После того, как хрусталиковые массы удалены, в капсульный мешок через это же отверстие имплантируют искусственный хрусталик (ИОЛ).
По своему строению интраокулярная линза намного тоньше биологической, поэтому в капсульной сумке первое время она находится в свободном положении. В срок от одной недели до месяца капсульный мешок плотно обволакивает искусственный хрусталик.
Иногда на передней капсуле хрусталика могут оставаться единичные эпителиальные клетки. В зависимости от обменных процессов и индивидуальных особенностей организма эти клетки могут разрастаться и переходить на заднюю капсулу хрусталика. Когда на ней скапливается большое количество этих клеток, капсула мутнеет и острота зрения постепенно снижается. Такое помутнение задней капсулы и называется вторичной катарактой. То есть патология представляет собой результат разрастания эпителиальных клеток на задней капсуле хрусталика.
Классификация и стадии развития вторичной катаракты
Существует несколько классификаций вторичных катаракт. В данном разделе мы рассмотрим наиболее распространённые.
Осложнения вторичной катаракты
Учитывая, что основные симптомы вторичной катаракты связаны с ухудшением зрительных функций после замены хрусталика, главным осложнением является снижение качества жизни пациента. Без лечения симптомы будут прогрессировать, постепенно увеличивая зрительный дискомфорт.
Вторичная катаракта может привести к потере трудоспособности и инвалидности. Но до этого, как правило, не доходит, так как пациенты обращаются к врачу гораздо раньше, на этапе ухудшения зрения.
Диагностика вторичной катаракты
Обычно для выявления вторичной катаракты требуется стандартное офтальмологическое обследование — биомикроскопия (проверка остроты зрения и осмотр в щелевой лампе с расширенным зрачком).
Дифференциальная диагностика заболевания не проводится, так как клинические и лабораторные признаки заболевания очевидны.
Если при наличии помутнения капсулы врач видит, что степень помутнения не соответствует степени снижения остроты зрения, тогда проводится дальнейшее дообследование. Специалист должен выявить другое заболевание, которое является причиной ухудшения зрения, и определить дальнейшую тактику лечения пациента.
Лечение вторичной катаракты
Основная задача лечения вторичной катаракты — сформировать круглое отверстие в помутневшей задней капсуле хрусталика с целью улучшения зрительных функций.
Существует два основных способа сделать такое отверстие:
В первом случае хирург в условиях операционной делает разрезы, проникает в глазное яблоко и механически удаляет помутневшую капсулу, формируя круглое отверстие в ней. Это достаточно травматичный метод, поэтому используется крайне редко, обычно при наличии абсолютных противопоказаний к лазерному лечению.
Точное и дозированное воздействие лазерного луча оказывает малую травматичность на структуры глаза и позволяет достичь высоких зрительных функций сразу после операции.
Данный вид операции не требует госпитализации. Сама процедура безболезненная, делается без анестезии и длится не более 5-10 минут. Лишь в некоторых случаях может потребоваться закапывание обезболивающих капель.
Методика проведения операции
За 30 минут до начала процедуры пациенту закапывают в глаз мидриатик (капли, расширяющие зрачок). В зависимости от вида помутнений задней капсулы и других факторов хирург определяет оптимальную тактику лазерного лечения и мощность лазерного излучения. Врач фокусирует луч лазера на задней капсуле, при его воздействии задняя капсула рассекается в нескольких местах и образуется круглое отверстие.
Показание к YAG-лазерной дисцизии:
Послеоперационный период
Реабилитационный период после удаления вторичной катаракты не требуется. Пациент может сразу после операции вести привычный образ жизни. В некоторых случаях врач назначает глазные противовоспалительные и/или гипотензивные капли в течение нескольких дней после операции и/или ограничение физических нагрузок и активных действий на некоторый срок.
Любая терапия должна быть назначена лечащим врачом. Нужно понимать, что каждый случай индивидуален, и, чтобы правильно определить тактику лечения, важно знать общую картину сопутствующих заболеваний.
Осложнения в ходе лазерного лечения и послеоперационном периоде
Появление лазерного оборудования в офтальмологической практике до недавнего времени воспринималось лишь оптимистично. Однако с накоплением клинического опыта стали появляться сведения о риске развития различных осложнений.
Важнейшим преимуществом лазерной хирургии является формирование стабильного оптического отверстия в задней капсуле хрусталика. Точное дозированное воздействие лазерного луча обеспечивает высокие послеоперационные результаты. Однако, несмотря на простоту техники проведения операции, возможность развития указанных осложнений требует тщательного обследования пациентов и учёта всех возможных факторов риска. Такой подход позволяет провести процедуру безопасно и получить хороший послеоперационный результат.
Прогноз. Профилактика
Однако на сегодняшний день доказано, что удаление задней капсулы хрусталика одномоментно с удалением катаракты в целях профилактики вторичной катаракты не целесообразно, так как может привести к ряду осложнений.
В качестве профилактических мер может проводиться фотодинамическая терапия (фотохимическое воздействие на новообразованные сосуды) перед хирургическим лечением катаракты. Однако к ней есть множество противопоказаний и не всегда эффективность такой терапии оправдана.
Немаловажное значение имеет материал, из которого сделан искусственный хрусталик. На сегодняшний день предпочтение отдают ИОЛ из акрила. Помимо многих преимуществ такие линзы являются лазеропрочными. То есть, если возникнет необходимость удалить вторичную катаракту, вероятность того, что луч лазера повредит оптику линзы и повлияет на качество зрения после операции, практически отсутствует.
Необходимо помнить, что в целях профилактики рекомендуется проходить осмотр офтальмолога 1-2 раза в год и незамедлительно обращаться к врачу, если происходит резкое ухудшение зрения.