Непроходимость кишечника у пожилых людей что делать
Непроходимость кишечника у пожилых

Причины непроходимости кишечника у пожилых
Зачастую это состояние развивается вторично, на фоне хронических заболеваний, морфологических особенностей кишечника или как следствие неправильно составленного рациона и малоподвижного образа жизни. К наиболее распространенным причинам относят:
Иногда непроходимость может развиваться после хирургического вмешательства, особенно, если операция проводилась на органах ЖКТ.
Симптомы кишечной непроходимости у пожилых
Клиническая картина может быть смазана, в случае подозрения на развитие патологии необходимо срочно обратиться к врачу. Среди ведущих признаков выделяют:
В целом клиническая картина может напоминать сильное отравление. Если не принимать меры, то каловые массы, задерживающиеся в кишечнике больного, будут выделять все больше токсических веществ.
Диагностика и лечение непроходимости кишечника у пожилых
Кроме опроса, пальпации живота, применяют лабораторные методы анализа – рентгенографию, УЗИ органов брюшной полости, компьютерную томографию и колоноскопию. Врач определяет причину патологии и локализацию закупоренного участка.
Лечение проводят только хирургически. Очень редко, в основном если непроходимость вызвана последствиями какой-либо операции или инсульта, могут внутривенно вводиться препараты, нормализующие перистальтику кишечника. После резекции части кишки больному вводят солевые растворы, антибиотики. Категорически запрещается принимать слабительные средства, ставить клизмы.
Профилактика непроходимости кишечника
Предупреждение патологии строится на двух основных принципах – правильном питании и достаточной физической нагрузке. Активные посильные занятия спортом или просто пешие прогулки в зеленой зоне города стимулируют перистальтику, помогают продвижению каловых масс. При физической нагрузке человек пьет больше жидкости, что тоже влияет на консистенцию экскрементов и облегчает их выход.
Правильно составленный рацион, кратность приема пищи обеспечивают формирование и продвижение нормальных каловых масс. Клетчатка, которая содержится в овощах, фруктах и кашах не только стимулирует работу кишечника, но и служит питательной средой для полезной микрофлоры.
При подозрении на непроходимость необходимо срочно проконсультироваться со специалистом и не заниматься самолечением.
Непроходимость кишечника у пожилых

Причины
Кишечная непроходимость обычно возникает в результате спаечного процесса, который возник на фоне хронических заболеваний брюшной полости или сформировался после ранее проведенных операций. Причиной патологии может быть опухоль, каловые камни, глистная инвазия, реже болезнь Крона. Непроходимости способствует нарушение кровотока в брюшной полости, ослабление мышц тазового дна и передней стенки живота, которые возникают в процессе инволютивных изменений в организме.
Патологическое состояние чаще развивается после воздействия предрасполагающих факторов, таких как нарушение питания, длительный постельный режим, неврологические заболевания.
Симптоматика
Клинические признаки кишечной непроходимости зависят от формы заболевания. Хроническая непроходимость связана с частичным перекрытием кишечной трубки. В результате чего в начальной стадии болезни сохраняется стул. Развивается медленно, симптомы нарастают постепенно. Острая форма болезни начинается внезапно, что связано с блокадой движения каловых масс и отсутствием дефекации. Для острой непроходимости характерны яркие симптомы, при отсутствии срочной медицинской помощи наступает перитонит и летальный исход.
Основные симптомы:
Непроходимость кишечника у пожилых людей обычно протекает со смазанными клиническими симптомами, что необходимо учитывать при диагностике.
Заболевание развивается в несколько стадий. На первой стадии преобладают кишечные симптомы, такие как усиление перистальтики, боли, скопление газов, отсутствие стула или выделение фекалий малыми порциями. Характерны тенезмы (ложные позывы) и выделение крови из анального прохода. Вторая стадия связана с интоксикацией организма каловыми массами. Появляется головная боль, тошнота, рвота, бледность кожи, холодный пот, учащение дыхания и пульса, заторможенность. На третий стадии возникает некроз кишки и развитие перитонита. Состояние больного резко ухудшается, что приводит к летальному исходу.
Лечение
Нарушение проходимости кишечника относится к хирургическим заболеваниям. В большинстве случаев требуется срочная операция, направленная на восстановление пассажа пищевого комка и каловых масс в кишечнике. В начальных стадиях болезни проводят хирургическое вмешательство при помощи лапароскопической аппаратуры. Такие операции сопряжено с меньшим развитием осложнений и сокращают период реабилитации. Это важно в пожилом возрасте: таким пациентам предпочтительно быстрее вернуться к посильной физической нагрузке после лечения. Быстрая реабилитация дает больше шансов на выздоровление.
Прогноз
При своевременном хирургическом вмешательстве прогноз благоприятный. Исключение составляют злокачественные опухоли брюшной полости и малого таза. Эффективность операции зависит от стадии рака и общего состояния пациента.
Кишечная непроходимость: практическое руководство для врачей
Определение
Состояние, при котором прохождение содержимого в желудочно-кишечном тракте замедлено, затруднено или полностью прекращено.
Частота
Возникает примерно у 3% паллиативных пациентов. Наиболее часто при раке яичников (25‒40%), колоректальном раке (10‒15%), раке желудка, желчных протоков, поджелудочной железы, эндометрия, мочевого пузыря, предстательной железы.
Классификация
По уровню возникновения ‒ клинически целесообразно ориентироваться на четыре уровня непроходимости отделов ЖКТ:
По этиологии ‒ на любом уровне обструкция может быть функциональной (динамической, нарушение перистальтики), или механической (органической), или сочетанной.
По степени нарушения пассажа кишечного содержимого ‒ полная или частичная.
По клиническому течению ‒ транзиторная (острая) или персистирующая (хроническая).
У пациентов могут отмечаться повторяющиеся эпизоды непроходимости, которые разрешаются через несколько дней покоя для ЖКТ. Частота и продолжительность эпизодов непроходимости имеют тенденцию к увеличению, и в конечном итоге она становится полной и необратимой. Прогноз обычно неблагоприятный, средняя продолжительность жизни составляет 1‒3 месяца.
Причины возникновения
Онкологические заболевания:
Последствия лечения онкологического заболевания или его симптомов:
Не связанные с онкологическим заболеванием:
Патофизиология
В результате обструкции происходит:
Клинические особенности
Основные симптомы зависят от уровня, этиологии, степени выраженности и продолжительности непроходимости.
Механическая эзофагальная непроходимость, как правило, манифестирует вначале дисфагией при глотании твердой пищи, затем дисфагией при глотании жидкостей.
Для непроходимости на уровне привратника желудка или проксимальных отделов тонкого кишечника характерны большие потери желудочного, панкреатического секрета, желчи вследствие обильной многократной мучительной для пациента рвоты и быстрое развитие водно-электролитных нарушений (гипогидратация, метаболичический алкалоз, гипокалиемия, гипохлоремия, гипонатриемия). При этом, как правило, отсутствует выраженное вздутие живота, в течение некоторого времени сохраняется отхождение газов и наличие стула. Даже при отсутствии питания через рот желудок требует опорожнения от поступающей слюны (
1500 мл/24 ч) и выделяемого желудочного сока (
1500 мл/ 24 ч). То есть, если пациент выделяет с рвотой менее 2‒3 л в сутки, значит, какая-то часть пищи проходит за уровень обструкции.
Особенностью непроходимости дистальных отделов тонкого кишечника, а также непроходимости толстого кишечника является стертость клинической симптоматики на ранних этапах развития заболевания и вместе с тем ‒ большая возможность для проведения консервативных мероприятий. На первый план при этом выступают признаки нарушения пассажа по кишечнику: болевой синдром, выраженное вздутие живота, рвота встречается реже, быстро прогрессируют явления эндотоксикоза. Вероятность развития инфекционных осложнений гораздо выше при низкой, чем при высокой непроходимости.
Боль в животе при наличии злокачественного новообразования ‒ постоянный и ранний признак непроходимости (90% случаев):
Колики часто встречаются при механической (в 75%) и практически отсутствуют при динамической непроходимости. Эпизоды колик сопровождаются слышимым урчанием. Плохо обезболиваются опиоидами, но уменьшаются или купируются спазмолитическими препаратами.
Рвота. Чем выше уровень непроходимости, тем более выражена рвота. В позднем периоде она становится неукротимой, рвотные массы приобретают вид и запах кишечного содержимого.
Растяжение является непостоянным симптомом (чаще встречается при низкой непроходимости), сопровождается тимпаническим звуком при перкуссии живота.
Кишечные шумы могут отсутствовать полностью при функциональной непроходимости, а при механической непроходимости ‒ быть активными и хорошо различимыми (урчание в животе). «Звук падающей капли» встречается редко.
Задержка стула и газов ‒ патогномоничный признак непроходимости кишечника, ранний симптом низкой непроходимости. При высоком ее характере вначале, особенно под влиянием лечебных мероприятий, может быть многократный стул, зачастую жидкий за счет эффекта «фильтра» ‒ прохождения жидкой и задержки плотной части кишечного содержимого выше участка непроходимости и опорожнения кишечника, расположенного ниже участка непроходимости. Необходимо быть максимально внимательным и не спешить расценивать данный симптом как диарею (жидкие водянистые выделения на фоне соответствующего диагноза, например, карциноматоза).
Обследование
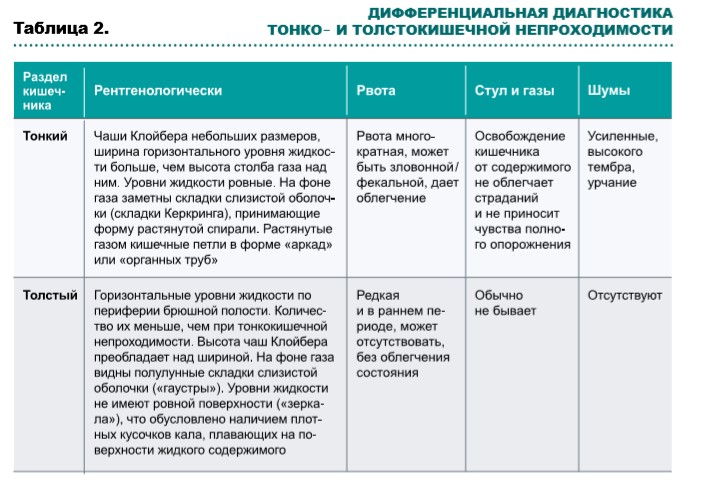
Основывается на анамнезе и клиническом осмотре живота, хирургических протоколах. Дополнительные обследования проводятся в случае планирования/возможности проведения хирургического лечения (компьютерная томография, эндоскопия). Рентгенологическое обследование кишечника у пациентов с прогрессирующей формой непроходимости показано, если планируется паллиативная хирургическая операция для облегчения симптомов непроходимости и для дифференциального диагноза между механической непроходимостью и выраженным запором (табл. 1).
В таблице 2 представлены симптомы, позволяющие провести дифференциальную диагностику тонко- и толстокишечной непроходимости.
Лечение
Зависит от вида непроходимости, остроты ситуации (например, осложнение перитонитом), прогноза (необходимо учитывать траекторию и стадию заболевания) и предпочтений пациента. Тактику лечения следует определять в соответствии с решениями мультидисциплинарной команды специалистов, пациента и его семьи. Непроходимость кишечника в паллиативной сфере редко бывает острой.
Медикаментозное лечение непроходимости
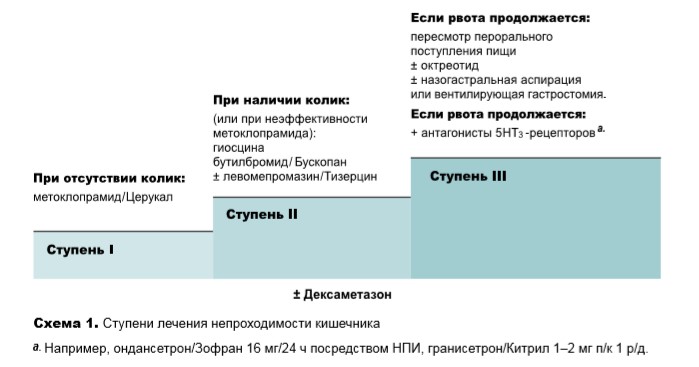
Медикаментозное лечение следует фокусировать, главным образом, на купировании боли, тошноты и рвоты и, по возможности, на разрешении частичной непроходимости. Введение препаратов осуществляется, как правило, посредством непрерывной подкожной инфузии (НПИ) или подкожно (п/к). Представленная ниже ступенчатая схема (схема 1) отражает общий подход к лечению. Может потребоваться титрование доз лекарственных препаратов в течение нескольких дней для достижения оптимального эффекта.
Ступень I. Возможная функциональная обструкция (отсутствие колик, нарушения перистальтики):
Ступень II. Возможная механическая обструкция
Ступень III (когда применения гиосцина бутилбромида недостаточно для контроля над рвотой, либо он недоступен, либо для наступления более быстрого облегчения):
Если рвота продолжается, необходимо ограничить поступление пищи через рот: возможно, необходима назогастральная аспирация или вентилирующая/разгрузочная гастростомия.
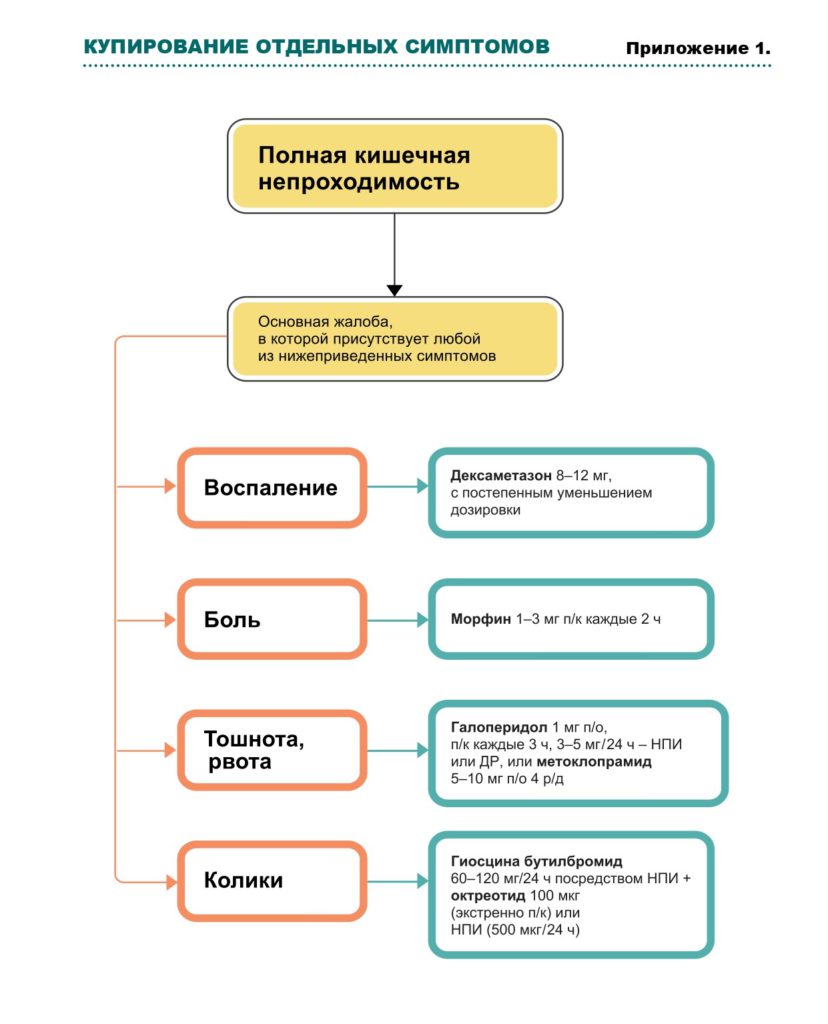
Купирование отдельных симптомов (см. также Приложение 1)
Уменьшение отека кишечной стенки и периопухолевого отека ‒ дексаметазон: дозы подбираются индивидуально из расчета 6‒8 мг 1‒3 р/д п/к или в/в (8‒16 мг п/к или в/в в первую половину дня). Действует также как ко-анальгетик и антиэметик. Если есть положительный эффект, лечение может быть продолжено перорально. В случае неэффективности в течение трех дней ‒ отменить. Но если пациент получал дексаметазон более длительное время, отмену следует производить постепенно, уменьшая дозу на 2 мг каждые три дня.
Стимуляция моторики ЖКТ ‒ метоклопрамид 30‒120 мг/24 ч НПИ или дробно (ДР) п/к каждые 4‒6 ч. Следите за клиникой: при усилении колик ‒ отменить.
Колики ‒ опиоиды НПИ, ДР, защечно, сублингвально или трансдермально для надлежащей адсорбции обезболивающих, что не может обеспечить пероральный прием; дозу титровать. При персистирующих, несмотря на прием опиоидов, коликах назначают антихолинэргические препараты: гиосцина бутилбромид (Неоскапан, Бускопан, Спанил) 40‒ 100мг/24 ч НПИ или ДР). Препараты уменьшают моторику кишечника, в результате снижается секреция жидкостей и перистальтика гладкой мускулатуры. Дозу антихолинэргических препаратов следует уменьшить после 1‒2 дней применения; если нет стула, в этом случае следует подумать о хирургическом вмешательстве. Если это невозможно/нецелесообразно, назначается гиосцина бутилбромид п/о 10 мг 4 р/д.
Хроническая боль ‒ опиоиды НПИ, ДР, защечно, сублингвально или трансдермально, чтобы обеспечить надлежащую адсорбцию обезболивающих; дозу титровать.
Запор ‒ слабительные: вазелиновое масло (наиболее безопасный препарат, от 1 до 5 чайных ложек от 1 до 4 р/д); докузат/ Норгалакс (несовместим с вазелиновым маслом) ‒ только при возможности ректального применения; лактулоза/Дюфалак ‒ с осторожностью титровать дозу, начиная с 3‒5 мл (способствует повышению осмотического давления и, как следствие, увеличению объема кишечного содержимого); очистительные клизмы с осторожностью (предпочтительно масляные, небольшого объема 100‒200 мл); мануальное освобождение прямой кишки (с обезболиванием).
Стентирование/стомирование
К ним прибегают в тех случаях, когда консервативное лечение непроходимости ЖКТ у пациентов с прогнозом жизни более двух месяцев в течение 48‒72 ч не приносит результатов.
Эзофагальная непроходимость
Для облегчения дисфагии у пациентов с раком пищевода или проксимальных отделов желудка используется стентирование и бужирование. Эндоскопически введенные стенты довольно эффективно смягчают симптомы непроходимости, избавляя больного от наложения стомы. У большинства пациентов быстро наступает облегчение. Смертность от данной процедуры низкая, но частота осложнений является относительно высокой. Возможные осложнения: боли в грудной клетке, требующие дополнительного обезболивания ‒ обычно разрешаются в течение 2‒3 дней, кровотечение, перфорация пищевода, образование свищей, гастроэзофагальный рефлюкс, аспирация, компрессия дыхательных путей.
Назогастральный зонд обеспечивает декомпрессию и может помочь проконтролировать тошноту, но необходимо избегать его длительного использования.
Непроходимость привратника двенадцатиперстной кишки
Стенты/бужи/зонды. Противопоказания для стентирования ‒ состояние пациента, перфорации кишечника с перитонитом, стеноз нижней трети прямой кишки (может вызвать тенезмы, недержание, риски миграции стента), множественные участки непроходимости ниже места стентирования, перитонеальный карциноматоз. Наиболее частые осложнения стентирования данного отдела ЖКТ: обструкция желчных путей (50%), миграция стента (до 14%), повторная непроходимость (до 10%), перфорация кишечника (от направляющей стента), некроз от давления, баллонная дилатация и др. (до 6%), кровотечение (5%), функциональные нарушения стента (неспособность пройти место сужения, проблемы с раскрытием, до 4%), прорастание опухолью (2%), фистула (1%). Смертность процедуры до 4%.
Гастроеюностомия. Обеспечивает более длительную выживаемость и более низкий риск необходимости повторного вмешательства, чем стентирование пациентов со злокачественной непроходимостью выходных отделов желудка. Однако в краткосрочной перспективе стентирование более благоприятно.
Проведение гастроеюностомии показано при долгосрочном прогнозе жизни.
Чрескожная гастростомия пациентов с непроходимостью гастродуоденального отдела или проксимальных отделов тонкого кишечника и постоянной рвотой может облегчить симптомы и производится в тех случаях, когда максимально возможное медикаментозное лечение неэффективно. Это позволит избежать необходимости длительного использования назогастрального зонда, декомпрессировать кишечник и облегчить тошноту и рвоту. Пациенты могут даже наслаждаться едой и питьем, эвакуируя желудочное содержимое через гастростому.
Абсолютные противопоказания для постановки гастростомы: портальная гипертензия, массивный асцит, предрасположенность к кровотечениям, активная язвенная болезнь желудка; относительные: множественные предыдущие хирургические вмешательства в области верхней части живота, колоностомия, инфицированные повреждения живота.
Осложнения чрезкожной гастростомы: кровотечения из перистомы или стенки кишечника, ретроперитонеальная/желудочная эрозия или изъязвление, перфорация или перитонит, фистула, миграция стента (может вызвать непроходимость выходной части желудка, панкреатит, холангит, обструкцию или перекрут катетера, попадание желудочного содержимого на кожу).
Непроходимость дистальных отделов тонкого/толстого кишечника
Данные исследований показывают, что выживаемость пациентов после стентирования и других хирургических вмешательств при непроходимости данного отдела ЖКТ составляет 56%, а продолжительность жизни не превышает 60 дней. Хирургические анастомозы с шунтированием могут облегчить состояние больного и улучшить качество жизни последних дней. Эти процедуры проводятся в случае, если медикаментозное лечение неэффективно, а ожидаемое время жизни несколько недель или месяцев.
Хирургическое вмешательство, например, паллиативная резекция, наложение анастомоза или колостомия эффективны для пациентов при наличии описанных ниже критериев:
Дополнительные важные показатели состояния, свидетельствующие в пользу хирургического лечения: отсутствие асцита, обусловленного карциноматозом; большой пальпируемой опухоли в брюшной полости; отдаленных метастазов, особенно в легких; плеврального выпота или данных печеночной и почечной недостаточности.
Осложнения после хирургических вмешательств достаточно высоки: фекальный свищ (7‒ 10%); повторная непроходимость (30‒40%); расхождение швов; сепсис.
Полезные советы
Во всех случаях: тщательный уход за полостью рта, лед для рассасывания.
Некоторые пациенты, ухаживающие за ними родственники или персонал озабочены ограничением поступления калорий с пищей через рот: в этом случае необходимо провести беседу.
Если обструкция частичная, рекомендовано изменение питания, например:
Большинство пациентов нуждаются в подкожных инфузиях лекарственных препаратов, так как прием и адсорбция медикаментов через рот неэффективны.
Необходимо регулярно пересматривать схему лечения, так как симптомы могут меняться и разрешаться спонтанно.
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ).
Скачать практическое руководство “Кишечная непроходимость в паллиативной помощи” в формате pdf можно здесь:
Острая кишечная непроходимость у пациентов пожилого возраста: пути решения проблемы
Резюме. Рассмотрены актуальные проблемы оказания помощи пациентам пожилого возраста при острой тонкокишечной непроходимости (Университетская клиника Неймеген, Нидерланды)
Актуальность

В последние годы достигнут определенный прогресс в диагностике и лечении при тонкокишечной непроходимости. Широкое внедрение компьютерной томографии (КТ) для диагностики острых заболеваний брюшной полости стало шагом вперед в выявлении этиологии обструкции кишечника. Применение водорастворимых контрастных средств значительно расширило точность диагностики и позволило на ранних этапах определять величину обструкции и исключить при этом полную непроходимость. Это привело к тому, что в последние годы около 70% пациентов с тонкокишечной непроходимостью лечатся консервативно. Кроме того, широкое распространение получила лапароскопическая хирургия. Ее внедрение в хирургическое лечение при тонкокишечной непроходимости также способствовало снижению послеоперационной заболеваемости и летальности.
При этом любое экстренное вмешательство у пациентов пожилого возраста по-прежнему сопровождается повышенной летальностью, а качество жизни после проведенного лечения для этих пациентов остается более актуальным вопросом, нежели продление жизни.
В приведенном обзоре обсуждаются конкретные проблемы диагностики и лечения при тонкокишечной непроходимости с позиции улучшения качества помощи и снижения летальности у пациентов пожилого возраста. Исследование проведено под руководством Экин Озтурк (Ekin Ozturk), отделение хирургии Медицинского центра Университета Радбуд, Неймеген, Нидерланды (Department of Surgery, Radboud University Medical Cente, Nijmegen, Netherlands). Результаты исследования опубликованы во «Всемирном журнале по неотложной хирургии» («World Journal of Emergency Surgery») в 2018 г.
Материал и методы исследования
Работа выполнена по данным обзора литературы без проведения метаанализа из-за малого количества публикаций, посвященных анализу лечения при тонкокишечной непроходимости у пациентов пожилого и преклонного возраста. В анализ были включены сообщения, представленные в наукометрических базах PubMed, Cochrane и EMBASE. Всего отобрано 120 полнотекстовых статей, из которых в анализ включены 13 исследований, имевших качественный материал, касающийся лечения при тонкокишечной непроходимости у лиц пожилого возраста.
Старческая дряхлость — определение понятия и влияние на прогноз заболевания
Несмотря на отсутствие четкого понятия «дряхлость», она рассматривается как потеря и истощение жизненного резерва после незначительных физических или иных нагрузок, приводящих к высокому риску неблагоприятных исходов. Как пишут авторы исследования, этот показатель является более важной характеристикой общего состояния пациента, нежели возраст. Дряхлость не только является независимым предиктором ухудшения результатов относительно заболеваемости и смертности, но также определяет более высокий риск развития ухудшения функциональных результатов лечения. Для оценки степени жизнестойкости пациентов пожилого возраста целесообразно использовать шкалу дряхлости «CSHA Clinical frailty scale by Rockwood».
Пожилой возраст и заболеваемость
Пациенты старческого и преклонного возраста требуют тщательного обследования с участием мультидисциплинарной команды специалистов для уточнения сопутствующей патологии и ее влияния на процесс хирургического лечения. Уменьшение количества применимых лекарственных средств, равно как и малоагрессивное хирургическое вмешательство, может значительно повысить качество помощи. В мультидисциплинарной команде желательно иметь врача неотложной помощи и медицинскую сестру (координатора), хирурга, рентгенолога и врача-гериатра.
Особенности диагностики
Наиболее распространенными причинами тонкокишечной непроходимости являются спайки, опухоли и грыжи, выявляемые в более чем 90% случаев. При этом послеоперационные спайки составляют примерно 60% случаев. Довольно редко причина заболевания — болезнь Крона и желчные камни.
Необходимо помнить о высокой частоте неправильно установленного диагноза, которая с возрастом повышается и может составлять 52%. При этом такие показатели, как повышение температуры тела и лихорадочные состояния у лиц пожилого возраста, выявляют менее чем в 13% случаев, о чем необходимо помнить.
Важным диагностическим тестом у пациентов пожилого возраста, особенно в случае острого хирургического вмешательства, является КТ-обследование. Чувствительность и специфичность КТ-обследования составляет 90–98%, что особенно важно для подтверждения полной обструкции. Ее информативность составляет практически 100% при дополнительном использовании водорастворимого контраста.
Терапия при острой тонкокишечной непроходимости
Краеугольным камнем неоперативного лечения при острой тонкокишечной непроходимости на фоне спаечного процесса являются голодание, декомпрессия желудка с использованием назогастрального зонда и инфузионная терапия для восстановления потери жидкости и электролитов. Эти принципы оказания помощи являются общими для всех возрастных категорий пациентов с острой тонкокишечной непроходимостью. Подобная тактика лечения у пациентов пожилого возраста эффективна у 70–90% из них. Назогастральная декомпрессия является на сегодня простым, доступными и эффективным методом лечения, несмотря на частую потребность смены зонда. Применение трехпроводного зонда с размещением его в просвете тонкого кишечника хоть и является более эффективным и современным методом лечения у пациентов пожилого возраста, имеет ряд ограничений, а именно: необходимость контроля и проведения трубки с помощью эндоскопа, седация пациентов и частое развитие галлюциногенного бреда у лиц пожилого возраста с риском досрочного извлечения зонда. Седация пациента пожилого возраста, да к тому же истощенного, дряхлого, чревата риском развития легочных осложнений и летального исхода.
Применение тактики голодания в его классическом виде на сегодня не актуально. Как правило, широко используется принцип парентерального питания для восполнения энергетических и пластических потерь.
Длительность консервативного лечения до решения вопроса о его эффективности и необходимости операции составляет 72 ч.
Тактика лечения при тонкокишечной непроходимости опухолевого генеза
Тонкокишечную непроходимость злокачественного генеза довольно часто диагностируют у пациентов пожилого возраста, и тем чаще, чем старше пациент. Независимо от возраста (гериатрического) прогноз неутешительный и плохой! Выживание в целом составляет около 5 мес после оперативного лечения и менее 3 мес — при раке органов малого таза.
Оперативное лечение при канцероматозе брюшной полости является абсолютно бесперспективным относительно непосредственных и ближайших результатов, а также приносящего облегчения при болевых проявлениях.
Таким образом, консервативная тактика остается единственным вариантом лечения, несмотря на высокую вероятность развития осложнений и низкой эффективности.
Оценка качества жизни и решение о проведении хирургического лечения
Для пациентов пожилого возраста вопросы качества жизни и физического состояния после проведенного лечения являются основополагающими для принятия решения об оперативном вмешательстве. К настоящему моменту рекомендаций, дающих четкий ответ на поставленный вопрос, нет. Из имеющихся данных только сохранение послеоперационного болевого синдрома изучали как причину ухудшения качества жизни и физического состояния. К тому же данные включали только пациентов в возрасте не старше 75 лет. И тем не менее полученные данные свидетельствуют о том, что продолжительность жизни для большинства пациентов отходит на последний план по сравнению с возможностью восстановления «полноценного физического здоровья» после проведенного хирургического лечения, как заключают авторы обзора.
Заключение
Несмотря на небольшое количество исследований по лечению острой непроходимости тонкого кишечника у пациентов пожилого возраста, можно заключить следующее:
Александр Осадчий