Невринома левого мосто мозжечкового угла диагноз что это такое
Лечение невриномы: о причинах появления патологии и способах от нее избавиться
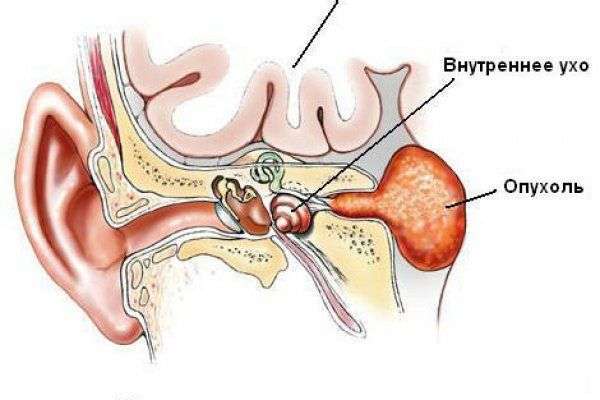
Общие сведения о патологии
редко переходит в злокачественную форму;
встречается у людей, которым не меньше 35-40 лет;
чаще поражает лиц женского пола.
Новообразование внешне напоминает округлый плотный узелок, который находится в капсуле, сформированной из соединительной ткани. Благодаря этому при помощи операции от опухоли относительно несложно избавиться.
Невринома – причины возникновения
Невриному вызывают:
генетические факторы. Вероятность появления опухоли резко возрастает, если родственники страдали(ют) от этой проблемы;
тяжелая экологическая обстановка – воздействие вредных химических веществ, радиации;
пристрастие к сигаретам.
Также новообразование появляется у людей, уже страдающих от другого новообразования.
Разновидности патологии
Существуют следующие основные виды заболевания:
1. Акустическая невринома (она же вестибулярная шваннома):
встречается чаще всего;
опухоль поражает слуховой нерв (обычно вестибулярную часть, редко – улитковую). Однако постепенно новообразование разрастается и начинает проникать в мозжечково-мостовой угол;
вестибулярная шваннома может вредить лицевому нерву и даже «доставать» до тройничного. Также могут пострадать зрительный и челюстной нервы;
прогрессирует новообразование очень медленно (на несколько миллиметров в год). В редких случаях наблюдается быстрый опасный рост (до 30 мм за 12 месяцев), из-за которого важные отделы мозга (в первую очередь мозжечок) начинают сдавливаться;
намного чаще развивается только в одном ухе (в двух 5% случаев). Причиной двусторонней акустической невриномы, как правило, становится нейрофиброматоз.
появляется в 40-50-летнем возрасте.
2. Невринома позвонков:
развивается обычно в грудных и шейных областях спины;
иногда появляется в поясничном отделе;
встречается реже акустической, но тоже довольно часто.
3. Шваннома Мортона:
такой тип патологии появляется на стопе (точнее ее подошве) одной ноги, в области 3-го и 4-го пальцев;
в редких случаях патология развивается на обеих стопах;
встречается шваннома Мортона нечасто.
Как патология себя проявляет
Нередко заболевание протекает совершенно бессимптомно и обнаруживается случайно. Это затрудняет лечение невриномы. Признаки патологии зависят от местоположения опухоли:
1. При акустической невриноме:
развивается тиннитус (шум в ушах);
появляются сильные головокружения.
2. При повреждении лицевого нерва:
наблюдается частичный паралич век.
3. При невриноме спинных позвонков наблюдаются:
мучительные болевые ощущения в области спины;
ухудшение чувствительности в месте поражения.
4. При шванноме Мортона появляются различные проблемы с чувствительностью:
ощущается онемение в районе стоп;
Как патология диагностируется
Лечению невриномы предшествует диагностика. Ее производят с помощью:
компьютерного или магнитно-резонансного томографического исследования. Магнитно-резонансное исследование более эффективно. Оно способно выявить микроскопические новообразования, тогда как компьютерная томографическая диагностика обнаруживает только опухоли, чей диаметр не менее 1 см;
аудиограммы (исследование слуха).
Лечение заболевания – оперативное, лучевое, консервативное
Обычно невриному необходимо удалять, консервативное лечение эффективно далеко не всегда. Правда, на ранних стадиях, опухоль реально убрать с помощью лучевой терапии (кибер-нож).
1. Операция
Хирургическое лечение невриномы представляет собой локальное вскрытие черепной коробки (трепанация), чтобы до опухоли можно было добраться.
Без оперативного вмешательства обойтись не удастся, если:
опухоль быстро увеличивается в размере (к примеру, после того как больной проходил радиотерапию);
заболевание стало приводить к серьезным осложнениям.
Хирургическое удаление опухоли противопоказано, если:
у пациента проблемы с сердцем или сосудами;
больной уже преклонного возраста, у него проблемы с сердцем.
Прогноз на 99% благоприятный. Рецидив патологии – явление редкое. После операции пациент восстанавливается в течение 6-10 месяцев.
Возможные осложнения следующие:
может начаться кровотечение;
есть небольшой риск попадания инфекции;
лицевой нерв больного может поразить парез (особенно, если опухоль превышает несколько сантиметров);
ухудшится слух. Если опухоль больше 2 см, велик риск, что ее хирургическое удаление приведет к частичной потере слуха.
2. Лучевая (неоперативная) терапия
Помимо традиционной операции, существует и более безопасный способ избавиться от невриномы. Речь о стереотаксической радиохирургии (кибернож) – облучении опухоли:
преимущество такой операции в том, что уничтожение опухоли производится очень точно. Нервные ткани, которые ее окружают, остаются совершенно невредимыми;
недостаток – такая терапи я эффективна, только если невринома выявлена на ранних стадиях и не превышает 30 мм.
Лучевая терапия обязательна, если:
новообразование находится в «неоперабельном месте»;
больной категорически против хирургического вмешательства;
человек уже достиг пожилого возраста, у него проблемы с сердцем.
У лучевой терапии есть «побочка». После процедуры пациента может:
· появляются боли в шее (там, где располагалась стереотаксическая рамка).
3. Консервативная (выжидательная терапия)
Невринома – заболевание «вялотекущее». Поэтому до поры до времени можно обходиться консервативным лечением. Оно предполагает употребление:
средств, которые оказывают позитивное влияние на кровообращение в головном мозгу.
Также больному нужно постоянно проверять состояние водно-электролитного баланса
Невринома – заболевание сравнительно неопасное. Однако рисковать не стоит. Если она обнаружена, следует постараться поскорее избавиться от этой проблемы.
Удаление опухоли мосто-мозжечкового угла
Мосто-мозжечковый угол – это углубление между варолиевым мостом, продолговатым мозгом и мозжечком. Эта область часто поражается новообразованиями, сдавливающими проходящие там нервы, сосуды и ликворные пути. Актуальность вопроса удаления опухолей мосто-мозжечкового угла обусловлена невозможностью их лечения современными радиохирургическими методами, включая гамма-нож и линейный ускоритель. Таким образом, методом в данном случае является хирургическое лечение, которое в свою очередь требует адекватного анестезиологического обеспечения и технического оснащения.
Я, Гаврилов Антон Григорьевич, нейрохирург НИИ нейрохирургии имени Н. Н. Бурденко, обладаю 20-летним опытом практической работы, включая удаление опухолей мосто-мозжечкового угла. Моя клиническая база (вышеупомянутый НИИ) позволяет проводить сложные вмешательства: высокотехнологичное оборудование операционных в сочетании со слаженной командой анестезиологов-реаниматологов является неотъемлемым условием достижения оптимального результата.
Типы опухолей мосто-мозжечкового угла
Примерно каждое десятое новообразование головного мозга развивается в мосто-мозжечковом углу. При этом самой распространенной опухолью, локализующейся в данной области, является невринома преддверно-улиткового нерва — на ее долю приходится 85–95 %. Менингиомы и холестеатомы мосто-мозжечкового угла встречаются значительно реже.
В большинстве случаев невринома преддверно-улиткового нерва носит доброкачественный характер. Чаще всего она развивается у лиц трудоспособного возраста, как правило, у женщин. Удаление опухолей мосто-мозжечкового узла может быть как односторонним, так и билатеральным.
Клиническая картина
Своевременное удаление опухолей мосто-мозжечкового угла осложняется медленным развитием заболевания без резких клинических проявлений. Пациента в течение нескольких месяцев и даже лет может беспокоить шум в одном ухе (т. н. кохлеовестибулярный синдром). Затем наступает период, когда признаки заболевания становятся более выраженными (глухота, парез лицевого нерва). В большинстве случаев диагностика, а затем и удаление опухолей мосто-мозжечкового угла осуществляются именно на этой стадии.
Среди других последовательно проявляющихся симптомов заболевания следует выделить:
Особенности операции по удалению опухоли мосто-мозжечкового угла
Удаление опухоли мосто-мозжечкового угла осуществляется хирургическим путем. Пациенты данного профиля перед операцией проходят общеклиническое и невроотологическое обследование, КТ и МРТ. По показаниям назначается мио- и ангиография, нейропсихологическое тестирование.
Удаление опухоли мосто-мозжечкового угла выполняется с помощью современных методов эндоскопической микрохирургии в условиях постоянного нейрофизиологического мониторинга (в т. ч. стимуляции и ЭМГ лицевого нерва). После нейровизуализации врач разрабатывает план операции, определяет ее объем и точку наилучшего доступа. Вмешательство осуществляется с использованием высокоскоростных сверл и пневматических дрелей, обеспечивающих минимальную инвазивность и уменьшающих масштабы повреждения близлежащих тканей.
Удаление опухоли мосто-мозжечкового угла проводится под эндотрахеальным наркозом по закрытому контуру с использованием «Пропофола» и ингаляционных анестетиков («Севофлюран», «Изофлюран»). Необходимыми условиями операции, которая проводится в сидячем положении, являются также допплерография сердца и специальный хирургический стол с опорами для рук хирурга. Во время удаления опухоли мосто-мозжечкового угла возможно проведение экспресс-анализа удаленного фрагмента новообразования с последующей коррекцией течения операции.
Конечный результат хирургического вмешательства определяется особенностями роста опухоли, степенью поражения основания черепа, ее сращением с нейроваскулярными структурами. В большинстве случаев мне совместно с командой ассистентов НИИ нейрохирургии имени Н. Н. Бурденко удается решить все стоящие перед нами задачи.
Невриномы слухового нерва (Вестибулярные или акустические шванномы)
Существует три основных тактики ведения пациентов с невриномами слухового нерва:
Клинический пример 1
Пациентка 75 л. Обследована по поводу шаткости при ходьбе, снижения слуха. На СКТ выявлена относительно небольшая опухоль в левом мосто-мозжечковом углу, предположительно невринома. Исходный объем опухоли составил 7.8 куб см. Предложено оперативное лечение, от которого пациентка воздержалась. В дальнейшем ежегодно проводилось контрольная МРТ, при которой отмечалось медленное увеличение опухоли. От оперативного лечения пациентка воздерживалась. Только через 5 лет наблюдения, когда опухоль увеличилась до 10.6 куб см, появились и наросли симптомы тригеминальной невралгии, а пациентка в очередной раз отказалась от операции, она была информирована об альтернативной возможности проведения СРХГН. Пациентка предупреждена о риске постлучевого отека-набухания опухоли и связанных с этим рисков и дала свое согласие на проведение СРХГН. Через 4 месяца после облучения опухоль увеличилась до 11.6 куб см, что привело к усилению тригеминальной невралгии слева, развитию окклюзионной гидроцефалии со снижением уровня спонтанной активности (пациентка вялая, адинамичная, нуждается в посторонней помощи). Проведена операция вентрикулоперитонеального шунтирования. Гидроцефалия регрессировала, состояние пациентки нормализовалось. На фоне постепенного (на протяжении 2 лет) уменьшения объема опухоли до 9.2 куб см (2015 г.) также значительно регрессировала тригеминальная невралгия. Пациентка социализирована. Обслуживает себя самостоятельно.
Резюме: данный пример наглядно демонстрирует бесперспективность и необоснованность длительного динамического наблюдения. Своевременное проведение СРХГН с высокой долей вероятности могло бы позволить избежать ухудшения состояния больной и необходимости оперативного вмешательства
Рис. 1 Динамика изменений ВШ в процессе ее естественного роста и после СРХГН
В нейрохирургическом сообществе до сих пор сильны некоторые предрассудки и заблуждения относительно результатов применения Гамма-ножа. В одних из наиболее известных хирургических «методических рекомендаций», вышедших в 2009 г и посвященных обзору результатов лечения акустических шванном, глава посвященная сравнению результатов хирургии и радиохирургии, начинается со ссылки на мнение Национального института здоровья США от 1991 г. (т.е. почти 20-летней давности) о том, что лечением «первой линии» для большинства пациентов является хирургия: в то время как облучение назначается только тем, кому хирургия противопоказана или они от нее отказались.
Рис. 2. Динамика типичных изменений невриномы слухового нерва после облучения (слева-направо: на момент СРХГН, через 6-24 мес, через 2 года)
Как видно на рисунке 2, в сроки 6-24 месяца, опухоль может значительно увеличиваться в размере: однако впоследствии она существенно уменьшается, возвращаясь к исходному размеру или уменьшаясь. В данной серии явления типичного для неврином постлучевого патоморфоза отмечались приблизительно в 70% наблюдений. Причем увеличение опухоли на этом этапе происходило только в трети случаев.
Основные клинико-рентгенологические паттерны постлучевого патоморфоза вестибулярных шванном были описаны Pollock в 2006 г. [2]:
Правда ли, что хирургическое удаление опухоли более эффективный способ лечения, чем стереотаксическая радиохирургия Гамма-ножом?
Обращусь к опыту своей работы в Центре «Гамма-нож» при НИИ нейрохирургии им. Бурденко:
Также проведено лечение 180 человек, у которых опухоли вызывали локальную компрессию прилежащих отделов ствола мозга и мозжечка, в т.ч. у 59 больных с деформацией 4-го желудочка (стадия Т4b по Сами).
Показанием к применению Гамма-ножа являлся информированный выбор больного при отсутствии грубых стволовых симптомов, окклюзионной гидроцефалии, внутричерепной гипертензии.
В случае крупных вестибулярных шванном: с признаками компрессии ствола мозга, деформацией 4-го желудочка, т.е. в ситуациях пограничных с хирургическим вмешательством, решение о проведении СРХГН принималось при отсутствии грубых стволовых нарушений, окклюзионной гидроцефалии и клинических признаков внутричерепной гипертензии. Все пациенты предупреждались о возможном нарастании симптомов на фоне постлучевых изменений в опухоли, а также о вероятной необходимости, в этом случае, хирургического удаления опухоли или вентрикуло-перитонеального шунтирования
У 27% наших больных уже при первой контрольной МРТ отмечалось уменьшение опухоли в размерах. При последующих контрольных МРТ количество пациентов со стабильными размерами опухоли оставалось приблизительно прежним, а число больных с увеличившимися и уменьшившимися размерами опухолей существенно изменялось. При последней контрольной МРТ 68% опухолей уменьшились после облучения.
График 1. Динамика изменения объема опухолей в различные сроки после СРХГН
Клинический пример 2
Пациентка, 47 лет. интра-экстраканальная невринома слухового нерва. Уменьшение объема опухоли на 96% уже через 1 год после облучения
Клинический пример 3.
Пациент, 45 лет. Небольшая (Т3а по Сами) невринома слухового нерва. Регресс объема опухоли на 90% за 4.5 года
Клинический пример 4
Пациентка, 48 лет. Крупный рецидив акустической шванномы через 6 лет после хирургического удаления. Объем опухоли 12.5 куб см. Через 4 г после СРХГН отмечается уменьшение объема на 57%, до 5.4 куб см
Клинический пример 5
Пациент, 32 года. Рецидив акустической невриномы через 2 года после хирургического удаления. Быстрый регресс объема опухоли (на 88%). Положительный эффект сохраняется на протяжении 10 лет наблюдения
Данные опубликованные в зарубежной литературе еще более убедительны. Нейрохирурги из Питтсбургского университета [3] опубликовали одну из наиболее показательных серий пациентов – 829 больных с вестибулярными шванномами и периодом наблюдения более 10 лет после СРХГН. Уверенный контроль роста опухоли отмечен у 98% больных на протяжении 10 и более лет наблюдения. В 73% случаев опухоль уменьшилась в размерах. Стабилизация размеров отмечалась в 25%. Хирургическое удаление потребовалось только в 0.4% случаев. Хирургическое лечение гидроцефалии (шунтирующая операция) проведена 0.8% больных. Таким образом, наш опыт и данные литературы показывают: радиохирургическое лечение не только не уступает хирургическому в плане контроля роста опухоли, но даже превосходит его
Какие функциональные нарушения возможны после Гамма-ножа или оперативного лечения?
Нарушения слуха. Опыт показывает: что слух остается стабильным (на том же уровне, что и до применения Гамма-ножа) у 77% больных. У 75% больных с функционально сохранным слухом, так же удается сохранить его на прежнем уровне.
Нарушения мимики. Парез лицевого нерва после Гамма-ножа отмечался у 8 (1,6%) больных, в т.ч. у 4 (2%) в группе крупных шванном (Т4 по Сами). В то же время, у 3 больных с парезом лицевых мышц ДО радиохирургии отмечалось быстрое улучшение функции лицевого нерва после облучения.
Тики (подергивания) в лице, различной выраженности, в т.ч. и гемифациальный спазм, после Гамма-ножа отмечались у 17 (3,3%) больных, в т.ч. у 11 (6.1%) в группе крупных шванном (Т4 по Сами). Стоит отметить, что практически у всех пациентов парез лицевого нерва и гемифациальный спазм регрессировали полностью на фоне проведенной медикаментозной терапии. Исключение составили две пациентки с парезом лицевого нерва обратившиеся за квалифицированной помощью довольно поздно (через 1 и 3 месяца), в результате чего функцию нерва удалось восстановить лишь частично.
Нарушения чувствительности на лице. Во-первых, данное осложнение весьма редко, во-вторых, оно весьма успешно поддается медикаментозной терапии, а в-третьих, в большинстве случаев развивающегося снижения чувствительности в определенной зоне лица качество жизни существенно не меняется
Снижение чувствительности на половине лица после радиохирургии Гамма-ножом отмечается у 3,4% пациентов. Стойкий характер только у 2%. Усугубление ранее имевшейся гипестезии отмечается в 2.5%
Невралгия тройничного нерва после СРХГН встречается в 3.7%, развивается в сроки 1-2 года после облучения, имеет временный характер и регрессирует на фоне лекарственной терапии
Сроки возникновения тригеминальной нейропатии в среднем 6,5 месяцев (от 1 до 11 месяцев).
У больных с ухудшением функции тройничного нерва после облучения в 67% опухоли относились к Т4 классу по Sami, 33% к Т3 классу, т.е. заполняли собой мосто-мозжечковую цистерну, в большинстве случаев вызывая локальную компрессию ствола мозга.
Однако, если сравнивать указанные осложнения с хирургией, то статистика явно не в пользу традиционных операций:
В одной из публикаций посвященных сравнению результатов хирургии и радиохирургии на примере небольших (максимальным диаметром 25 мм) вестибулярных шванном, отмечается значительно более частая сохранность функционального слуха и вообще несопоставимые результаты в отношении дисфункции лицевого нерва[4]
В публикации Chung и соавт (2010), посвященной сравнению результатов лечения крупных (более 3 см) вестибулярных шванном, приводятся данные метаанализа наглядно демонстрирующие огромный процент функциональных осложнений после хирургического удаления опухолей. При использовании транслабиринтного доступа утрата слуха – 100%, а при использовании ретросигмовидного доступа сохранить слуховой нерв удалось только в 23.6%. И это в самой крупной серии (1000 пациентов) – проф. Сами из Ганновера, нейрохирурга номер 1 в лечении данных опухолей. Результаты сохранности лицевого нерва также не впечатляют и составляют от 36 до 86%, т.е. не менее чем у 14% больных не удалось сохранить функцию лицевого нерва [5]. Что касается данных отечественных авторов, то они деликатным образом не афишируются.
Табл. 1 Функциональные исходы (сохранность функции лицевого и слухового нервов) микрохирургического удаления неврином слухового нерва в зависимости от хирургического доступа, анализ литературы из статьи Chung WY и соавт (2010)
В следующей таблице представлены данные стереотаксического облучения крупных шванном, в т.ч. на ГН. В сериях применения ГН функцию лицевого нерва удалось сохранить в 100% случаев, а функциональный слух – у 33-100% больных
Табл. 2 Функциональные исходы (сохранность функции лицевого и слухового нервов) стереотаксического облучения неврином слухового нерва, анализ литературы из статьи Chung WY и соавт (2010).
Из другого метаанализа литературы, представленного в монографии Ж. Реджиса и П. Роше «Современное лечение акустических неврином» [6] также видно, что тотальный парез лицевого нерва в хирургических сериях отмечался с частотой от 12.4 до 43.4%. В то же время в серии ГН процент грубых нарушений функции ЛН составил от 1 до 4.8%.
Табл. 3 Частота развития пареза лицевого нерва после микрохирургического удаления неврином и после Гамма-ножа, анализ литературы, из монографии Régis J. и Roche P.-H. (2008)
Возвращаясь к уже упомянутой статье Питтсбургской группы (829 пациентов и 10 и более лет наблюдения) функция лицевого нерва сохранена в 100% случаев, нормальная функция тройничного нерва более чем в 95%: стабильный уровень слуха в 70%: а функциональный слух более чем в 78% случаев, а улучшение слуха отмечено у 1.5% больных [3]
Таким образом, радиохирургия Гамма-ножом гораздо более безопасна для функции вовлеченных в патологический процесс черепных нервов, чем хирургическое удаление опухоли
Так ли страшен риск развития радиоиндуцированной опухоли после радиохирургии?
Опухоль считается радиоиндуцированной, если отвечает трем следующим критериям:
В одной из недавних публикаций [7] посвященной анализу результатов лечения вестибулярных шванном Гамма-ножом с периодом наблюдения не менее 10 лет, среди 440 пациентов описан один случай развития радиоиндуцированной опухоли. В связи с этим авторы проанализировали данные опубликованные в литературе. Всего описано 15 подобных случаев в течение 14 лет.
Табл. 4. Радиационно-индуцированные злокачественные опухоли у пациентов с вестибулярными шванномами, после радиохирургии, обзор литературы из статьи Hasegawa T и соавт (2013)
В то же время за период с 1991 по 2011 г. радиохирургия Гамма-ножом проведена почти 64 тысячам больных по всему миру
Диаграмма 1. Количество больных с доброкачественными опухолями, прошедших лечение на Гамма-ноже по всему миру (2011, ELEKTA)
Несложные расчеты показывают, что вероятность развития радиоиндуцированной опухоли после радиохирургии вестибулярной шванномы составляет примерно 0.025%. В то же время, среднестатистическая летальность после хирургического удаления этих опухолей в последние годы составляет в зависимости от клиники, оперирующего хирурга и множества других факторов от 0 до 3% [8]. Таким образом, вероятность летального исхода в ближайшем послеоперационном периоде в среднем примерно в 100 раз превышает риск развития злокачественной опухоли через 3 года и более после применения Гамма-ножа.
В работе американских нейрохирургов, посвященной применению Гамма-ножа у беременных пациенток, указывается, что измеренный в эксперименте и на практике уровень облучения на уровне критических органов, в т.ч. на уровне плода – чрезвычайно низкий. Поэтому при необходимости, возможно применение Гамма-ножа даже у беременных, во II-III триместре беременности [9]
Английские авторы проанализировали данные 5000 пациентов после стереотаксической радиохирургии, общей продолжительностью наблюдения 30000 пациенто-лет, из которых более 1200 больных наблюдались более 10 лет. Так вот в данной материале была выявлена лишь одна вновь возникшая астроцитарная опухоль, при ожидаемой средней вероятности возникновения подобных опухолей в популяции почти 2,5. Этот результат лишний раз демонстрирует, что вероятность развития радиоиндуцированной опухоли после стереотаксической радиохирургии по-меньшей мере не превышает таковой риск у любого из людей, даже близко не подходивших к Гамма-ножу [10]
Правда ли, что оперировать после ранее проведенной радиохирургии гораздо сложнее?
Прежде всего, хочу заметить, что рецидивы опухолей после Гамма-ножа действительно случаются. Как я уже отмечал ранее, по нашему опыту и данным зарубежной литературы вероятность неудачи радиохирургического лечения неврином слухового нерва оценивается примерно в 2-5%, что совершенно сопоставимо с зарубежными данными о 5-7% рецидивов после хирургического удаления (отечественные данные за последние 10 лет отсутствуют). Ни в одном случае в нашей практике не отмечалось признаков злокачественности шванном по данным биопсии. Во всех случаях это были абсолютно доброкачественные опухоли. Вероятно, причиной неудачи радиохирургии является наличие повышенной резистентности небольшого количества опухолей в популяции к ионизирующему излучению.
В доступной зарубежной литературе за период с 1995 г. встретилось 6 публикаций 16, в которых обсуждался вопрос о локальных постлучевых изменениях после радиохирургии неврином слухового нерва Гамма-ножом. Суммарно, среди 54 проанализированных пациентов в 2\3 случаев отмечено наличие локального спаечного процесса, который вызывал определенные сложности при хирургических манипуляциях. Однако есть один вопрос, на который ни в одной статье нет ответа. Нет на него ответа и у практикующих нейрохирургов. Вопрос простой: а существует ли вообще принципиальная разница между спайками, образующимися после хирургического вмешательства и после радиохирургии? В чем разница между сложностью операции после облучения и повторной операции после операции? Судя по дружному молчанию – особой разницы не существует. Стоит задуматься: разве возникновение спаек после хирургической операции, и связанные с этим сложности повторных вмешательств в случаях рецидивов опухоли, означают, что опухоли не надо оперировать?
Возвращаясь к вопросу о постлучевых изменениях следует помнить, что увеличение шванномы после облучения в ближайшие 1-2 года в подавляющем числе случаев является обратимым процессом и ни в коем случае не является убедительным критерием продолженного роста опухоли.
Крайне редко возникающие в этот период показания к удалению опухоли могут быть обусловлены лишь отчетливым нарастанием неврологических симптомов: мозжечковой атаксии и внутричерепной гипертензии. При этом хирургическое вмешательство должно преследовать цель лишь уменьшения объема опухоли, а не радикального удаления, которое может привести к грубым стойким неврологическим нарушениям [17]
Возможен ли отек ствола мозга после Гамма-ножа?
Правда ли, что радиохирургия приводит к развитию гидроцефалии?
Правда ли, что повторная радиохирургия имеет высокий риск осложнений?
Еще один миф – повторная радиохирургия имеет высокий риск осложнений. Однако в реальности, и степень утраты слуха (по шкале Gardner&Robertson), и тем более нарушения мимики (по шкале House&Brekmann) в действительности развиваются после повторного Гамма-ножа крайне редко [19].
Правда ли, что радиохирургия проводится только пожилым людям и не показана молодым пациентам?
Нет никаких оснований отказывать молодым пациентам в проведении радиохирургии, т.к. результаты их лечения ничем не отличаются от результатов у пожилых больных. Более того, учитывая быстрое и максимально полное возвращение трудоспособных пациентов к активной жизни, радиохирургия имеет явное преимущество перед хирургическим лечением [20].
Эффективна ли радиохирургия в отношении кистозных шванном?
Клинический пример 9. Крупная (объем 13 куб см) кистозная вестибулярная шваннома). После стадии предсказуемых постлучевых изменений в виде увеличения опухоли (через 6 месяцев), опухоль уменьшилась почти в два раза через 1 год после Гамма-ножа
Влияют ли мобильные телефоны на развитие неврином слухового нерва?
Действительно, быстрое распространение использования мобильных телефонов вызвало обеспокоенность по поводу возможных рисков для здоровья вследствие наличия радиочастотных электромагнитных полей от этих устройств. В связи с этим в 13 странах по общему протоколу было проведено исследование 1105 пациентов с недавно диагностированной акустической невриномой (вестибулярной шванномой) и 2145 контрольных пациентов.
В результате исследования не было выявлено никакого увеличения риска развития акустических неврином при постоянном использовании мобильных телефонов или для пользователей, которые начали регулярное их использование 10 лет и более до контрольной даты. Исследователи сделали предположение, что поскольку акустическая невринома является обычно медленно растущей опухолью, интервал между широким распространением мобильных телефонов и возникновением опухолей, возможно, был еще слишком коротким, чтобы наблюдать эффект, если он все-таки есть [21].
Regis J. с соавторами (2002) в исследовании больных с вестибулярными шванномами использовали объективные данные и ответы пациентов при анкетировании для сравнения результатов радиохирургии (97 пролеченных подряд пациентов) и микрохирургии (110 пациентов, отвечающих критериям отбора). Авторы сделали вывод, что стереотаксическая радиохирургия была более эффективной и менее дорогой стратегией ведения пациентов с односторонними вестибулярными шванномами до 3 см в диаметре и признавалась ими методом первичного выбора в тактике лечения этих опухолей [22].
Табл. 6 Функциональные исходы, реабилитация и социальная адаптация пациентов с ВШ после хирургического лечения и радиохирургии (на основе анкетирования 207 пациентов, по Regis J. с соавт. (2002)
Berkowitz O и соавторы (2017) подробно изучив качество жизни 353 больных с вестибулярными шванномами в среднем через 5 лет после Гамма-ножа, среди прочих фактов отметили, что 91,1% пациентов были удовлетворены функциональным результатом и уровнем своей повседневной активности, а 96,8% были готовы рекомендовать данный вид лечения своим родным и друзьям, в случае диагностирования у них такой опухоли [23]
ВЫВОДЫ:
Нарушение функции нервов мосто-мозжечковой группы при СРХГН ВШ встречается значительно реже, чем при микрохирургическом удалении
Вероятность развития радиоиндуцированных опухолей после СРХГН ВШ чрезвычайно мала и составляет не более 0.03%
Продолженный рост вестибулярных шванном после СРХГН встречается в 2-5% случаев. Повторное проведение СРХГН с применением аналогичных доз облучения по краю опухоли обеспечивает высокий уровень контроля опухолевого роста. Необходимость хирургического удаления ВШ после СРХГН возникает лишь в 1-3% случаев























