Невролиз плечевого сплетения что это
Невролиз первичных стволов плечевого сплетения. Нейрохирургическое восстановление подвижности и чувствительности верхней конечности после травмы стволов плечевого сплетения
1. Причины повреждения плечевого сплетения
Чаще всего повреждение плечевого сплетения происходит в результате травм плеча, связанных с ДТП, или падения с мотоцикла. Из всего спектра травм опорно-двигательного аппарата этот вид повреждений составляет 3-10%. Эту травму вызывает тракционное или ударное воздействие. В результате конечность теряет чувствительность, подвижность или и то, и другое одновременно.
Консервативная терапия возникших нарушений редко бывает эффективна в достаточной мере. При этом иногда в течение первых 3-4 месяцев после травмирования может произойти самопроизвольное восстановление функций, особенно на фоне адекватных реабилитационных мер. Если в первые полгода положительной динамики не наблюдается, приходится констатировать невозможность безоперационного лечения. Назначается обследование, направленное на оценку локализации, характера и тяжести повреждений стволов плечевого сплетения.
2. Диагностика повреждений
Обследование, позволяющее сделать выводы о структуре повреждений, включает:
В процессе диагностики очень важно установить или исключить отрыв корешков от спинного мозга.
Если не произошел отрыв, то формируется внутристволовая неврома как попытка компенсировать внутренние повреждения. Через неврому нервные сигналы не проводятся.
3. Нейрохирургическое лечение
Восстановление повреждённого плечевого сплетения проводится оперативным путём – методом невролиза. Эта операция наиболее эффективна, если проводится в срок 6-8 месяцев после травмы. Если этот период превышает 18 месяцев, эффективность нейрохирургического лечения существенно снижается вследствие развивающейся валлеровской дегенерации нервных волокон.
Если по результатам диагностики выявлена неврома, то в ходе операции проводится её иссечение. Это микрохирургическое воздействие (эндоневролиз). При необходимости в повреждённый нерв вшиваются вставки аутотрансплантата (нервные волокна, забираемые из голени, грудной клетки и пр.). Эта же методика, называемая «невротизация», применяется, когда имеет место отрыв корешка от ствола спинного мозга.
4. Результаты невролиза
Наилучшие результаты невролиза достигаются при неполном отрыве корешков стволов плечевого сплетения. Наблюдается восстановление функциональности периферических нервов и возвращается подвижность и чувствительности конечности. Не всегда результатом становится полное восстановление, но даже частичная подвижность руки для таких пациентов является существенным облегчением, повышающим качество жизни. Такое «полезное» восстановление после невролиза отмечают до 80% больных.
Стоит отметить, что немалое значение для достижения максимальной эффективности от невролиза имеет реабилитация. Как правило, мышцы в той или иной степени успевают атрофироваться. Адекватные послеоперационные мероприятия призваны восстановить не только чувствительность, но и мышечную силу, точность движение и пластичность конечности.
Невролиз плечевого сплетения что это
Закрытая травма плечевого сплетения у взрослых чаще всего встречается среди молодых активных мужчин, увлекающихся экстремальными видами спорта или пострадавших в результате высокоскоростной автоаварии. Это тяжелейшее повреждение часто ведет к ограничению физических возможностей, вызывает психологические и социально-экономические проблемы. Нередко при первом осмотре пострадавшего с политравмой повреждение плечевого сплетения не распознается на фоне других жизнеугрожающих повреждений, фиксирующих на себе внимание врача.
Но даже в случаях выявления травмы лечение в прошлом откладывалось на более поздний период в надежде на спонтанное восстановление каких-либо функций. Сегодня такую задержку нельзя признать обоснованной, так как установлено, что она может серьезно ограничить возможности дальнейшего реконструктивного вмешательства.
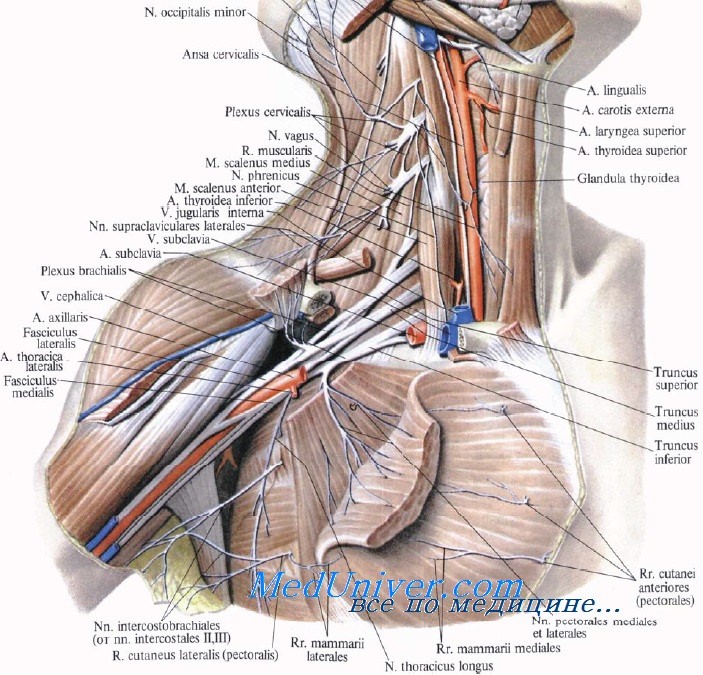
Каждый хирург, оперирующий в области плечевого сплетения, должен четко знать его анатомо-топографические особенности. Непонимание анатомического строения тех отделов шеи, передней поверхности грудной клетки и подмышечной впадины, где расположено сплетение, может усугубить исходную травму или вызвать любое другое тяжелое повреждение.
Плечевое сплетение в большинстве случаев образуется соединением передних ветвей четырех нижних шейных спинномозговых нервов (С5-С8) и первого грудного нерва (Т1). Спинномозговые нервы берут начало от дорсальных и вентральных корешков, отходящих от спинного мозга. Дорсальные корешки образованы чувствительными нитями, исходящими из спинномозгового узла дорсального корешка, который расположен в межпозвоночном отверстии или тотчас кнаружи от него. Вентральные корешки содержат двигательные нити. Дорсальный и вентральный корешки соединяются один с другим кнаружи от узла дорсального корешка, образуя спинномозговой нерв.
Твердая и паутинная мозговые оболочки простираются от спинного мозга на вентральный и дорсальный корешки на выходе из спинного мозга. Помимо этого на уровне С4-С7 спинномозговые нервы фиксированы к поперечным отросткам позвонков прочными соединительнотканными связками, которые отсутствуют на уровне С8 и Т1, что объясняет большую частоту отрывов двух нижних корешков, принимающих участие в формировании плечевого сплетения.
Для описания травмы плечевого сплетения обычно используют следующие термины: разрыв корешка, отрыв корешка, преганглионарный, постганглионарный, надключичный и подключичный. Термином «надключичное повреждение» определяют поражение спинномозговых нервов, стволов или их разделений. Определение «подключичное повреждение» употребляется для обозначения поражения пучков и их конечных ветвей. Если повреждение сопровождается отрывом корешка от спинного мозга проксимальнее узла заднего корешка, то повреждение классифицируется как «преганглионарное» или отрыв корешка.
«Постганглионарное повреждение» подразумевает поражение структур плечевого сплетения, расположенных после узла заднего корешка. Такого типа поражения часто являются следствием разрыва корешка.
С практической точки важно дифференцировать пре- или постганглионарные повреждения. На сегодняшний день прямое оперативное устранение преганглионарных повреждений неэффективно, поэтому должны рассматриваться другие методы восстановления функций. Напротив, коррекция постганглионарных повреждений возможна за счет имплантации нерва-трансплантата.
Существуют характерные особенности анамнеза и клинической картины, которые помогают отличить преганглионарное повреждение от постганглионарного. Синдром Горнера, включающий птоз, миоз, ангидроз щечной области и энофтальм, предполагает преганглионарный отрыв С8 и Т1 корешков. На преганглионарный отрыв С6 корешка указывает симптом крыловидной лопатки, так как передняя зубчатая мышца иннервируется преимущественно длинным грудным нервом, который начинается от переднего разделения С6 около межпозвоночного отверстия.
Невозможность приведения лопатки к позвоночнику свидетельствует о дисфункции ромбовидных мышц вследствие отрыва С5 корешка и выпадения функции дорсального нерва лопатки. Способность приведения лопатки можно проверить, попросив пациента положить кисти рук на бедра и попытаться свести локти вместе за спиной.
Постганглионарные разрывы происходят в тех местах, где элементы плечевого сплетения фиксированы окружающими образованиями. Хрестоматийным местом локализации постганглионарного повреждения является точка Эрба, где надлопаточный нерв отходит от верхнего ствола плечевого сплетения. Разрыв С5 спинномозгового нерва обычно происходит на участке расположения вышеописанных соединительнотканных связок, фиксирующих нерв к поперечным отросткам позвонков.
На этом уровне связка особенно прочная, и данная анатомическая особенность создает предпосылки для возможного использования С5 корешка в качестве невротизатора при отрыве других корешков. Другой точкой фиксации надлопаточного нерва является вырезка лопатки, где нерв может повреждаться при травмах, вызывающих смещение лопатки кверху. Травма ключицы может сопровождаться повреждением плечевого сплетения на уровне сравнительно малоподвижных в этом месте разделений. Подкрыльцовый нерв фиксирован как в месте своего отхождения от заднего пучка, так и в месте прохождения через четырехстороннее отверстие, и легко повреждается на любом из этих уровней.
С усовершенствованием вспомогательных методов диагностики появилась возможность выполнения операций в раннем посттравматическом периоде. При правильной интерпретации такие методы исследования как электродиагностика, КТ миелография и, при необходимости, МРТ, увязанные с клиническими данными, определяют необходимость оперативного лечения для приемлемого восстановления функций.
Исследование проводимости нерва и электромиография (ЭМГ) являются основными методами, которые дополняют данные клинического обследования больного с повреждением плечевого сплетения. Любая травма нерва, кроме нейропраксии, инициирует через 48-72 часа развитие валлеровской дегенерации дистального участка аксона с потерей его проводимости. К недостаткам ЭМГ относится то обстоятельство, что только через 4-6 недель после травмы начинают регистрироваться потенциалы фибрилляции, указывающие на денервацию мышц.
Исследование нервной проводимости позволяет идентифицировать уровень повреждения (пре- или постганглионарный), который определяется на основании анализа потенциалов действия чувствительного нерва. Такую возможность предоставляет локализация узла заднего корешка вне спинного мозга. При отрыве корешка регистрируется нормальный потенциал действия, тогда как разрыв нерва дистальнее спинномозгового узла приводит к исчезновению сенсорного потенциала. Эта информация может быть одинаково важна как перед оперативным вмешательством, так и в процессе выполнения операции, когда решается вопрос о пригодности корешка в целях трансплантации. На практике, электродиагностика должна начинаться через 4-6 недель после травмы.
При оценке повреждений плечевого сплетения применяются и такие методы исследования, как КТ и МРТ. Но, если речь идет о травме, то «золотым стандартом» диагностики отрыва корешка остается КТ-миелография. При компрессионных повреждениях или других нетравматических плексопатиях предпочтение отдается МРТ, хотя метод по-прежнему страдает изобилием двигательных артефактов, генерируемых ритмическими колебаниями спинномозговой жидкости, поэтому отрыв корешка выявляется не во всех случаях.
Из этого следует, что, опираясь на данные МРТ, не всегда удается спланировать хирургическую тактику. Ранняя КТ-миелография, приуроченная ко времени проведения первичной электродиагностики, способствует скорейшему проведению операции в промежутке от двух до трех месяцев после травмы, и даже раньше. Если данные предварительных исследований согласуются с клинической симптоматикой, то в дальнейшем электродиагностику можно повторить через шесть недель с целью оценки признаков реиннервации. Это повторное исследование также укладывается в рамки трехмесячного срока, в пределах которого необходимо выполнить оперативное вмешательство в тех случаях, когда оно показано.
Повреждения плечевого сплетения продолжают оставаться тяжелой по своим последствиям травмой. Тем не менее, достигнутые за последние 20 лет успехи существенно оптимизировали прогноз в отношении полноты функциональных исходов. Из оперативных техник применяют невролиз, пластику нерва и невротизацию.
Невролиз представляет собой оперативное освобождение нервов от рубцовых сращений. Как самостоятельное вмешательство редко бывает окончательным способом лечения при травме плечевого сплетения. Чаще всего процедура проводится параллельно с реконструктивной пластикой или невротизацией.
Прежде чем приступить к пластической реконструкции или невротизации, необходимо выбрать наиболее функционально значимые денервированные мышцы. Безусловно, наиболее важно восстановление функции сгибания в локтевом суставе. Другими приоритетными задачами являются реиннервация мышц, принимающих участие в формировании вращательной манжеты плечевого сустава, и стабилизация лопатки. Имеются положительные результаты невротизации лучевого нерва для восстановления функций трехглавой мышцы плеча.
Что же касается срединного и локтевого нервов, то значительное восстановление функций только за счет их оперативной реконструкции остается, возможно, невыполнимой задачей.
Для восстановления функций путем трансплантации нерва необходимы подходящие источники, среди которых С5 и С6 являются наиболее доступными даже при тотальном повреждении плечевого сплетения. Трансплантация из этих источников проводится при нарушении проводимости надлопаточного нерва и заднего разделения верхнего ствола с целью устранения мышечного дисбаланса плечевого сустава, стабилизация которого входит в одну из вышеперечисленных приоритетных задач. При дефиците подходящих начальных нервов восстановление сгибания в локтевом суставе потребует дальнейшего вмешательства посредством перемещения. Классическим вариантом является перемещение межреберного нерва для реиннервации мышечно-кожного нерва.
За счет перемещения межреберного нерва достигались вполне удовлетворительные функциональные результаты. Тем не менее, этот классический подход следует соотносить с возможностями новейших методик. К ним относятся нейропластика в комбинации с более агрессивными методиками невротизации, когда в качестве нервов-невротизаторов используют конечную ветвь спинномозговой части добавочного нерва и диафрагмальный нерв, а также нейропластика в сочетании со свободной трансплантацией функционально сохраненных одной или обеих тонких мышц бедра, реваскуляризированных и реиннервированных с использованием микрохирургической техники.
Эти инвазивные методики позволили успешно восстанавливать простейшую функцию кисти — функцию захвата, ранее считавшуюся невозможной.
Данный обзор был посвящен закрытой травме плечевого сплетения, тем не менее, нельзя не затронуть тему проникающих ранений, частота которых составляет около 10-20% от всех травм сплетения. Повреждения чаще локализуются в подключичной области, и отличаются более избирательной потерей функций. Острые проникающие травмы нередко сочетаются с повреждением сосудов, поэтому в идеале первичное обследование и лечение должны быть доверено специалисту, владеющему вопросами сосудистой и нейрохирургии. При отсутствии последнего конкретную помощь при травме сосудов следует оказывать предельно осторожно во избежание травмирования близлежащих нервов. При первой возможности должна быть проведена ревизия плечевого сплетения специалистом в области повреждений периферических нервов.
Более сложной представляется проблема огнестрельных ранений. Если сосуд не поврежден, можно выбрать выжидательную тактику с периодическим обследованием и проведением электродиагностики через 6 и 12 недель после травмы. Через 12 недель оцениваются признаки восстановления функций. Если они не прослеживаются, то, возможно, целесообразно решить вопрос в пользу хирургического вмешательства. В тех случаях, когда предполагается оперативное лечение поврежденного сосуда, одновременно следует оценить состояние структур сплетения и исключить любые повреждения другой локализации. В связи с тем, что зона нарушенной иннервации будет нечеткой, вероятно, не стоит заниматься реконструкцией нерва в срочном порядке, так как это может привести к неадекватному уровню отсечения поврежденного участка и несостоятельности нейропластики. Рекомендуется проводить реконструктивное вмешательство через 6 недель после травмы, когда подтвержден разрыв нерва и шансы на спонтанную реиннервацию отсутствуют.
Учебное видео анатомии плечевого сплетения и его нервов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Способ эндоскопической ревизии, невролиза и декомпрессии плечевого сплетения
Владельцы патента RU 2637616:
Изобретение относится к нейрохирургии и может быть применимо для эндоскопической ревизии, невролиза и декомпрессии плечевого сплетения. Производят разрез кожи 3 см в подмышечном пространстве. Проводят хирургическое вмешательство эндоскопическим методом в естественных анатомических пространствах параллельно сосудисто-нервному пучку под контролем оптики и 25-кратного увеличения. Способ позволяет избежать повреждения мышечных и костных тканей, ускорить заживление. 9 ил.
Изобретение относится к медицине, конкретно к нейрохирургии, и может быть использовано при оперативном лечении больных с повреждением плечевого сплетения.
Повреждения плечевого сплетения среди травм периферической нервной системы занимают значительное место и являются сложной проблемой в плане выработки правильной стратегии лечения. Решение о необходимости проведения оперативного лечения, его сроков и объемов вмешательства до сих пор обсуждается в литературе, и четких указаний нет. Однако проведение оперативного лечения в ранние сроки достоверно имеет преимущество перед поздними сроками.
Хирургическое лечение при повреждении плечевого сплетения является сложной и многоэтапной задачей. Основные виды операции включают в себя невролиз, декомпрессию, сшивание пучков, невротизацию пучков, пластику пучков собственными нервами и ортопедическую коррекцию.
Существующий метод хирургического лечения не может считаться безопасным и эффективным, так как сам является серьезным травмирующим фактором, при этом верификация сплетения при спаечном процессе бывает затруднена и связана с риском повреждения структур сплетения. Спаечный процесс традиционного невролиза возникает в % случаях. В раннем послеоперационном периоде пациент требует обезболивания и охранительного режима порой до 10 дней.
Известен способ невролиза плечевого сплетения открытым хирургическим методом. Производится протяженный разрез кожи от шейного отдела позвоночника до подмышечной области с переходом на плечевую область, разрез мышц большой грудной, малой грудной, что сопряжено с риском повреждения нервных веточек к данным мышцам, иногда распиливание ключицы и разведением ее концов. Сам невролиз проводится под оптическим увеличением микроскопа с использованием микрохирургического инструментария.
Недостатком способа является травматичность метода, длительность доступа, сложная верификация структур сплетения, послеоперационный спаечный процесс, длительный послеоперационный период заживления и болевой синдром.
Задачей предлагаемого изобретения является разработка способа ревизии и невролиза плечевого сплетения, позволяющего избежать повреждения мышечных и костных тканей, уменьшить длительность оперативного вмешательства, уменьшить послеоперационный период заживления и болевой синдром.
Это достигается за счет маленького разреза кожи 3 см в подмышечном пространстве эндоскопическим методом, без разреза кожи по всей длине сплетения, без разреза мышц и распиливания ключицы и проведения хирургического вмешательства в естественных анатомических пространствах параллельно сосудисто-нервному пучку, что позволяется значительно сократить срок послеоперационного заживления и выраженности болевого синдрома. Все манипуляции проводятся под контролем оптики и 25-кратного увеличения.
Способ позволяет полностью сохранить анатомические структуры (кожа, фасции, мышцы, ключица, артерии, вены, нервы), минимизировать повреждение структур плечевого сплетения, так как невролиз проводится вдоль стволов и пучков сплетения.
Для этого в способе эндоскопического невролиза плечевого сплетения предложено использовать эндоскопическую оптику и инструменты для эндоневролиза.
Пациент лежит на спине. В зависимости от стороны повреждения рука отводится на 75-80 град (рис. 1). После этого в подмышечной области по естественной кожной складке производится разрез длинной 3 см, так чтобы в центре раны была проекция сосудисто-нервного пучка 1 (рис. 2).
После вскрытия подмышечной фасции выделяют сосудисто-нервный пучок, в нем выделяют срединный нерв 4, который берут на держалку, затем последовательно локтевой, чувствительный нерв предплечья 2, лучевой 3 и мышечно-кожный нерв 5 (рис. 3). После этого в рану параллельно сосудисто-нервному пучку вводят ретрактор с оптикой 30 град. 6 (рис. 4).
Дальнейшие действия производятся под контролем эндоскопической оптики и с помощью инструментов для эндоневролиза.
По срединному нерву 4 диссекция (рис. 5) и одновременный невролиз проводятся в проксимальном направлении до места образования нерва из пучков, идущих от медиального 9 и латерального пучков 8. Чуть проксимальнее начала срединного нерва 4 между пучками всегда выявляется подмышечная артерия 10. Следующим шагом является диссекция артерии от окружающих тканей, спаек и нервных пучков, что придает ей значительную мобильность (рис. 6).
Затем проводится поэтапная диссекция, невролиз латерального 8 пучка и отходящего от него дистально мышечно-кожного нерва 5 и медиального пучка 9 и отходящего от него локтевого нерва 14 (рис. 7). Следующим шагом является отведение подмышечной артерии 10 латерально и ревизия заднего пучка 12 с переходом его дистально в лучевой нерв и подмышечный (рис. 8). После этого ретрактор проводят дальше в проксимальном направлении и заводят под ключицу с подключичной артерией 17 и веной. Это позволяет создать пространство для дальнейшей ревизии и невролиза первичных стволов сплетения 15, 16 и шейных нервов (рис. 9.). Таким образом, достигается полная ревизия и невролиз плечевого сплетения. Диссекция и невролиз проводится как острым (эндоскопические ножницы, специальный скальпель), так и тупым (бужи разных диаметров 11, диссектор прямой, изогнутый 13, корнцанг изогнутый 7), остановка кровотечения достигается с помощью эндоскопического биполярного и монополярного коагулятора. Во время диссекции и невролиза проводится нейрофизиологический контроль.
Использование данного способа позволяет провести полноценную ревизию структур плечевого сплетения, адекватный невролиз, декомпрессию первичных стволов, вторичных пучков и нервов с максимальным сохранением анатомических структур и их взаимоотношений в области плечевого сплетения.
Больной Г. поступил в отделение нейрохирургии (история болезни N 3187/15/1, 2015 г.) с диагнозом: «Постравматическое повреждение плечевого сплетения справа».
Клинически был выявлен тотальный вялый верхний паралич справа. Была произведена операция.
Положение пациента на спине. Правая рука отводится на 80 град. После этого в подмышечной области по естественной кожной складке произведен разрез длиной 3 см, так чтобы в центре раны была проекция сосудисто-нервного пучка. После вскрытия подмышечной фасции выделен сосудисто-нервный пучок, в нем выделен срединный нерв, который взят на держалку. После этого в рану параллельно сосудисто-нервному пучку введен ретрактор с оптикой 30 град. Выявлен выраженный спаечный процесс, замуровывающий область вторичных пучков плечевого сплетения. Под контролем эндоскопической оптики и с помощью инструментов для эндоневролиза проведена диссекция и одновременный невролиз срединного нерва в проксимальном направлении до места его образования из пучков, идущих от медиального и латерального пучков. Чуть проксимальнее данной бифуркации выделена подмышечная артерия, после чего проведена ее диссекция от окружающих тканей, спаек и нервных пучков. Затем проведена поэтапная диссекция и невролиз латерального пучка и отходящего от него дистально мышечно-кожного нерва, медиального пучка и отходящего от него локтевого нерва. После этого произведено отведение подмышечной артерии латерально и выявлен спаечный процесс в области заднего пучка, в области перехода его в лучевой нерв и подмышечный нерв. Также проведен невролиз. После этого ретрактор проведен дальше в проксимальном направлении и заведен под ключицу с подключичной артерией и веной. Произведена ревизия первичных стволов сплетения и шейных нервов. Во время диссекции и невролиза проводился нейрофизиологический контроль. Рана послойно ушита в обратном порядке наглухо. Ас. наклейка.
Пациент выписан на следующий день.
При контрольном осмотре через 2 месяца отмечено полное восстановление функции правой конечности.
Таким образом, предложенный способ ревизии и невролиза плечевого сплетения позволяет минимализировать операционную травму, максимально сохранить анатомические структуры, безопасно и тотально провести невролиз всех структур плечевого сплетения. Данный способ требует использование эндоскопической оптики, ретрактора из набора эндоскопического лечения краниостенозов, эндоскопического набора для эндоневролиза периферических нервов.
Способ эндоскопической ревизии, невролиза и декомпрессии плечевого сплетения, отличающийся тем, что невролиз проводят за счет маленького разреза кожи 3 см в подмышечном пространстве эндоскопическим методом, без разреза кожи по всей длине сплетения, без разреза мышц и распиливания ключицы и проводят хирургическое вмешательство в естественных анатомических пространствах параллельно сосудисто-нервному пучку под контролем оптики и 25-кратного увеличения.