Невус пограничный что это
Какие родинки опасны?
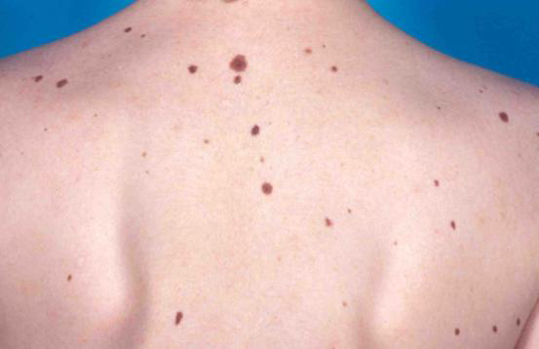
Клетки, содержащие пигмент, отвечающие за цвет кожи и ее защиту от воздействия УФ-лучей называются меланоцитами. Ограниченное скопление нормальных клеток этой ткани в медицине называется невусом, от латинского «naevus», а в народе – родинкой.
Среднее количество – от 12 до 22 по всему телу. Наследственная предрасположенность может влиять на это «среднее» число. Считается, что эти выпуклые пятнышки даны человеку с рождения, однако это не всегда так. Родинки могут появляться и исчезать. Светлая кожа повышает вероятность появления приобретенных родинок.
Причины их возникновения:
Чем может угрожать родинка?
Рост перерожденных меланоцитов вызывает самую агрессивную злокачественная опухоль – меланому. Может появляться на коже и слизистой. Очень часто болеют молодые.
Основные факторы риска:
Меланома способна развиться сама по себе, но наличие, количество, расположение родинок увеличивают эту вероятность.
Какие родинки опасны, а какие не должны вас беспокоить?
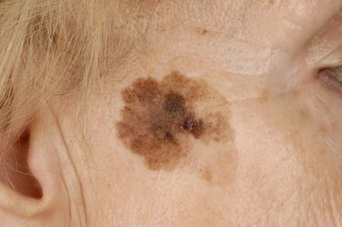
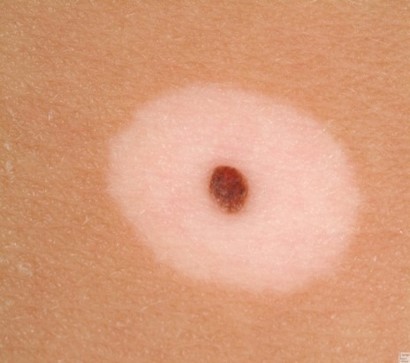
Невусы могут быть плоскими или выпуклыми, как горошинки. Цвет зависит от содержания меланина – чем больше, тем темнее. Бывает, что пигмента нет, в этом случае узелок белый или розоватый. Интенсивно окрашенные невусы, залегающие в глубоких кожных слоях, снаружи выглядят голубоватыми.
Невусы, имеющие признаки изменения – нечеткий контур, пятнистый, неравномерный окрас, неправильную форму – называют атипичными. Отвечая на вопрос, какие родинки опасны, надо отметить, что множественные атипичные новообразования требуют наблюдения. Особенно, если в анамнезе генетических родственников были какие-либо злокачественные кожные заболевания.
Иногда за невус принимают внешне очень похожую на него бородавку. Бородавки (папилломы) могут быть вирусного происхождения (ВПЧ). Сами по себе виды этого типа наростов не озлокачествляются. Исключения: перианальная область, половые органы, молочные железы. Появление бородавок не связано с наличием паразитов или наличием раковых клеток.
Специалисты делят невусы на неопасные и меланомоопасные
Меланомоопасные невусы
Какие родинки опасные и вызывают меланому?
Неопасные невусы:
За всеми новообразованиями необходимо наблюдать. Если родинка внезапно поменяла цвет, начала расти, изменились края или очертания, появился зуд – нужен врач-дерматолог.
Наличие меланомоопасных невусов, а также неудобное расположение невуса, делающее недоступным самоконтроль, постоянное повреждение (например, одеждой или украшениями) – показания к удалению.
Видео «Тайны родинок»
Какие родинки могут стать причиной рака кожи? Что опаснее: удалить невус или оставить? Лучше выжигать лазером или вырезать скальпелем?
Можно ли самостоятельно определить опасные родинки?
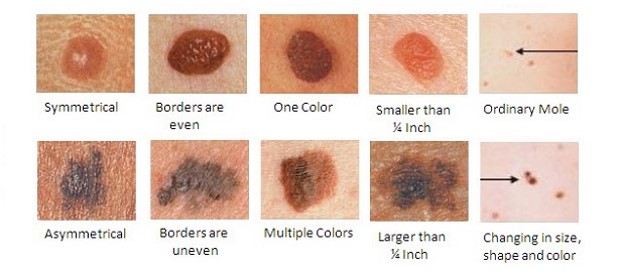
Для того, чтобы самостоятельно определить, какие родинки опасны, разработаны несколько методов самоосмотра (английское правило Фридмана ABCDE, русский вариант ФИГАРО). Наиболее известная диагностика на «озлокачествление», называется АКОРД.
К – край, кайма. Должна быть ровной, четкой, без размытия
О – окрашенность. Равномерная, без вкраплений
Р – размер. Любое новообразование имеет риск перерождения, но у крупных он выше
Д – динамика. Любые изменения должны насторожить.
Что делать, если появились сомнения о «доброкачественности» новообразования?
При обнаружении любого из признаков, перечисленных выше необходимо обратиться к врачу. В клинических условиях, помимо внешнего осмотра, для диагностики используют аппаратные методы.
Авторская публикация:
НАЖМУДИНОВ РУСТАМ АСУЛЬДИНОВИЧ
кандидат наук, онколог НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
Публикации по теме:
Месяца полтора назад на коже правой щеки в области верхней скулы и на левой в области нижней скулы одновременно образовались две 2-3-х мм родинки (или папилломки без ножки) светло-розовато-коричнего цвета, полупрозрачные. Недели две назад родинка справа вдруг закровила(возможно, я ее задела нечаянно), промокнула ваткой спиртовой, немного подержала и все восстановилось. Не беспокоит, выглядят так же, как и были, не беспокоят. Подскажите, пожалуйста, нужно ли врачу показать? Дерматологу, онкологу? Спасибо!
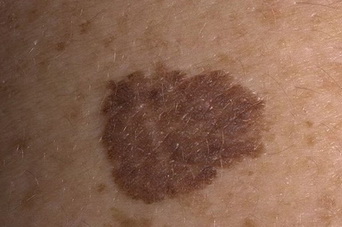
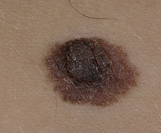
Диспластические невусы
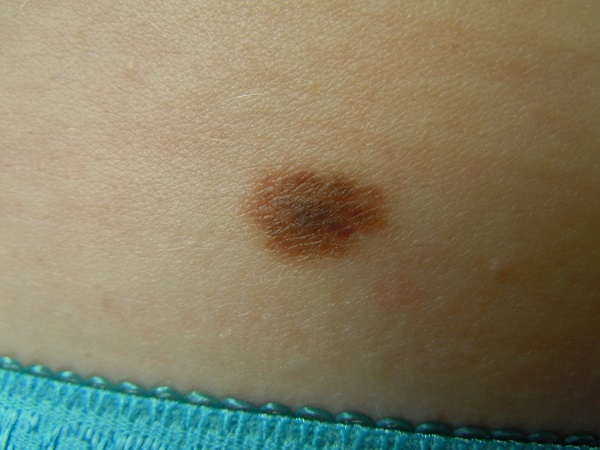
Уже неоднократно я писал о том, что неравномерная окраска и неровный край родинки могут быть признаками меланомы, но, очень часто, ими не являются. Такие невусы принято называть диспластическими. В интернете существует мнение, что такие родинки нужно обязательно удалять иначе они превратятся в меланому. Прочитайте эту статью до конца и Вы узнаете насколько опасны диспластические (или атипичные) невусы и что с ними на самом деле нужно делать.
Как отличить обычную родинку от диспластического невуса?
Как отличить диспластический невус от меланомы?
Теоретически подготовленный читатель прочитав таблицу воскликнет: “Вы сейчас перечислили почти все симптомы меланомы. Как же их различить. ” К сожалению, человек без опыта диагностики онкологических заболеваний кожи, как правило, не может это сделать.
Насколько опасны диспластические невусы?
Диспластический невусный синдром
У этого заболевания есть 2 критерия диагностики
Это заболевание может быть ассоциировано с мутацией в гене CDKN2A, которая также повышает риск развития рака поджелудочной железы
При этом синдроме риск развития меланомы по данным разных авторов варьирует от 56 до 100%. Заболевание требует регулярного (1 раз в несколько месяцев) наблюдения у онколога.
Что делать, если на коже есть диспластические невусы?
В интернете есть точка зрения “все диспластические невусы нужно удалять”. Считаю эту точку зрения некорректной по следующим причинам:
В связи с этим, людям, у которых есть диспластические невусы я обычно рекомендую следующее:
Коротко о главном:
У диспластического невуса шанс превратиться в меланому действительно выше, чем у обычного. Однако обе эти цифры, на мой взгляд, из области статистических погрешностей. Обычно, при диспластических невусах я рекомендую регулярный самоосмотр, осмотр онколога и удаление невусов, труднодоступных для наблюдения.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Атипичные и диспластические невусы: нужно ли их удалять?
Сегодняшнюю статью начну со ставшей уже классической ситуации.
Человек приходит на прием к доктору (дерматологу или онкологу), показывает ему родинки.
А дальше происходит примерно такой диалог:
– У Вас вот здесь, здесь и здесь – диспластические невусы.
– А что это? Это опасно?!
– Диспластические невусы – это такие родинки с неровным краем и неоднородной окраски. Диспластические невусы могут превратиться в меланому, поэтому их нужно удалять.
– Ой. Как страшно. Давайте же скорее удалять.
Родинки благополучно удаляются, отправляются на гистологию.
Человек приходит домой и начинает читать в интернете про диспластические невусы. А там подливают масла в огонь:
Вся эта «красота» переписывается с одного сайта на другой уже много лет и до краев переполняет отечественный сегмент интернета.
Давайте разбираться со всем этим с точки зрения доказательной медицины.
Что такое диспластический невус?
Самое главное, что хочется здесь отметить: диспластический невус – это гистологический диагноз. Это означает, что понять – диспластический ли у вас невус или обычный – можно только после удаления образования. Не буду углубляться в тонкости морфологической диагностики. Просто скажу, что такой диагноз ставит врач-патоморфолог при изучении препарата удаленной родинки. На основании строго определенных критериев, которыми я не буду перегружать статью.
Диагноз «диспластический невус» нельзя поставить при простом визуальном осмотре.
Почему тогда многие врачи пугают нас при осмотре диспластическими невусами? Потому, что в отечественной дерматоонкологии долгое время смешивались понятия «диспластический» и «клинически атипичный».
Клинически атипичный невус – что это?
Здесь есть ясность с 1990 года, когда международное агентство по изучению рака (IARC) дало определение тому, что следует называть «атипичный невус»:
Хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому хотя бы 3 из перечисленных ниже критериев должны присутствовать:
- нечеткая граница;размер 5 мм и более;разные цвета в окраске;неровный контур;покраснение кожи.
Безусловно, в этом определении есть доля субъективизма, т. к. понятия «нечеткая граница» и «неровный контур» оставляют простор для вольной интерпретации. В то же время обратите внимание на количество критериев (4), необходимых для установки диагноза «атипичный невус».
Несколько примеров, которые «Яндекс» выдает по запросу «диспластический невус»:
Этот невус – не атипичный и уж тем более не диспластический, т. к. у него нет части в виде пятна. Из остальных признаков – если только разные цвета в окраске
Невус не является атипичным
Этот невус также не атипичный, т. к. у него не хватает критериев
Все. Других критериев здесь нет, и этот невус не атипичный.
Невус не является атипичным
Здесь все то же самое, что и в предыдущем случае – пятно есть, размер, вроде, тоже есть, неровный край, допустим, тоже есть, но на этом все – 4 критериев нет.
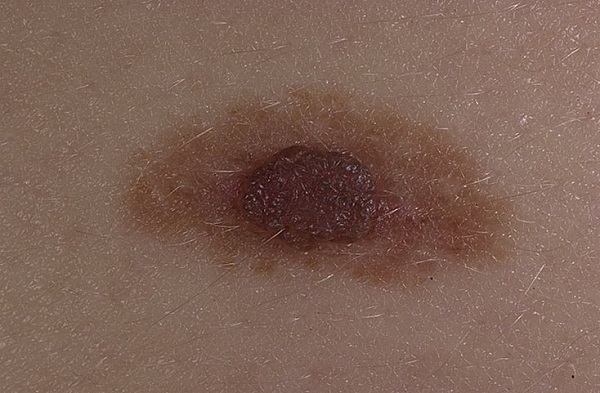
На фото – атипичный невус
А вот этот невус можно смело называть атипичным – у него есть 4 критерия:
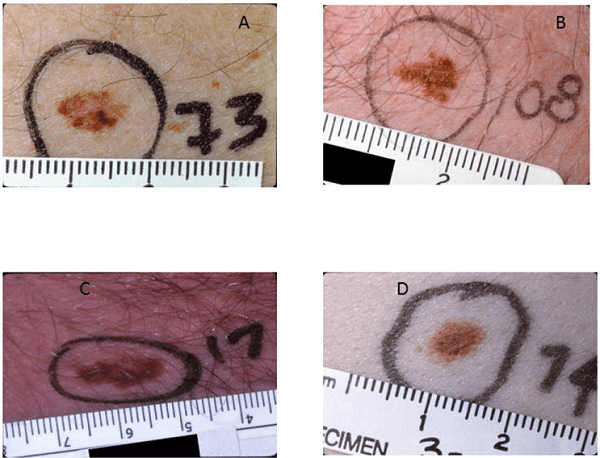
Вот еще 4 примера атипичных невусов из этой работы [3]
У всех четырех образований, кроме D, есть 4 критерия:
У образования D – форма в виде пятна, размер более 5 мм, нечеткие границы + неровный контур.
Атипичный невус – диагноз при осмотре, визуальный.
Диспластический невус – диагноз гистологический, после удаления.
Здесь же отмечу, что невус, который мы называем атипичным при осмотре, может легко не оказаться диспластическим при гистологическом исследовании. Есть исследования, в которых показано, что среди атипичных невусов почти 70 % оказываются диспластическими при морфологическом исследовании [1]. По данным отечественных работ и моему личному опыту, этот процент ниже – около 33 % [2].
Ок! Разобрались с определениями, теперь давайте разбираться с опасностью – что же говорят исследования?
Насколько опасны диспластические невусы?
Здесь есть конкретные, доказанные цифры, с которыми лучше бы ознакомиться тем, кто разливает истерику по «интернетам».
Что делать? Удалять или нет?
К счастью, мне не удалось найти практических рекомендаций, в которых само по себе наличие у человека на коже атипичного невуса считалось бы прямым показанием для его удаления.
С другой стороны, наличие у человека на коже как единичных или множественных, так и атипичных [7] и диспластических [3] невусов одинаково увеличивает риск развития меланомы на коже в целом.
Таким образом, на мой взгляд, наиболее логичной тактикой представляется не профилактическое удаление атипичных невусов, а увеличение частоты профилактических самоосмотров и осмотров у врача-онколога.
Резюме:
Диспластические и атипичные невусы – это очень близкие, однако различающиеся понятия с четким набором диагностических критериев.
Диагноз «атипичный невус» ставится только при визуальном осмотре. Диспластический он или нет, определяется только при гистологическом исследовании.
Сама по себе вероятность превращения атипичного или диспластического невуса в меланому очень низкая.
Наиболее логичной тактикой при наличии атипичных и/или диспластических невусов представляется наблюдение у дерматоонколога с увеличенной частотой, а также более частые самоосмотры.
Список литературы:
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Пограничный внутридермальный невус
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
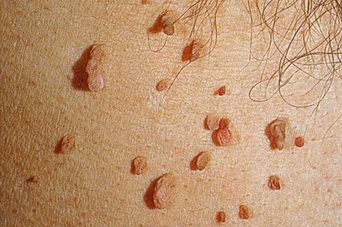
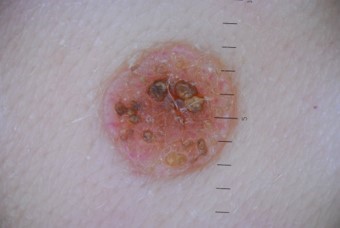
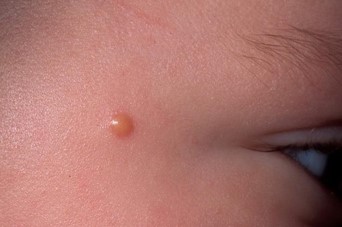
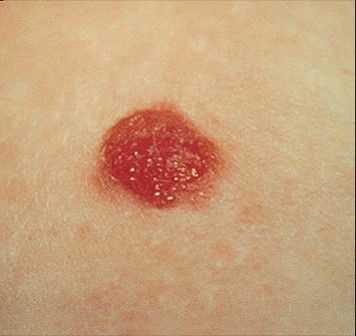
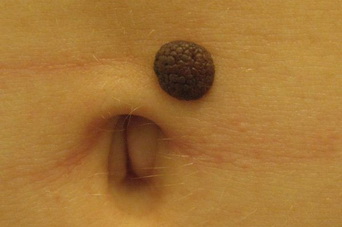
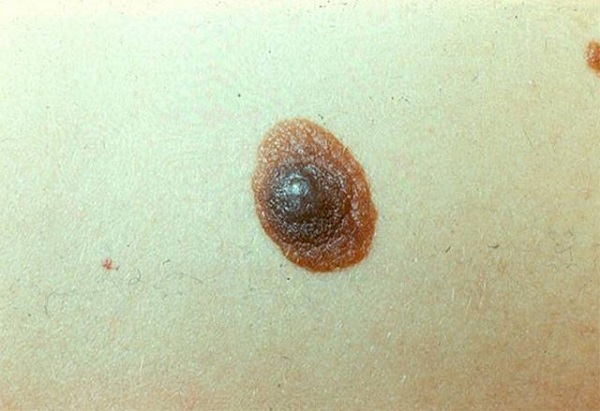
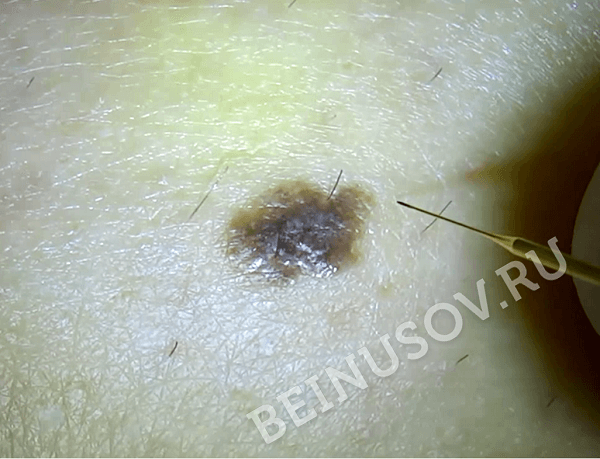
Внутриэпидермальный, или пограничный невус – это одна из многочисленных разновидностей невусов, которая имеет свои четкие характеристики и особенности. Это новообразование небольшое, но достаточно опасное: имеет склонность к разрастанию и озлокачествлению. Из-за этого дерматологи причисляют пограничный невус к разряду меланомоопасных наростов.
Код по МКБ-10
Эпидемиология
Пограничные невусы встречаются часто: примерно в 30% случаев среди всех подобных новообразований. Иногда они появляются в виде множественных элементов, но чаще располагаются одиночно. Размер одного нароста не превышает десяти миллиметров. Эпидермальные невусы характеризуются распространенностью около одного на 1000 живорожденных и одинаково влияют на мужчин и женщин. [1], [2] По оценкам, у трети людей с эпидермальными невусами участвуют другие системы органов; следовательно, это состояние считается синдромом эпидермального невуса (ENS), и сообщалось, что до 10% людей с эпидермальными невусами могут развить дополнительные симптомы синдрома. Этот синдром обычно проявляется при рождении (из-за поражений кожи, которые чаще всего наблюдаются в средней части лица ото лба вниз в область носа) и часто связан с судорогами, умственной недостаточностью, проблемами с глазами, пороками развития костей и атрофией головного мозга. [3]
Новообразование может появиться в любом возрасте, хотя наиболее часто его обнаруживают у пациентов 14-25 лет. [4]
Пограничный невус чаще всего возникает:
Причины пограничного невуса
Ученые уверены, что пограничный невус «намечается» еще в ходе внутриутробного развития плода. Клетки будущего новообразования – это предшественники здоровых меланоцитов, которые, тем не менее, задерживаются в глубже расположенных слоях дермы и формируются в виде скоплений. Под влиянием определенных факторов такие клетки начинают продуцировать пигменты, которые на кожных покровах мы замечаем, как родинки.
Немалую роль в появлении пограничных невусов играют солнечные лучи. Их можно смело назвать основными активаторами невусных клеток, скапливающихся в слоях дермы. При достаточной дозе солнечного облучения эти структуры приступают к ускоренной продукции меланина, который и обнаруживается на коже, как всем известная родинка.
Кроме этого, стимулирующим моментом способна стать и измененная гормональная активность. К примеру, у беременных женщин, у подростков, либо в ходе терапии гормональными препаратами численность невусов на теле увеличивается, а уже существующие пограничные невусы могут разрастаться или изменять свою конфигурацию.
Факторы риска
Практически все ученые поддерживают теорию о врожденной природе пограничного невуса. Даже, несмотря на тот факт, что нарост может появляться через десять или двадцать лет после рождения человека. То, что невус рано или поздно все же обнаруживает себя, может быть связано с действием определенных факторов:
Кроме этого, риску подвергаются люди, работающие или имеющие регулярный контакт с химическими и прочими токсическими веществами.
Патогенез
Пограничный невус изначально образуется из меланоцитов, которые начинают свое развитие ещё на внутриутробном этапе. Новообразование формируется из нервных волокон. В норме каждая клеточная структура обладает собственным канальцем для выведения пигментного вещества, а в измененных клетках таких канальцев нет. Стало быть, меланин не поступает наружу, а скапливается в ограниченной зоне, чем и объясняется формирование темных пятен. Описан генетический и клинический мозаицизм.[5] Обнаружено, что мутации зародышевой линии в гене FGFR3 являются этиологией врожденного эпидермального невуса. [6]
Пограничный невус образуется на границах верхнего и среднего кожных слоев, минуя базальную прослойку. Чаще всего говорят о врожденной природе нароста, хотя он может появиться и у подростков, и даже в 20 или 30 лет.
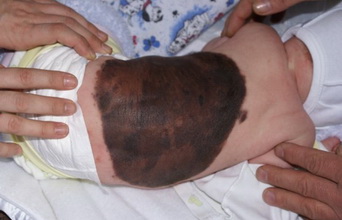
По степени опасности злокачественного перерождения пограничный невус ставят в один рад с невусом Ота, меланозом Дюбрейля, гигантским пигментным невусом. [7]
Симптомы пограничного невуса
Самым распространенным участком поражения были голова и шея, и у 13% пациентов были широко распространенные поражения. [8] Пограничный невус выглядит как плоское узелковое образование с серым, черным, коричневатым оттенком. Размеры невуса варьируются от пары миллиметров до одного сантиметра, хотя некоторые специалисты говорят и о больших по размеру пятнах.
Сверху новообразование гладкое, сухое, иногда немного неровное. Основной отличительный момент: на пограничном невусе никогда не прорастают волосы, хоть нарост может располагаться практически в любом месте на теле, и даже на стопах или ладонях.
Новообразование чаще единичное, но встречается и множественное расположение.
Первые признаки перерождения пограничного невуса – это изменение цветового оттенка и/или его размеров, образование трещинок, язвочек, бугорков на его поверхности, появление покраснения, исчезновение четкости контуров. Указанные симптомы говорят о необходимости срочно посетить врача-дерматолога.
Стадии
Перерождение пограничного невуса в злокачественную опухоль обычно проходит через несколько стадий:
Формы
Специалисты отличают потенциально опасные и безопасные пограничные невусы, по степени вероятности их трансформации в злокачественную меланому. Кроме этого, выделяют и другие разновидности новообразований. [9], [10]
Осложнения и последствия
Наиболее нежелательным и неблагоприятным осложнением пограничного невуса считается его трансформация в злокачественную опухоль – меланому. Такая трансформация не происходит «на ровном месте»: для этого необходимо воздействие определенных факторов, создающих необходимые условия для перерождения. Например, риск озлокачествления значительно повышается, если невус регулярно подвергать загару или травмировать. [14]
Чтобы избежать осложнений, врачи советуют удалять пограничные невусы, даже если они не беспокоят и не видоизменяются. Трансформация в меланому, меланобластому, рак кожи – сложно поддается лечению и часто приводит к гибели пациента. Особенно внимательными следует быть людям со светлой кожей, светлыми или рыжими волосами, а также тем, у кого на теле присутствует большое количество разнообразных родинок, в том числе и пограничный невус.
Рецидив пограничного невуса
Примерно у 80% пациентов пограничный невус может возникнуть повторно, после его удаления лазерным или деструктивным способом. Нарост развивается в том же, либо в другом месте. Некоторым пациентам приходится избавляться от навязчивого невуса по нескольку раз.
Врачи отмечают: наиболее радикальным способом удаления является хирургический метод, когда новообразование иссекается вместе с окружающей здоровой тканью, объем которой зависит от формы невуса. Чем больший нарост, тем больше он склонен к повторному развитию. Если у человека уже отмечались рецидивы, то ему следует обратить особое внимание на профилактику осложнений:
Диагностика пограничного невуса
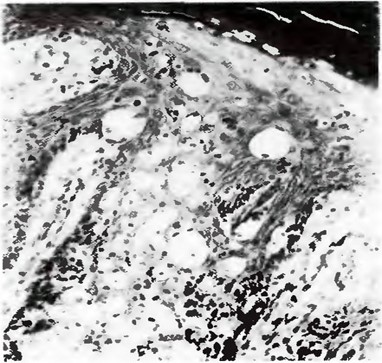
Диагностику пограничного невуса начинают со сбора анамнеза, с наружного осмотра и дерматоскопии. Гистология выполняется только после удаления новообразования, но не ранее этого момента. Гистопатологические изменения, связанные со старением меланоцитарных невусов, такие как жировая дегенерация, фиброз и невральные изменения, обнаруживаются в дольчатом внутрикожном невусе. [15] Дело в том, что процесс взятия материала (биопсия) – это тоже повреждающий фактор, который способен вызвать последующую злокачественную трансформацию нароста. [16]
Анализы крови включают в себя такие варианты исследования:
Инструментальная диагностика, в первую очередь, заключается в проведении дерматоскопии – это метод, помогающий рассмотреть изменения внутри кожных покровов, которые недоступны невооруженному глазу. Дополнительно доктор может назначить ультразвуковое исследование ближайших лимфоузлов, рентгенографию грудной клетки, остеосинтиграфию – для исключения злокачественных процессов в организме.
Дифференциальная диагностика
Дифференциальная диагностика должна проводиться с другими формами гиперпигментации – и в первую очередь, с хлоазмой, внешне похожей на родинку, либо с гемангиомой. Но более важно своевременно обратить внимание на перерождение пограничного невуса в злокачественную меланому. Опухолевый процесс развивается иногда практически незаметно, на фоне незначительного диспластического синдрома: контуры пятна немного расширяются, поверхность становится бугристой, рядом расположенная здоровая кожа краснеет. Поскольку перерождение часто происходит после механической травмы кожи, важно регулярно осматривать наросты, которые формируются на подошвенных и ладонных поверхностях конечностей, между пальцами и возле ногтевых пластин. В таких местах рекомендуется удалять родинки, вне зависимости от их типа и степени опасности.
К кому обратиться?
Лечение пограничного невуса
После проведения диагностики доктор рассмотрит все возможные варианты лечения, хотя о консервативном методе речь обычно не идет: пограничный невус удаляют одним из следующих способов:
Лекарственные средства могут быть рекомендованы лишь на стадии восстановления после удаления пограничного невуса.
Физиотерапевтическое лечение заключается в проведении таких процедур:
Лекарства, которые может назначить врач
Для ускорения процесса заживления после удаления пограничного невуса доктор может посоветовать использование таких лекарственных препаратов:
Примеры использования указанных медикаментов выделены в следующей таблице:
Взрослым пациентам назначают по одной таблетке 4 раза в сутки, в течение месяца. Лечение может сопровождаться головной болью, изжогой, аллергическими реакциями.
Вводят подкожно ежедневно по 1 мл, в течение нескольких недель. Возможные побочные эффекты: диспепсия, изменение артериального давления, аллергия, головокружение, зуд.
Вводят внутримышечно с физраствором, по 5-20 мг ежедневно. Курс лечения – от трех до десяти дней. Побочные эффекты могут ограничиваться местной реакцией в зоне инъекции.
Принимают по 1-2 таблетки трижды в сутки, в течение 4-6 недель. Лекарство хорошо переносится, редко случается аллергия, повышение температуры тела.
Дозу препарата подбирают индивидуально, не превышая суточное количество 1000 мг. Среди возможных побочных проявлений – тошнота, головная боль, ощущение усталости, аллергия.
Народное лечение
Известно много народных рецептов, предполагающих воздействие на родимые пятна и невусы. Большинство из них врачи не одобряют – особенно, если дело касается меланомоопасных новообразований, к которым относится и пограничный невус. По отношению к ним лучше применять радикальное удаление, обратившись за помощью к хирургу.
Тем не менее, многие пациенты пытаются избавиться от родинок следующими способами:
Не стоит надеяться на народные методы, если пограничный невус начал демонстрировать хотя бы один признак злокачественного перерождения – например, начал увеличиваться, изменил форму или цвет, стал расплывчатым, отечным, и пр. Всегда лучше и безопаснее заранее посоветоваться с врачом.
Хирургическое лечение
Выбором для лечения малых эпидермальных невусов является хирургическое иссечение.
Хирургическая операция – это давний и наиболее действенный способ избавления от разного рода родинок и бородавок, в том числе и от пограничного невуса. Подготовка к вмешательству несложная и непродолжительная. Кожные покровы обрабатывают специальным антисептиком, выполняют местное обезболивание. Когда анестезия подействует, хирург скальпелем иссекает невус, захватывая немного здоровой окружающей ткани – для более полного и стопроцентного удаления нароста.
Хирургическое лечение имеет свои достоинства:
Не лишена операция и недостатков, например:
Тем не менее, при невусах больших размеров врачи настаивают на проведении хирургического вмешательства. Это наиболее верный способ избавиться от проблемы навсегда, предупредить малигнизацию и рецидив новообразования.