Нейссерия что это такое
Neisseria (нейссерии)

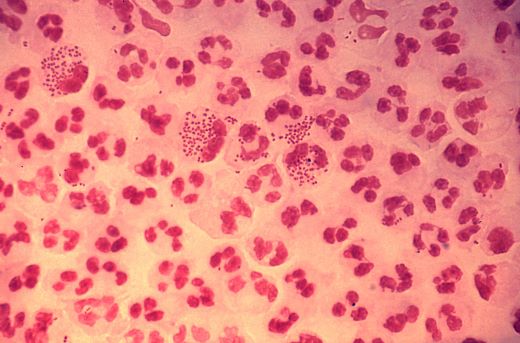
Под микроскопом Neisseria имеют вид кофейных зёрен.
Neisseria обнаруживается в желудке здоровых людей (при условии отсутствия в нём в доминирующем количестве Helicobacter pylori) (Engstrand L., 2012).
Ряд видов нейссерий, в частности N. bacilliformis, N. cinerea, N. elongata, N. flavescens, N. lactamica, N. mucosa, N. perflava, N. polysaccharea, N. sicca, N. subflava, являются непатогенными. Однако эти виды также могут быть ассоциированы с некоторыми заболеваниями.
Neisseria lactamica присутствует в носоглотке многих здоровых детей. Антигены безвредных для человека Neisseria lactamica и Neisseria meningitidis одинаковы, поэтому носительство Neisseria lactamica предположительно предохраняет от развития менингита.
Neisseria в систематике бактерий
Род Neisseria входит в семейство Neisseriaceae, порядок Neisseriales, класс Betaproteobacteria, тип протеобактерии (Proteobacteria), царство Бактерии.
В род Neisseria в настоящее время включены виды: N. animalis, N. animaloris, N. arctica, N. bacilliformis, N. bergeri, N. canis, N. cinerea, N. dentiae, N. dumasiana, N. elongata, N. europea, N. flava, N. flavescens, N. gonorrhoeae, N. iguanae, N. lactamica, N. macacae, N. meningitidis, N. mucosa, N. musculi, N. oralis, N. perflava, N. pharyngis, N. polysaccharea, N. shayeganii, N. sicca, N. skkuensis, N. subflava, N. tadorna, N. wadsworthii, N. weaveri, N. zoodegmatis.
В составе вида Neisseria elongata выделены подвиды: Neisseria elongata subsp. elongata, Neisseria elongata subsp. glycolytica, Neisseria elongata subsp. nitroreducens. В составе вида Neisseria gonorrhoeae — подвид Neisseria kochii, вида Neisseria pharyngis — подвид Neisseria pharyngis subsp. flava.
Нейссерии
Автор: врач – клинический фармаколог Трубачева Е.С.
Автор: врач – клинический фармаколог Трубачева Е.С.
В роду нейссерий присутствуют всего два вида патогенных микроорганизмов — N. meningitidis, он же менингококк, и N. gonorrhoeae, он же гонококк. Все остальные нейссерии являются представителями нормальной микрофлоры человека, обитающей на слизистых оболочках верхних дыхательных путей и урогенитального тракта. Кроме того, носительство этих микроорганизмов распространено и среди теплокровных животных.
Микробиологические аспекты
Основными представителями рода нейссерий являются:
Все нейссерии являются типичными аэробными грамотрицательными кокками, неподвижными, образующими пары или тетрады. Не обладают свойством спорообразования, но менингококк, например, умеет образовывать капсулу. Малоустойчивы во внешней среде, быстро гибнут при высыхании, убиваются практически любым дезинфектантом, и хотя бы с этими микробами у нас почти отсутствует проблема внутрибольничного инфицирования. Правда, ключевое слово «все-таки», «почти», ибо люди остаются людьми, и пациенты не исключение. Но все это, конечно, не касается менингококка, который, в прямом смысле, умеет летать от человека к человеку, передаваясь воздушно-капельным путем, а также через общую вентиляцию, и еще пару лет назад был одним из очень немногих микроорганизмов, которые заставляли надевать СИЗ и сидеть в карантине. О менингококке мы будем говорить отдельно, а сейчас продолжим об общих свойствах всего рода нейссерий.
Практически все представители рода обладают природной чувствительностью к:
бета-лактамам (пенициллинам и цефалоспоринам)
И проявляют природную устойчивость к:
Клинические аспекты:
Зачем вообще стоит знать о непатогенных нейссериях?
Во-первых, мы не знаем, что еще принесет доставший всех до печенок ковид и схемы антибактериальной терапии, которые используются в его лечении, в том числе при отсутствии вторичных бактериальных осложнений (автор в очередной раз изобразил двойной фейспалм, но понимает, почему все это происходит — начиная с пресловутых «временных клинических рекомендаций», которые все-таки стали требовать подтверждения присоединения бактериальной инфекции, и заканчивая внутрибольничными инфекциями, которые никуда не делись, потому что к их распространению есть вполне объективные причины, первой и главной из которых автор видит банальную вымотанность до степени проф. выгорания, и тут хоть обвизжись на тему чистоты рук — без нормально выстроенного режима, в том числе отдыха, эпиднадзор в больничных отделениях просто физически недостижим).
Во-вторых, для нейссерий характерна колонизация слизистых, особенно в детском возрасте, когда в зеве ребенка может определяться до двух видов одномоментно, а при детских тонзиллитах нейссерия вырастет практически в 100% случаев, естественно, в ассоциации с другими патогенами, например, со стрептококком. С возрастом носительство снижается, и к совершеннолетию эти микробы будут выделяться не чаще чем в 2% случаев.
В-третьих, у иммунокомпрометированных пациентов (ВИЧ, онкогематология, ковид, точнее, последствия его лечения и т. п.) нейссерии могут вызывать сепсис, пневмонии, менингиты и т. д., и сбрасывать их со счетов сразу, как возможный контаминат, у такой категории пациентов все-таки не стоит.
Теперь приступим к подробному рассмотрению патогенных представителей нейссерий и начнем с гонококка, он же
Neisseria gonorrhoeae
Гонококк является одним из наиболее проблемных микробов в мире и в плане распространенности, и в плане антибиотикорезистентности. Тому есть очень много причин, в том числе и связанных с медицинской помощью, когда однодневные схемы применения антибиотиков, порочные по своей сути, но используемые в странах, имеющих большие проблемы с доступностью медицинской помощи, потащили их туда, где этих проблем нет. Странно, что те же люди, кто прославлял однодневное применение цефтриаксона, практикуемое в странах экваториальной Африки, отказываются пить профильтрованную через салфетку воду из лужи, что практикуется там же.
Микробиологические аспекты
Гонококк относится к грамотрицательным диплококкам, требовательным к своему культивированию, а именно к таким факторам, как температура и pH среды, и лучше всего растущим на кровяных и шоколадных агарах, так как на обычных средах расти не способен. Умеет образовывать капсулоподобные структуры. Является абсолютным паразитом, так как использует для своей жизнедеятельности вещества из организма человека. При этом неустойчив во внешней среде и, например, при кипячении погибает мгновенно. Любой дезинфектант убивает его также очень быстро.
Клинические аспекты
Гонококки могут инфицировать конъюнктиву, ротоглотку, уретру, цервикальный канал, сначала прикрепляясь к эпителиальным клеткам, а затем проникая внутрь. В месте внедрения образуется острый воспалительный процесс в классическом случае (которого вы можете и не увидеть, так как пациент успел наесться «таблеток из Интернета»), сопровождающийся большим количеством гнойного отделяемого. Далее процесс распространяется как в глубину, так и по поверхности пораженных слизистых оболочек, и без адекватного лечения переходит в хроническую форму. Кроме того, часть гонококков умеет поражать и выживать внутри фагоцитирующих клеток и, таким образом мигрируя внутри организма, забирается в самые отдаленные его отделы, то есть диссеминирует и маскируется вообще подо что угодно.
Что поражается чаще всего:
Уретра, вызывая уретриты
Цервикальный канал, вызывая цервициты
Эндометрий, вызывая эндометриты
Глиссонову капсулу печени
Диссеминированные формы — поражение кожи, суставов, септические артриты, миокардиты, менингиты и т. д.
Существуют бессимптомная и манифестирующая формы гонококковой инфекции, расшифровка коих особого смыла не имеет, так как все понятно по названию.
У мужчин обычно появляется симптоматика уретрита, но до четверти случаев течет совершенно бессимптомно, а эпидидимит является наиболее частым осложнением гонорейной инфекции. Более редкими осложнениями являются стриктуры уретры и простатит.
У женщин в половине случаев гонорейная инфекция носит бессимптомный характер, особенно при инфицировании ротоглотки и прямой кишки. При клинически выраженной (манифестированной) форме она проявляется уретритами, цервицитами, проктитами, вульвовагинитами, циститами, фарингитами и конъюнктивитами, протекающими с обильным гноетечением.
Инкубационный период у мужчин может составлять 3–7 дней, у женщин — до 10.
Терапевтические аспекты
Прежде чем начинать лечить, надо выяснить, насколько дикий и симпатичный гонококк достался вашему пациенту, но в современных условиях на это можно сразу не рассчитывать и считать, что очень сильно повезло, если чувствительность утеряна только к пенициллинам. Для качественной диагностики необходимы количественные, то есть с определением MIC, методики микробиологической диагностики, а не качественный диско-диффузионный метод.
В случае неосложненного цервицита, уретрита или поражения прямой кишки необходимо назначать два препарата с активностью как против гонококка, так и против хламидии в виду высокой их ассоциации. При этом фторхинолоны из-за высокой резистентности к ним у N. gonorrhoeae не могут быть препаратами выбора. Поэтому смотрим в сторону комбинации цефалоспоринов с макролидами при условии ОБЯЗАТЕЛЬНОЙ чувствительности к оным. И никаких одноразовых дозировок — только курсовое применение, иначе хронизация процесса будет обеспечена. О том, как работаю дозо- и времязависимые антибактериальные препараты, автор сотрясала воздух тут. И никаких субклинических дозировок! Не смешите гонококк, у него все равно нет чувства юмора.
Во всех остальных случаях мы ориентируемся в лечении только и исключительно на антибиотикограмму. К чему будет зверье чувствительно, то и назначаем в нормальных, то есть бактерицидных дозах. А пациенту убедительно объясняем, почему терапия носит комбинированный характер и почему речи быть не может «об одном единственном уколе». Да не убьется гонококк, учитывая, как он зарывается в эпителий, а далее под него, и уж тем более плавая в фагоцитах по всему организму. Не нужны нам «африканские» схемы, мы же все-таки в более развитом обществе живем и нормальное, надеюсь, медицинское образование получаем, а потому способны объяснить, что раз пневмония или ангина за день не лечатся, то и с гонококком ровно та же история. Автор умышленно не будет писать никаких терапевтических схем, так как в базовых ситуациях они являются справочным материалом, а во всех остальных, коих большинство, персонифицированной медициной, опирающейся на результаты бактериологических исследований.
В заключение хотелось бы сказать, что хотя на улице и ковид, и иной раз даже у врачей создается впечатление, что ничем другим люди уже не болеют, но мы же понимаем, что это не так. И маски не носят, и точно так же барьерными методами защиты при половых актах не пользуются. Бессмертных Маклаудов оказалось намного больше, чем, например, автор еще совсем недавно подозревала, а потому гонококковые инфекции отнюдь не только проблема дерматовенерологов, с ней и к кардиологу, и к травматологу, да даже к клиническому фармакологу могут придти в любой момент, и основным и главным становится посыл пациента в правильном направлении, то есть в бак. лабораторию и к профильному специалисту. А в следующей статье будем вспоминать менингококк.
Менингококковые инфекции
Менингококковая инфекция — инфекционное заболевание, вызываемое бактерией Neisseria meningitidis. Существует 12 серогрупп (разновидностей) этой бактерии, из них 6 (A, B, C, W, Y и X) вызывают большинство тяжелых форм менингококковой инфекции. Особенность инфекции в том, что у менингококка, как и у гемофильной палочки типа b и пневмококков, имеется полисахаридная капсула, окружающая бактерию и защищающая ее от атак иммунной системы. Маленькие дети (в возрасте от 0 до 5 лет) еще, как правило, не имеют сформированного защитного иммунитета против этой инфекции. (1)
Причины и источники. Инкубационный период
Возбудитель менингококковой инфекции передается только от человека к человеку. Инфекция распространяется воздушно-капельным путем и проникает в организм через слизистую носа, полости рта и глотки. Мельчайшие капли выделений из дыхательных путей, полости рта или носоглотки носителя или больного человека при тесном контакте — поцелуях, чихании, кашле, — попадают на слизистую здорового человека. Там бактерии могут на некоторое время оставаться и размножаться, не вызывая признаков заболевания и не влияя на самочувствие, вызывая бессимптомное носительство (иногда наблюдаются симптомы насморка [назофарингита]). По имеющимся данным, считается, что в любой момент времени около 10-20% населения являются носителями менингококков. Но иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция проникает через слизистую оболочку в кровь. Используя питательные вещества, находящиеся в крови, менингококки могут быстро размножаться, вызывая заражение крови (сепсис), и распространяться через кровь в оболочки головного мозга или другие внутренние органы (например, легкие, суставы, сердце, подкожно-жировую клетчатку и др.). (1) (2)
Время между моментом попадания бактерии в организм и до появления первых признаков болезни называется инкубационным периодом. Для менингококковой инфекции он составляет в среднем 4 дня, но может и меняться от 2 до 10 дней. (2)
Формы заболевания
Под формами заболевания подразумевается то, какой характер носит болезнь, как она протекает, какие органы и системы она поражает. В случаях менингококковой инфекции существуют следующие формы:
Локализованные формы. Развиваются в случае, если защитные силы организма справляются с инфекцией, и она не попадает в кровь.
Бессимптомное носительство: бактерия Neisseria meningitidis остается на слизистой, размножается и периодически выделяется во внешнюю среду. Сам человек не болеет, но является заразным для окружающих.
Острый назофарингит: воспаление ограничивается слизистой носа, носоглотки.
Генерализованные формы — менингит, менингоэнцефалит, сепсис (заражение крови). Развиваются, если возбудитель преодолевает местную иммунную защиту на слизистых оболочках носоглотки и попадает в кровь. С током крови бактерии разносятся по организму, проникают в кожу, почки, надпочечники, легкие, ткани сердца, оболочки головного мозга. Размножение и гибель менингококков приводит к выбросу эндотоксина — ядовитого продукта распада бактерий. Он разрушает стенки сосудов, отчего образуются кровоизлияния, которые выглядят сначала как с ыпь (экзантема) — красноватые точки на коже или энантема — так ие же высыпания на слизистых полости рта, носоглотки, иногда глаз, а затем принимают типичный вид геморрагической (от темно-красной до черной) сыпи размером от точек до обширных некрозов (отмирания) участков кожи. Этот же бактериальный токсин приводит к развитию отека мозга и мозговых strсимптомов, кровоизлияниям во внутренние органы.
Смешанные (сочетание, например, менингита и сепсиса) и редкие формы: развитие воспаления в суставах — полиартрит, в легких — пневмония и т. д. (1) (2) (3)
Симптомы менингококковой инфекции
Носительство. Протекает без жалоб, длится в среднем 10-15 дней, возбудитель обнаруживается только при лабораторном обследовании.
Острый назофарингит. Симптомы менингококкового острого назофарингита могут напоминать ОРВИ — повышение температуры, слабость, головная боль, сонливость, выделение слизи и небольшая заложенность носа. Может закончиться выздоровлением, переходом в носительство или стать причиной развития менингита и других тяжелых форм менингококковой инфекции. В любом случае, даже при минимальных подозрениях или риске заражения менингококком нужно вызывать врача, поскольку самостоятельно определить, действительно ли это менингококковый назофарингит или другая инфекция невозможно: необходимо проведение осмотра и лабораторные анализы.
Менингококцемия (сепсис, заражение крови). Развивается быстро, часто на фоне назофарингита. Температура может резко подняться, с ломотой в мышцах, сильной головной болью, помутнением сознания. В течение 1-2 суток появляется типичная сыпь при менингококковой инфекции — сначала розоватая, затем геморрагическая: неровные высыпания, темно-красного цвета, немного приподнимающиеся над кожей. Как правило, сыпь локализуется на ягодицах, ногах, нижней части туловища. Элементы сыпи очень разные, от «булавочного укола» и красно-коричневых «звездочек» до больших кровоизлияний, которые в тяжелых случаях приводят к отмиранию тканей — некрозу. Неблагоприятным признаком считается раннее появле ние сыпи на лице. (1)
Могут быстро — иногда в первый день, но чаще на 2-3 день после появления признаков болезни, — развиться симптомы, которые говорят о том, что инфекционно-воспалительный процесс затронул оболочки головного мозга, вызывал их раздражение. Такие симптомы называют менингеальными, к ним относят: ригидность затылочных мышц (невозможно прижать подбородок к груди), симптомы Кернига (врач не может разогнуть у больного ногу в колене), Брудзинского (одновременное сгибание головы и подтягивание ног к животу) и другие. Возможно появление типичной сыпи. (1) (3)
Менингеальная симптоматика может говорить о тяжести заболевания, но самостоятельно, без врача, определить ее не следует: нужна комплексная проверка и опыт в оценке симптомов.
Менингоэнцефалит. Воспаление затрагивает мозговые оболочки, головной, иногда спинной мозг. Признаки сходны с симптомами менингита, также развивается сыпь. При менингоэнцефалите могут появиться геморрагическая экзантема и энантема. Экзантемой называют разнообразную сыпь на коже, которая может быть при самых разных инфекциях, аллергиях, это общее описание высыпаний. Энантема — это сыпь разного характера, появляющаяся на слизистых оболочках. В самом начале менингоэнцефалита может быть трудно определить тип сыпи. Она может начинаться как розеола — небольшого, от 1 до 10 мм в диаметре, округлого покраснения, который светлеет при или исчезает при нажатии на него. Затем может переходить в геморрагическую сыпь в виде точек, пятен, звездочек разного размера, не исчезающих при нажатии на них. (1) (3)
Менингококковый сепсис (менигококкцемия) — тяжелая форма заболевания. Состояние больных очень тяжелое: сильная головная боль, рвота, температура может быть как очень высокой — 41° C, так и быть ниже 36,6° C. Связано это с очень быстрым нарушением работы сосудов, падением артериального давления. Быстро появляется пятнисто-папуле зная сыпь: распространяясь по коже и слизистым, она часто сливается с образованием пузырей с кровянистым содержимым. Смертность при данной форме очень высокая — до 60%. (1) (3)
Диагностика менингококковой инфекции
Поставить точный диагноз можно только после лабораторного исследования: если врач заподозрит менингококковую инфекцию, то он назначает анализ крови, спинномозговой жидкости, отделяемого слизистых и сыпи.
По данным источника (1) даже при своевременной и правильной постановке диагноза, правильно назначенном лечении, «высок риск летального исхода. У 10-20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин». Поэтому при развитии хотя бы одного из симптомов, напоминающих по описанию симптомы менингококковой инфекции, сепсиса и любых других форм, рекомендуется вызвать «скорую помощь».
Предварительный диагноз, а затем его уточнение возможно только после клинического осмотра, с обязательным забором с помощью спинномозговой пункции ликвора — спинномозговой жидкости, а также мазков с поверхности слизистой носоглотки, сыпи. Согласно источнику (1), «менингококковая инфекция потенциально смертельна, и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Пациента необходимо госпитализировать в больницу».
Лечение
Лечение зависит от формы заболевания. Госпитализация требуется при любой форме, но если при выявлении бессимптомного носительства менингококковой инфекции и назофарингите могут назначить антибиотики, витаминно-минеральные препараты, то другие формы заболевания требуют экстренного вмешательства и интенсивного лечения. (1) (3)
В зависимости от формы заболевания, особенностей течения, возраста больного и других причин, могут быть назначены антибиотики, возможно, потребуется их комбинация, коррекция дозы. Также могут потребоваться препараты для снижения температуры, снятия судорог, улучшения циркуляции крови и для дезинтоксикации, поддержания работы сердечно-сосудистой системы, головного мозга, снижения риска возможных осложнений. Могут потребоваться и другие мероприятия по поддержанию жизненно важных функций, вплоть до вентиляции легких. Чтобы лечение было максимально эффективным «важно идентифицировать серогруппу менингококка и провести тестирование микроорганизма на чувствительность к антибиотикам».(3)
Группы риска
Вызываемая менингококком инфекция одинаково опасна для всех людей, кроме получивших прививку от менингококковой инфекции. По данным ВОЗ (2), 10-20% населения в любой момент считаются бессимптомными носителями менингококковой бактерии N. meningitidis. Выделяют следующие группы повышенного риска по развитию менингококковой инфекции (1) (2) (3):
Дети младшего и дошкольного возраста. В отсутствие вакцинации защитный иммунитет против менингококков у детей до 5 лет, как правило, еще не сформирован. Имеет значение и то, что дети часто берут в рот игрушки и предметы окружающей среды, делятся едой друг с другом, пьют из общей посуды. Это повышает риск передачи инфекции, если в коллективе имеется ребенок или взрослый бессимптомный носитель менингококков без признаков заболевания.
Подростки и молодые люди с большим количеством социальных контактов, проживанием и общением в скученных условиях (вечеринки, дискотеки, общежития, казармы). Как указано выше, около 10-20% людей считаются возможными бессимптомными носителями менингококковой инфекции. Чем больше и интенсивнее контакты — тем выше риск заразиться.
По этой же причине в группу риска входят призывники и новобранцы.
Лица, перенесшие удаление селезенки, с ВИЧ-инфекцией, с некоторыми генетическими нарушениями. Это лица с иммунодефицитом — сниженными возможностями организма сопротивляться инфекциям.
Лица с кохлеарными имплантатами. При нарушениях слуха и ношении кохлеарного имплантата возможно повреждение внутренних структур уха, снижение местного иммунитета, что может представлять определенный риск заражения.
Путешественники в районы, где высок уровень заболеваемости, страны так называемого «менингитного пояса» в Африке, а также в Саудовскую Аравию для совершения хаджа. Длительный сухой период, ветер, пыль с иссушенной почвы, холодные ночи, распространенность инфекций верхних дыхательных путей снижают защитные возможности слизистой носоглотки. Низкие показатели социально-экономического развития (кроме ОАЭ и Саудовской Аравии), скученность, перемещение большого числа населения из-за традиционного кочевого образа жизни, а в Саудовской Аравии — из-за паломничества, повышают риск того, что на относительно малых территориях соберется большое количество людей, среди которых могут оказаться и бессимптомные носители менингококковой инфекции, и больные, что может привести к возникновению вспышек инфекции.
Профилактика
Короткий инкубационный период, сложность ранней диагностики, быстрое развитие симптомов, распространенность носительства, особенности детского иммунитета, высокий уровень летальности и инвалидизации, а также высокая распространенность инфекции в некоторых странах мира требуют проведения профилактических мер у детей и отдельных взрослых из групп риска.
При вспышках менингококковой инфекции (ограниченных или при эпидемиях) силами медицинских работников могут проводиться так называемые мероприятия в очаге. К ним относится установление карантина, выявление и изоляция носителей, соблюдение санитарно-эпидемиологического режима, другие мероприятия. (3)
Наиболее эффективной мерой является активная иммунизация, то есть профилактическая прививка. В России она включена в Календарь профилактических прививок по эпидемическим показаниям (4). В нем указано, что вакцинации подлежат «дети и взрослые в очагах менингококковой инфекции, вызванной менингококками серогрупп A или C. Вакцинация проводится в эндемичных регионах, а также в случае эпидемии, вызванной менингококками серогрупп A или C». Вакцинации подлежат также лица, подлежащие призыву на военную службу. (4)
В перечень вакцин, которые могут использоваться в России для вакцинации от менингококковой инфекции входят:
Менингококковые полисахаридные вакцины:
моновалентная (против серогруппы A) — полисахаридная сухая;
четырехвалентная (против серогрупп A, C, Y и W).
Менингококковые конъюгированные вакцины:
моновалентная (против серогруппы C).
четырехвалентная (против серогрупп A, C, Y и W). (5) (6)
Согласно позиции Всемирной организации здравоохранения, «конъюгированные вакцины предпочтительнее, чем полисахаридные, поскольку могут формировать популяционный иммунитет, а также обладают более высокой иммуногенностью, особенно у детей младше 2 лет». (7)
Считаешь материал полезным? Поделись с друзьями!