Ночное пароксизмальное апноэ синдром пиквика что это
Пиквикский синдром и апноэ
В наше время существенно участились случаи апноэ по причине пиквикского синдрома. Практически 95% больных с таким диагнозом страдают расстройствами сна.
Что же собой представляет пиквикский синдром?
В медицине синдромом считается стойкий комплекс симптомов, что формируется из набора жалоб больного. Ведущий элемент ПС – это ожирение. Оно относится к главным факторам формирования апноэ. В такой ситуации само апноэ подталкивает прогрессирование ПС. Вот такая круговая порука получается!
Синдром Пиквика характеризуется таким состоянием, при котором развивается дыхательная недостаточность, а также легочное сердце, усиливается ожирение и увеличивается сонливость. Такие больные испытывают:
К характерным чертам болезни относится:
От пиквикского синдрома к апноэ и наоборот!
Ожирение в данном случае чаще всего является причиной расстройства сна, то есть апноэ, лечить которое нужно безотлагательно. В такой ситуации особенно опасен жир на шейном участке и на лице. Такие отложения окологлоточного пространства сужают просвет верхних воздухоносных путей.
Ситуацию усугубляет мягкое небо, что норма для лиц, которые страдают ожирением. Кроме того, теряют упругость мышцы гортани. Расслабляясь, они провисают, что еще больше препятствует прохождению потоков воздуха. Если в районе глотки воздухоносные пути смыкаются полностью, то дыхание вообще прекращается.
Первые описания апноэ у пациентов с ПС появились еще в 1965 году. Больные страдали регулярными картинами асфиксических состояний в ночное время. Через несколько лет были описаны также случаи смертельного исхода, причем внезапного. В это же время было доказано, что ожирение – это основной фактор риска, который приводит к прогрессированию апноэ. Кроме того, было установлено, что он вызывает гипоксемию днем, гиповентиляцию легких, а также ночные расстройства входов и выдохов.
Сегодня между описанными состояниями доказано и обратное взаимодействие: если апноэ вовремя не диагностировать, оно может вызвать синдром Пиквика и привести к его прогрессированию. Частые же приступы апноэ провоцируют гипоксию, что значительно снижает выработку гормонов. В первую очередь речь идет о соматотропном (очень важном!) гормоне, а также об инсулине, который активно участвует в обмене углеводов и жиров.
Но это еще не все. Жир, что накапливается на боковых зонах глотки, еще больше сужает просвет воздухоносных путей, а значит, усугубляет апноэ.
Важно отметить, что апноэ идет рука об руку сначала с острым, а затем и с хроническим, кислородным голоданием. Медики установили, что легкие больного находятся вполне в нормальном рабочем состоянии. А вот высокий уровень ожирения мешает пациенту захватить много воздуха или, если возникает необходимость, убыстрить дыхание. Вследствие этого изменяется состав газов крови: существенно увеличивается доля углекислого газа, что вызывает микропробуждения и лишает пациента сна на глубоких стадиях. А именно такой сон и отвечает за расслабление и полноценный отдых.
Нельзя не сказать о том, что снижаются запасы здоровья, что пагубно влияет на иммунитет. В итоге, часто такие больные травмируются, болеют с серьезными осложнениями. У них растет риск появления пневмонии, а также острой недостаточности дыхания. Больные без синдрома Пиквика переносят все это легче.
Очевидно, что эту порочную связку можно разорвать только специальной лечебной программой апноэ, перед которой проводятся специальные обследования.
Диагностика
Для установления СП нужно обязательно:
План лечения
Так как основная проблема больных ПС – это чрезмерно обширное ожирение, то основной упор терапии припадает на уменьшение массы тела. Кроме того, нужно противостоять осложнениям болезни и не допустить прогресса состояний, что опасны для самой жизни пациента.
При обнаружении нарушений прохождения воздуха во время сна, СОАС, кроме похудения, необходимо:
Кроме этого, носовое дыхание должно быть максимально свободным. Применяются специальные наклейки на нос. Хорошо действуют упражнения против храпа, релаксационный массаж и капы, устраняющие храп.
Широко используются СРАР-аппараты. Они особенно действенны для страдающих синдромом Пиксвика. Так восстанавливается правильное дыхание, а значит, и уровень очень важного для организма кислорода.
Очевидно, нестандартные технологии, и длительный путь лечения приводят к снижению веса и созданию положительного напора в воздухоносных путях.
Медики назначают также мягкую и щадящую диету. Так как больному требуются дополнительные порции кислорода, рекомендуется проветривать комнату, гулять в парке, при необходимости применять кислородную подушку. Могут быть назначены и лекарственные препараты, что разжижающе действуют на кровь, облегчая правильное функционирование сердца.
В сложных случаях может быть предложено оперативное вмешательство.
При комплексном лечении постепенно самочувствие улучшается, пациент худеет, хорошо высыпается и полноценно отдыхает.
Причинно-следственная связь синдрома Пиквика и обструктивного апноэ сна
В целом эти два состояния очень связаны между собой. С одной стороны, у пациентов с апноэ сна часто развивается синдром Пиквика, с другой стороны, у пациентов с данным синдромом распространенность обструктивного апноэ сна составляет 90%.
Страдаете синдромом апноэ сна? Обращайтесь к нам в Центр, мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Пациенты с синдром Пиквика имеют избыточную массу тела, выраженную дыхательную недостаточность и страдают дневной сонливостью.
Для синдрома Пиквика очень характерны эпизоды ночного апноэ. Обструктивные нарушения дыхания во сне изначально были описаны у больных с синдромом Пиквика, поэтому состояния стали ассоциироваться друг с другом, и, в конечном счете, утяжеляют течение друг друга.
Замечено,
В настоящее время разработаны усовершенствованные СИПАП-аппараты Prisma Line из новой линейки компании Weinmann – Loewenstein (Германия). Их применение позволяет максимально эффективно и комфортно осуществлять лечение всего спектра нарушений дыхания пациентов с синдромом обструктивного апноэ сна.
Страдаете синдромом апноэ сна? Обращайтесь к нам в Центр, мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Лечение синдрома Пиквика
Пиквикский синдром характеризуется сочетанием ожирения, избыточного накопления углекислого газа в крови (гиперкапнии) и синдрома обструктивного апноэ сна. Еще данное заболевание называют синдромом ожирения-гиповентиляции.
Отложение жира в области живота поджимает вверх диафрагму и не позволяет человеку полноценно, глубоко дышать. Это приводит к недостатку кислорода и накоплению углекислого газа в крови.
Отложение жира на уровне шеи приводит к сужению дыхательных путей и развитию синдрома обструктивного апноэ сна, сопровождающегося сотнями остановок дыхания у спящего человека. Это еще больше усугубляет недостаток кислорода в организме. От тяжелого кислородного голодания страдают сердце, головной мозг, другие органы.
Если у Вас отмечаются:
обратитесь к сомнологу для уточнения диагноза и последующего лечения.
Именно нарушения дыхания во сне (синдром обструктивного апноэ сна, хроническая гипоксия и гиперкапния) определяют клиническую картину, степень тяжести и прогноз заболевания.
Сомнолог Роман Вячеславович Бузунов:
Для записи к сомнологу звоните:
8 (495) 77-33-195 или оставьте заявку.
Чем опасен синдром ожирения-гиповентиляции
Постоянный недостаток кислорода, избыток углекислого газа в крови ведут к дневной сонливости, частым непроизвольным засыпаниям. Из-за нарастания веса, кислородного голодания страдают сердце, головной мозг, другие органы.
Синдром Пиквика – это:
Почему вылечиться своими силами не получится
Больной попадает в «порочный круг»:
Больным с синдромом Пиквика не удается похудеть и восстановить здоровье своими силами. Попытки лечения у терапевта, кардиолога или эндокринолога тоже безуспешны, потому что заболевание требует особого подхода.
Начинать надо с коррекции нарушений дыхания при участии сомнолога. Это разрушает «порочный круг» между дыхательными расстройствами и нарастанием массы тела.
Только после нормализации дыхания становятся возможны:
Значительное снижение веса;
Улучшение самочувствия, состояния сердца и других органов;
Синдром Пиквика
Синдром Пиквика — состояние, при котором люди с крайней степенью ожирения испытывают альвеолярную гиповентиляцию (не способны дышать достаточно глубоко и быстро), что ведёт к низкому уровню кислорода и высокому уровню углекислого газа в крови. Этот синдром считается подтипом обструктивного апноэ сна. Проявляется значительным увеличением массы тела, одышкой в состоянии покоя и при нагрузке, синюшностью кожи и слизистых оболочек, отеками, дневной сонливостью, быстрой утомляемостью, повышенным артериальным давлением.
Причины

Патогенез
Синдром Пиквика формируется поэтапно. На первой стадии возникают нарушения дыхания: жир в области живота увеличивает внутрибрюшное давление, легкие сдавливаются, площадь поверхности, способной к газообмену, сокращается. Одновременно под влиянием избыточного веса формируется кифоз грудного отдела позвоночника, сокращается подвижность диафрагмы и грудной клетки. Ограничивается пассивный выдох, уменьшается дыхательный объем, развивается альвеолярная гиповентиляция – нарушение внешнего дыхания, при котором уровень газообмена в альвеолах становится ниже порогового, необходимого для нормального функционирования организма.
Снижается давление кислорода, возрастает давление двуокиси углерода. Формируется состояние хронической гипоксии, провоцирующее спазм сосудов легких, легочную гипертензию, увеличение размеров правого желудочка. Сбои в работе сердца обусловлены как нарушением дыхания, так и ожирением. Миокардиальные и перикардиальные ткани постепенно замещаются жиром. Объем циркулирующей крови сокращается, количество красных кровяных телец увеличивается, агрегация тромбоцитов усиливается, повышается вязкость крови, замедляется капиллярный кровоток. Гиперкапния (высокое содержание CO2) частично компенсируется увеличением гематокрита.
Симптомы
Клиническая картина представлена ожирением, дневной гиперсомнией, нарушениями дыхания. Лишний вес накапливается по абдоминальному типу – жировая ткань откладывается преимущественно в районе живота, вокруг внутренних органов. ИМТ большинства пациентов равен 30-45. В положении лежа жир сильнее сдавливает диафрагму и легкие, поэтому во время сна часто возникают остановки дыхания – синдром апноэ. Больные пробуждаются несколько раз за ночь, утром встают не отдохнувшими. Днем пациенты чувствуют сильную сонливость, засыпают на короткий промежуток времени в неподходящих ситуациях – за столом, перед телевизором, в общественном транспорте.
Ритм дыхания неравномерный. Одышка может наблюдаться даже в периоды покоя, при физических нагрузках становится выраженной. Уровень кислорода в крови снижается, развиваются головокружения, быстрая утомляемость, чувство слабости, усталости. Кровяное давление повышается. Характерны головные боли особенно в утренние и вечерние часы. Из-за хронической гипоксии кожные покровы и слизистые оболочки приобретают синюшный оттенок. В первую очередь цианоз появляется в области кончиков пальцев. Легочное сердце провоцирует набухание шейных вен, формирование периферических отеков. Нередко симптомы пиквикского синдрома сочетаются с клиническими проявлениями сопутствующих патологий, вызванных ожирением (СД 2 типа, артериальная гипертония, атеросклеротическое поражение сосудов).
Осложнения
Без лечения синдром Пиквика осложняется заболеваниями сердечно-сосудистой и дыхательной систем. Наиболее вероятным осложнением является обструктивное апноэ – синдром, сопровождающийся сильным храпом, периодическими частичными или полными остановками дыхания во сне с риском летального исхода. Изменения работы сердца и сосудов сопряжены с развитием инфаркта миокарда, инсульта, тромбоэмболии легочной артерии, внезапной смертью. Ожирение способствует нарушению различных видов метаболизма, повышает вероятность болезней костной и эндокринной системы.
Диагностика
Обследование пациентов проводится врачом-эндокринологом. На первом этапе диагностики встает вопрос о дифференциации синдрома Пиквика и синдрома обструктивного апноэ сна (СОАС). Также специалисту нужно исключить другие причины дыхательных расстройств – болезни респираторной системы, сердца, сосудов. С этой целью назначаются консультации кардиолога, пульмонолога, невролога. План диагностических мероприятий состоит из следующих процедур:
Клинический опрос. В недавнем анамнезе имеется интенсивная прибавка веса, спровоцированная стрессовым событием – травмой, тяжелой болезнью, беременностью. Пациенты предъявляют жалобы на одышку, затрудненность дыхания, сонливость днем, частые пробуждения ночью, быструю утомляемость, загрудинные боли, отеки.
Осмотр. Определяется абдоминальное ожирение, масса тела превышает норму на 30% и более. Характерен невысокий рост, укороченная шея, кифоз грудного сегмента позвоночника, бочкообразная форма груди. Кончики пальцев часто имеют синюшный оттенок.
Физикальное обследование. Выявляется брадикардия или тахикардия, аритмия, артериальная гипертензия. При аускультации дыхание в большей части легких ослаблено, тоны сердца глухие. Функциональные легочные тесты – спирометрия, бодиплетизмография – указывают на сокращение объемов дыхания, наличие рестриктивного синдрома.
Лабораторные тесты. Общий анализ крови подтверждает увеличение количества эритроцитов, повышенный гемоглобин, приближенную к нижней границе нормы СОЭ. По данным биохимического исследования обнаруживается дислипидемия, по результатам коагулограммы – повышенная свертываемость крови, увеличение активности протромбина, усиленная адгезия тромбоцитов. В газовом составе крови определяется гипоксемия 95% и ниже, гиперкапния более 40 мм рт. ст.
Инструментальные исследования. На рентгенограммах просматривается горизонтальное расположение ребер, увеличенные межреберные промежутки, высокое стояние диафрагмы, ослабленный сосудистый рисунок, уменьшенный объем легких, расширение поперечника тени сердца, кифоз в грудном отделе позвоночника. По итогам ЭКГ подтверждается гипертрофия правых отделов сердца. ЭхоКГ указывает на дилатацию камер, гипертрофию желудочков, легочную гипертензию.
Лечение синдрома Пиквика

Диета. Разрабатывается система питания, в основе которой лежит снижение калорийности суточного рациона – количество поступающей с калориями энергии должно быть на 10-20% ниже расходуемой. Такой дефицит позволяет пациентам худеть постепенно и безопасно. Ограничивается употребление продуктов с высоким содержанием легких углеводов и жиров. Источники сложных углеводов должны поступать в достаточном количестве, они предупреждают развитие кетоза. Полностью исключается алкоголь, сокращается потребление соли и специй.
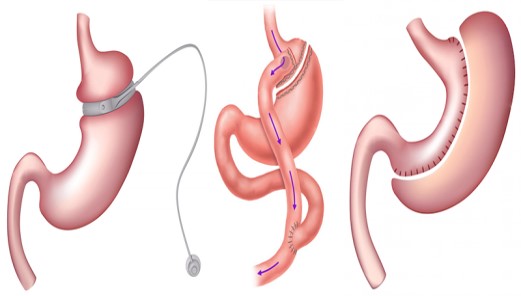
Хирургические операции. При недостаточной эффективности диеты и медикаментозного лечения пациентам может быть рекомендована операция, направленная на уменьшение объема желудка. В результате для насыщения оказывается достаточно небольшого количества пищи, вес тела быстрее приходит к норме. Применяется желудочное шунтирование и продольная резекция желудка.
Прогноз и профилактика
Синдром ночного апноэ и факторы риска сердечно-сосудистой патологии
Опубликовано в журнале:
Волов Н.А., Шайдюк О.Ю., Таратухин Е.О.
Российский государственный медицинский университет, кафедра госпитальной терапии № 1, Москва
Сон – особый процесс, служащий для восстановления организма, сопровождающийся снижением уровня метаболизма, снижением артериального давления, частоты сокращений сердца, изменением работы большинства функциональных систем.
Синдром пароксизмального ночного апноэ представляет собой повторяющиеся в течение сна эпизоды остановки дыхания или значительного снижения воздушного потока [59]. Это достаточно распространённое состояние, которым страдают до 9% женщин и до 24% мужчин среднего возраста. Критериями данного синдрома можно назвать выявляемое при кардиореспираторном мониторинге периодическое прекращение (апноэ) или снижение менее 50% (гипопноэ) дыхательного потока, длительностью более 10 сек., сопровождающееся падением содержания оксигемоглобина на 4% и более по данным пульсоксиметрии. Среднее количество таких эпизодов в течение часа обозначается индексом апноэ-гипопноэ (AHI – apnea-hypopnea index) и индексом десатурации (ODI – oxygen desaturation index). Значения этих индексов менее 5 считаются допустимыми у здорового человека, хотя не являются нормой в полном смысле [30].
Развитие синдрома ночного апноэ возможно у любого человека. Главными факторами риска этого состояния считаются наследственная предрасположенность, мужской пол, избыточный вес (особенно отложение жировой ткани в верхней половине туловища), употребление алкоголя и курение. Наиболее важным фактором считается ожирение, это доказывается и большим популяционным исследованием, показавшим, что доля лиц с ИМТ>30 кг/м² растёт параллельно AHI. Правда, немалая часть пациентов с повышенным индексом апноэ имели нормальный или умеренно избыточный вес [3, 39].
Во время нормального сна преобладает тонус парасимпатической нервной системы. При наличии у человека слишком большого количества эпизодов апноэ и десатурации восстановительная функция сна снижается, возникают внезапные пробуждения, растёт тонус симпатической нервной системы, артериальное давление, повышается риск аритмий и др. При постоянном еженощном повторении таких эпизодов развивается множество патологических процессов, о которых пойдёт речь в этой статье.
Выделяют две формы синдрома апноэ-гипопноэ сна: обструктивное и центральное. Причина обструктивного апноэ сна – закрытие просвета верхних дыхательных путей в результате снижения тонуса мышц гортани. В норме небольшое их расслабление и “провисание” не приводит к значительному сужению просвета, однако при наличии предрасполагающих факторов происходит его перекрытие на уровне рото- и гортаноглотки в области нёбной занавески, основания языка, надгортанника и др. Усугубляют склонность к обструкции верхних дыхательных путей такие состояния как микро- и ретрогнатия, гипертрофия миндалин, макроглоссия и акромегалия, а также положение на спине, приводящее к западанию корня языка.
Современными исследованиями с применением высокотехнологичных методов визуализации (КТ, МРТ, эндоскопия) показано, что локализация таких участков динамична, и для каждого человека они так же индивидуальны, как отпечатки пальцев [44].
В патогенезе второго типа апноэ сна – центрального – основную роль отводят нарушению работы дыхательного центра. Периоды апноэ сменяются периодами гипервентиляции, создавая картину дыхания Чейна-Стокса [4]. Начало этому даёт хроническая гиперрефлексия с рецепторов блуждающего нерва. Они активируются притоком крови к малому кругу кровообращения при горизонтальном положении тела. В результате периода гипервентиляции pCO2 падает ниже порога раздражения дыхательного центра, что проявляется периодом апноэ. Далее наступает новый эпизод гипервентиляции. Прекращение эпизода апноэ сопровождается спонтанным пробуждением, регистрируемым на ЭЭГ (уменьшение глубины сна, не всегда достигающее уровня истинного пробуждения). Показано, что искусственное создание гиперкапнии путём ингаляции СО2 в эксперименте предотвращает гипервентиляцию и следующий за ней эпизод отсутствия дыхания. Возможен переход одного типа апноэ в другой в течение ночи [54].
Нарушения вентиляции, эпизоды пробуждений, циклическое падение насыщения крови кислородом при хроническом течении сказываются на общем состоянии и самочувствии людей. Первой жалобой пациентов обычно бывает отсутствие удовлетворения от ночного сна, каким бы длительным он ни был. Возможны дневная сонливость, инверсия сна, кошмарные сновидения, головные боли по утрам. Подобные симптомы служат показанием для обследования ночного дыхания. Очень важным индикатором также служит храп [23].
Синдром апноэ сна вызывает множество нарушений в организме. Рассмотрим различные варианты патологических процессов, к которым приводят повторяющиеся изо дня в день эпизоды ночного апноэ.
Повышение интенсивности свободно-радикального окисления. Повторяющиеся эпизоды снижения концентрации кислорода крови можно уподобить эпизодам ишемии-реперфузии, сопровождающимся повреждением тканей, подвергнутых гипоксии. Известно, что данное повреждение обусловлено образованием активных форм кислорода, которые взаимодействуют с нуклеиновыми кислотами, липидами и белками и образуют свободные радикалы [32]. В некоторых работах показано, что повторяющиеся эпизоды апноэ во время сна приводят к увеличению концентрации активных форм кислорода [12, 47], продуктов перекисного окисления липидов и жирных кислот, в том числе малонового диальдегида и 8-изопростана. Установлено, что у пациентов с высоким AHI снижена общая антиоксидантная способность сыворотки. Кроме того, работой Yamauchi M et al. (2005), исследовавшими концентрации 8-изопростана и 8-гидрокси-2-дезоксигуано-зина, показано, что выраженность синдрома апноэ сна напрямую и независимо от других факторов риска (в том числе массы тела и возраста) высоко достоверно коррелирует с тяжестью свободно-радикального повреждения клеток [61].
В работе Saito H et al. (2002) в качестве признака тканевой гипоксии применены разница соотношений “мочевая кислота/креатинин” утром и вечером (UA/Cr) и концентрация аденозина сыворотки крови. Показано, что у пациентов с выраженным апноэ (AHI >15/час, минимальная SaO2 1, а концентрация аденозина повышена, что явилось доказательством более выраженного катаболизма нуклеиновых кислот и азотистых оснований в периоды тканевой гипоксии [46]. Наконец, данные, полученные Sahebjami H (1998), показывают, что у пациентов с выраженным синдромом ночного апноэ экскреция мочевой кислоты достоверно (p 1 ). Таким образом, повторяющиеся эпизоды тканевой гипоксии во время периодов ночного апноэ повреждающее действуют на клетки и ткани, вызывая повышение уровня катаболизма и экскреции метаболитов белков, липидов и нуклеиновых кислот.
1 CPAP – continious positive airway pressure. Метод лечения обструктивного апноэ сна путём создания в дыхательных путях положительного давления воздуха в периоды остановки дыхания. Величина создаваемого давления колеблется от 4 до 30 мм вод. ст.
Повышение уровня маркёров воспаления. В ряде работ были измерены концентрации С-реактивного белка и интерлейкина-6 у пациентов с синдромом ночного апноэ, и показано достоверное повышение их уровня, нормализовавшееся после немедикаментозного лечения [7, 48, 62]. По другим данным, у пациентов с повышенным индексом AHI в крови определяются избыточные уровни сывороточного амилоида А (SAA), ФНО-, молекул адгезии (VCAM, ICAM), Е-селектина и протеинового хемоаттрактанта моноцитов типа 1 [52]. Были обнаружены изменения в суточном ритме секреции ФНО- по сравнению с группой контроля. Показано, что CPAP-терапия не снижает уровень С-реактивного протеина у пациентов с ИБС и синдромом ночного апноэ [2].
При исследовании у пациентов с апноэ сна смыва из носоглотки обнаружено повышение количества полиморфноядерных лейкоцитов, а также концентраций брадикинина и вазоактивного интестинального пептида (ВИП), что может быть связано с повреждением мягких тканей этой области при храпе. Подобные изменения выявлены и у детей, страдающих храпом и апноэ сна (в том числе, связанными с гипертрофией миндалин). В конденсате выдыхаемого воздуха у них выявлено достоверное (p 30/час) интервалы RR в среднем были короче (793±27 мс), чем в группе контроля (947±42 мс). Общая вариабельность RR в группе апноэ была снижена (р=0,01). Подобные же изменения, с меньшей достоверностью (p=0.02) были выявлены и у больных с умеренным апноэ сна [35]. Работа Jo JA et al. (2004) показывает, что у больных ночным апноэ по результатам полисомнографического исследования установлено снижение качества ауторегуляции системы сердце-лёгкие: повышение порога чувствительности барорефлексов и уменьшение дыхательных осцилляций кривой вариабельности ритма сердца [24].
В исследовании Garrigue S et al. (2007), случайным образом включившем пациентов с постоянным ЭКС, не имевших диагностированного ночного апноэ, показано, что у 59% из них имеется синдром апноэ сна. Он был выявлен у 58% больных СССУ, у 68% – с полной AV-блокадой, у 50% – с дилатационной кардиомиопатией [16].
Установлена связь ночного апноэ и внезапной смерти. Gami AS et al. (2005) были ретроспективно рассмотрены данные 112 пациентов в период с 1987 по 2003 годы, умерших внезапно, которым за некоторое время до смерти проводилось полисомнографическое исследование. Обнаружено, что в период от 00 до 06 часов среди больных с ночным апноэ умерли 46%, тогда как в общей популяции на этот интервал приходится 16% смертей (р 5/час (p

 Больным с синдромом Пиквика не удается похудеть и восстановить здоровье своими силами. Попытки лечения у терапевта, кардиолога или эндокринолога тоже безуспешны, потому что заболевание требует особого подхода.
Больным с синдромом Пиквика не удается похудеть и восстановить здоровье своими силами. Попытки лечения у терапевта, кардиолога или эндокринолога тоже безуспешны, потому что заболевание требует особого подхода.