Нейрообменно эндокринного синдрома что это
Нейроэндокринные синдромы
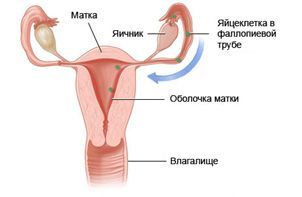
Работа женской репродуктивной системы регулируется двумя железами, расположенными в головном мозге: гипоталамусом и гипофизом. Они выделяют гормоны, которые оказывают влияние на половые железы, заставляя их работать более или менее интенсивно.
Патологические состояния, обусловленные нарушением функции гипофиза и гипоталамуса, называют нейроэндокринными синдромами.
Основные нейроэндокринные синдромы:
Предменструальный синдром
Предменструальный синдром представляет собой совокупность психологических, нервных и эндокринных нарушений, которые возникают перед месячными и проходят или уменьшаются во время менструации. Синдром встречается примерно у 2 – 30% женщин репродуктивного возраста. Тяжелее всего протекает после 35 лет.
Симптомы очень разнообразны.
Климактерический синдром
Климактерический синдром – это симптомокомплекс, возникающий в связи с прекращением менструаций. Как правило, развивается у женщин в возрасте 48 – 50 лет. Основная причина – возрастная перестройка гормональной системы, переход от репродуктивного к старческому возрасту.
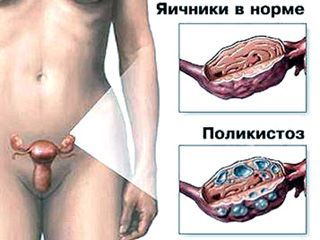
Синдром поликистозных яичников
Синдром поликистозных яичников – патологическое состояние, при котором в организме женщины вырабатывается повышенное количество мужских половых гормонов – андрогенов.
Основными симптомами заболевания являются: аменорея (отсутствие месячных), бесплодие, повышенное оволосение (по мужскому типу), ожирение.
Адреногенитальный синдром
Адреногенитальный синдром возникает вследствие нарушения функции надпочечников и проявляется в виде вирилизации – развития мужских признаков.
Посткастрационный синдром
Возникает после операции удаления яичников (кастрации). При этом в организме полностью прекращается выработка женских половых гормонов – эстрогенов.
Статьи
Нейрообменно-эндокринный синдром
Автор статьи
Врач акушер-гинеколог, кандидат медицинских наук, доцент кафедры акушерства и гинекологии московского факультета РГМУ, главный врач медицинской клиники “Здоровая семья”.
НЕЙРООБМЕННО-ЭНДОКРИННЫЙ СИНДРОМ.
При физиологически протекающей беременности происходит ряд изменений, связанных с изменением секреции гормонов различных уровней репродуктивной системы. В результате данных изменений происходят последовательные метаболические сдвиги:
Вследствие этого при нормально протекающей беременности увеличивается масса тела. Повышение содержания некоторых гормонов при нормально протекающей беременности способствует снижению активности клеточного иммунитета, которая является гормонально-метаболическим фоном для развития гиперпластических процессов в организме. После родов или прервавшейся беременности у здоровых женщин постепенно происходит нормализация гомеостаза. У женщин с неблагоприятным фоном (наследственная отягощенность эндокринными заболеваниями, ожирением, перенесенные в детстве или пубертатном возрасте инфекции, интоксикации) нормализации функций гипоталамуса и метаболических сдвигов не происходит, у них развивается клиническая картина послеродового нейроэндокринного синдрома.
Основными клиническими симптомами являются ожирение, снижение функции яичников, повышенное оволосение на теле (гипертрихоз), тенденция к повышению артериального давления (гипертензия), гипергликемия, также характерны симптомы: головная боль, быстрая утомляемость, головокружения, обильное мочеиспускание, повышенная жажда, повышенный аппетит, повышение температуры. Интенсивность гипертензии и гипергликемии зависят от длительности заболевания.
Женщинам, у которых на основании анамнеза и клинических проявлений можно предположить данный диагноз, производятся следующие диагностические процедуры:
Опорными пунктами в диагностике являются: 1- типичное начало заболевания, прогрессивное нарастание массы тела после прервавшейся беременности или родов, на фоне которого развиваются скудные менструации и гипертрихоз; 2- вторичное бесплодие, связанное со снижением функции яичников; 3- характерное распределение жировой ткани с преимущественным отложением жира на животе и плечевом поясе; 4- следующая симптоматика: повышенный аппетит и жажда, обильное мочеиспускание, тенденция к повышению артериального давления, субфебрильная температура, головная боль, нарушение сна и бодрствования, настроения.
При лечении больных послеродовым нейроэндокринным синдромом основными задачами являются уменьшение массы тела, регуляция менструального цикла с последующей стимуляцией овуляции или подбором контрацептивных средств. На первом этапе лечения всем без исключения больным проводится диетотерапия, направленная на создание отрицательного энергетического баланса за счет ограничения каллоража (до 1200-1800ккал.), при соблюдении принципов сбалансированного питания:
Учитывая клинические проявления задержки жидкости в организме (пастозность, отечность конечностей и лица) рекомендуется ограничение жидкости до 2-1,5л. в сутки. Одновременно с диетой назначают мягкие мочегонные препараты.
Лекарственные препараты назначают в строгом соответствии с характером выявленных метаболических и эндокринных нарушений.
Лечение преследует цель по мере возможности диетическими, фармакологическими и хирургическими средствами нормализовать нарушения функций важнейших желез внутренней секреции (поджелудочной, надпочечников, яичников) и нарушенный метаболизм.
Метаболический синдром с позиций гинеколога
Проблема ожирения представляет угрозу здоровью населения. Согласно данным ВОЗ 1,7 млрд человек на планете имеет избыточный вес, а к 2025 г. 40% мужчин и 50% женщин будут страдать ожирением.
Проблема ожирения представляет угрозу здоровью населения. Согласно данным ВОЗ 1,7 млрд человек на планете имеет избыточный вес, а к 2025 г. 40% мужчин и 50% женщин будут страдать ожирением.
Метаболический синдром (МС) у женщин репродуктивного возраста практикующие врачи знали ранее как нейро-обменно-эндокринный синдром, протекающий по типу легкой формы болезни Кушинга. У женщин репродуктивного возраста МС является одной из наиболее частых причин ановуляторного бесплодия, ранних потерь беременности. Частота данной патологии составляет примерно 30–35% в структуре нарушений репродуктивной функции и до 70% среди пациенток с рецидивирующими гиперпластическими процессами эндометрия.
Механизмы формирования МС подробно изучены в клинических и экспериментальных исследованиях В. Н. Серова и соавт. Под воздействием различных факторов (роды, аборты, нейроинфекции, стрессы, операции, травмы и др.) нарушается нейроэндокринная регуляция функции гипоталамуса. Поэтому отмечается множество диэнцефальных симптомов (нарушение сна, аппетита, жажда, головокружение, головные боли, гипертензия и др.), указывающих на центральный (гипоталамический) генез данной патологии. В патогенез МС включаются несколько систем: гипоталамус-гипофиз-надпочечники, гипоталамус-гипофиз-яичники, аутокринная и эндокринная система висцеральной жировой ткани.
Следствием нарушения нейроэндокринного контроля функции гипоталамуса является повышение секреции и выделения адренокортикотропного гормона (АКТГ), пролактина; также нарушается цирхоральный ритм выделения гонадолиберина и, соответственно, гонадотропинов в гипофизе. Внегонадно синтезирующийся из андрогенов эстрон повышает чувствительность гипофиза к гонадолиберину, что приводит к формированию вторичных поликистозных яичников (ПКЯ).
В ответ на избыточную стимуляцию АКТГ в надпочечниках повышается продукция кортизола и андрогенов. Гиперкортизолизм способствует специфическому распределению жировой ткани с преимущественным отложением жировой ткани в области плечевого пояса, живота и мезентерии внутренних органов. Такой тип ожирения называют висцеральным (синонимы: центральное, кушингоидное, мужское, андроидное). Кортизол непосредственно способствует инсулинорезистентности (ИР) — снижению чувствительности периферических тканей (скелетной мускулатуры) к инсулину. Как следствие ИР развивается гиперинсулинемия в результате гиперфункции b-клеток поджелудочной железы с целью поддержания нормогликемии. Следующим этапом — как результат гиперинсулинемии — является нарушение липидного спектра крови (дислипидемия), характеризующееся повышением атерогенных факторов (триглицеридов, липопротеинов низкой плотности (ЛПНП), липопротеинов очень низкой плотности (ЛПОНП) и снижением уровня липопротеинов высокой плотности (ЛПВП)), что приводит к атеросклерозу и артериальной гипертонии (АГ). Последовательность развития метаболических нарушений происходит соответственно длительности заболевания. Поэтому АГ, обязательный компонент МС, проявляется, как правило, после 35 лет.
Нарушение нейромедиаторного контроля за функцией центров пищевого поведения, которые находятся в гипоталамусе, приводит к повышенному потреблению пищи, в результате чего увеличивается степень ожирения.
Надпочечниковые андрогены (ДГЭА-С, тестостерон) и тестостерон, синтезирующийся в жировой ткани, также способствуют периферической ИР.
Таким образом, результатом активации оси гипоталамус-гипофиз-надпочечники является формирование висцерального ожирения, ИР (гиперинсулинемии), дислепидемии и АГ. Следствием эндокринно-метаболических нарушений является в репродуктивном возрасте ановуляторное бесплодие, а в пременопаузе — развитие СД 2 типа, сердечно-сосудистых заболеваний (ССЗ), аденокарциномы эндометрия.
Роль инсулина в овариальной функции сводится к усилению ЛГ-зависимого синтеза тестостерона и повышению его биодоступности.
У женщин с МС поликистозные яичники (ПКЯ) формируются не только как следствие метаболических изменений, но и первичного нарушения нейромедиаторного контроля секреции гонадолиберина. Избыток андрогенов первично из надпочечников, а затем из ПКЯ поступает в жировую ткань, где повышается синтез эстрона. Внегонадно синтезируемый эстрон приводит к развитию гормональнозависимых заболеваний в репродуктивной системе.
В результате вышеописанных эндокринно-метаболических нарушений резко увеличивается продукция андрогенов. Необходимо четко представить источники андрогенов, на которые необходимо воздействовать при назначении лечения. Можно выделить следующие основные источники гиперпродукции андрогенов: надпочечники, жировая ткань, гиперинсулинемия, поликистозные яичники.
Клиническая картина всем хорошо известна. Кардинальным признаком МС является нарушение менструальной и генеративной функций на фоне прогрессирующей прибавки массы тела (МТ). Основными жалобами пациенток являются: нарушение менструального цикла, невынашивание беременности, бесплодие, избыточное оволосение, ожирение и многообразие диэнцефальных жалоб. Причем избыточную массу тела (ИМТ) пациентки связывают с эндокринными нарушениями, а не с алиментарными факторами. Только при тщательно собранном анамнезе можно выявить наличие повышенного аппетита и неадекватного отношения к количеству потребляемых калорий. Это связано с нарушением функции центров пищевого поведения, которые находятся в гипоталамусе. Из перенесенных заболеваний отмечается большая частота ОРВИ различной экстрагенитальной патологии. Наследственность у большинства пациенток отягощена нарушениями репродуктивной функции, ожирением, инсулиннезависимым сахарным диабетом (ИНСД), ССЗ.
Возраст менархе не отличается от такового в популяции — 12–13 лет. Отличительным признаком является вторичное нарушение менструального цикла после воздействия различных факторов на фоне прибавки МТ. Нарушение менструального цикла начинается с увеличения длительности цикла с недостаточностью лютеиновой фазы (НЛФ), а затем развиваются олигоаменорея и хроническая ановуляция. Следует отметить большую частоту дисфункциональных маточных кровотечений (ДМК) — до 20%.
При объективном исследовании определяется индекс МТ, значение которого у большинства пациенток более 30, что соответствует ожирению. Тип ожирения определяется по соотношению «объем талии/объем бедер» (ОТ/ОБ), значение которого более 0,85 характерно для висцерального распределения жировой ткани преимущественно в области плечевого пояса и живота. Важным клиническим признаком является наличие полос растяжения на коже живота, бедер от бледно-розового до багрового цвета. Часто наблюдаются изменения кожи по типу «нигроидного акантоза», проявляющегося в виде шероховатых гиперпигментированных участков кожи в местах трения и складок (паховые, подмышечные, под молочными железами, на животе). Эти изменения кожи являются клиническим признаком ИР. При осмотре наблюдаются выраженные андрогензависимые проявления (гирсутизм, угревая сыпь), что обусловлено влиянием не только надпочечниковых андрогенов, но и внегонадно синтезируемого тестостерона в большом количестве жировой ткани. При формировании вторичных ПКЯ отмечается усиление роста стержневых волос не только по белой линии живота, околососковых полей и внутренней поверхности бедер, но и часто в области подбородка, бакенбард, на грудине, спине, ягодицах. При этом у некоторых пациенток имеются признаки вирильного синдрома — андрогензависимая алопеция и снижение тембра голоса.
Состояние молочных желез характеризуется их гипертрофией за счет жировой ткани и большой частотой фиброзно-кистозной мастопатии.
Диагностика сложности не представляет, поскольку основывается на типичной клинической симптоматике и данных анамнеза: нарушение менструального цикла на фоне прибавки МТ, висцеральное ожирение и «диэнцефальные» жалобы. Трансвагинальная эхография в начале заболевания выявляет мультифолликулярные яичники, а примерно через 3–5 лет — ПКЯ с утолщенной гиперэхогенной капсулой, которые иногда могут быть увеличены в 2–6 раз.
Гормональные нарушения характеризуются повышением в крови концентраций АКТГ, кортизола, пролактина. Уровни лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) могут быть нормальными, а при формировании вторичных ПКЯ повышаются концентрации ЛГ с увеличением соотношения ЛГ/ФСГ до 2,5–3. Повышены также уровни инсулина и снижены концентрации половых стероидсвязывающих глобулинов (ПССГ). Кроме того, характерно увеличение содержания 17-ОП, Т и ДГЭА-С в крови, 17-КС — в моче. Это зачастую приводит к необоснованному назначению дексаметазона (аналог кортизола), что не является патогенетически обоснованной терапией надпочечниковой гиперандрогении, поскольку у этих пациенток и без того повышены концентрации кортизола. Следует отметить, что гормональные исследования не являются решающими в диагностике МС, поскольку очень вариабельны в связи с повышением биологически активных фракций тестостерона и эстрадиола за счет снижения продукции ПССГ, индуцированного инсулином.
При биопсии эндометрия отмечают большую частоту гиперпластических процессов и аденоматоза в эндометрии (до 60%), что, несомненно, связано с выраженными метаболическими нарушениями. Поэтому практикующие врачи должны относиться к этим пациенткам с онкологической настороженностью и рекомендовать раздельное выскабливание при наличии нарушений менструального цикла, а также эхографических признаках гиперплазии эндометрия.
Метаболический гомеостаз характеризуется повышением в крови уровня инсулина, ЛПНП и ЛПОНП, триглицеридов, снижением концентраций ЛПВП. Пероральный глюкозотолерантный тест с определением базальных и стимулированных глюкозой (через 2 ч после приема 75 г глюкозы) концентраций инсулина и глюкозы выявляет нарушение толерантности к глюкозе. Информативным также можно считать определение индекса HOMA (математическая модель), значения которого более 2,5 свидетельствуют об ИР. Для подсчета данного индекса необходимы только значения базальных концентраций глюкозы и инсулина, которые перемножаются и делятся на 22,5.
Лечение МС
Восстановления менструальной и генеративной функций можно добиться на фоне нормализации МТ. Наиболее частой ошибкой практикующих врачей является стимуляция овуляции на фоне ожирения. Важным в успехе лечения является раннее выявление заболевания на стадии функциональных нарушений, до формирования ПКЯ. В этом случае снижение МТ на фоне медикаментозной терапии приводит к восстановлению генеративной функции. На первом этапе цель лечения — это нормализация МТ на фоне рационального питания и физических нагрузок. При беседе с пациенткой необходимо выяснить длительность наличия у нее избыточного веса, расспросить о попытках снижения МТ и эффективности данных мероприятий. Важно оценить заинтересованность и мотивацию пациентки, поскольку женщины, планирующие беременность, лучше соблюдают рекомендации врача. Необходимо выяснить характер питания. Можно рекомендовать ведение пищевого дневника, а затем оценить полученные данные за несколько дней (рабочие и выходные дни). В дневнике необходимо отразить время приема пищи, наименование продукта и количество съеденного, где и с кем принималась пища, каковы были причины ее приема.
При ожирении выявлено нарушение пищевого поведения:
Принципы рационального питания:
Рекомендуется тактика умеренного постепенного снижения МТ, что позволяет уменьшить частоту рецидивов заболевания. Оптимально снижение МТ на 0,5–1 кг в неделю. Снижение МТ менее 5% от исходной представляет собой недостаточный эффект, 5–10% — удовлетворительный, более 10% — хороший.
Расчет калорийности суточного рациона, предложенный ВОЗ:
При низкой физической активности (умственная, сидячая, домашняя нетяжелая работа) коэфф. = 1.
При умеренной физической активности (работа, связанная с ходьбой, занятия физкультурой не менее 3 раз в нед) коэфф. = 1,3.
При высокой физической активности (тяжелая физическая работа, занятия спортом) коэфф. = 1,5.
Для снижения МТ полученную величину калорийности суточного рациона уменьшают на 20% (500–600 ккал/д).
Упрощенная методика: пациентке с ИМТ или ожирением для поддержания веса необходимо 22 ккал на 1 кг веса. Для снижения МТ полученную суточную калорийность уменьшают на 700 ккал.
Во избежание появления чувства голода и ухудшения психического состояния первоначальное уменьшение калорийности не должно превышать 500–600 ккал. Нижний порог ограничения калорийности у женщин составляет 1200 ккал.
Медикаментозная терапия. Из препаратов нейромедиаторного действия хорошо себя зарекомендовал сибутрамин (Меридиа) — селективный ингибитор обратного захвата серотонина и норадреналина в синапсах ЦНС. Препарат усиливает и пролонгирует чувство насыщения, таким образом подавляя аппетит, стимулирует симпатическую нервную систему, повышая расход энергии.
К нейротропным препаратам относится также Парлодел (по 2,5–5 мг/сут), который воздействует на допаминергический обмен, нормализуя синтез и выделение не только пролактина (ПРЛ), но и АКТГ, ЛГ, ФСГ.
К препаратам, препятствующим всасыванию жиров, относятся орлистат и Бодимарин. Орлистат (Ксеникал) — ингибитор желудочно-кишечных липаз, не имеет системного действия; он препятствует расщеплению и всасыванию 30% жиров, поступающих с пищей, способствуя снижению МТ. Механизм действия Бодимарина основан на расщеплении и выведении жиров, поэтому диареи и жирного стула не наблюдается.
Также рекомендуются умеренные физические нагрузки, что способствует не только снижению МТ, но и повышению чувствительности периферических тканей (мышечной) к инсулину.
Поскольку у всех пациенток отмечается висцеральное ожирение, которое всегда характеризуется инсулинорезистентностью, то рекомендуется метформин (Глюкофаж или Сиофор) по 1500 мг/сут.
Эффективно также назначение Верошпирона по 75–100 мг/сут. Препарат оказывает гипотензивное и антиандрогенное действие.
Пациенткам с олигоаменореей на фоне проведения комплексной метаболической терапии рекомендуется пользоваться контрацептивом НоваРинг.
После снижения МТ на фоне диеты и/или медикаментозной терапии у части женщин восстанавливается овуляторный менструальный цикл и наступает беременность.
Ановуляция после нормализации МТ и метаболических нарушений указывает на формирование вторичных ПКЯ. В этом случае рекомендуется стимуляция овуляции консервативным или хирургическим путем.
Многофакторый патогенез МС с вовлечением многих систем организма обусловливает сложность и малую эффективность терапии, основой которой должна быть регуляция нейромедиаторного обмена ЦНС на фоне нормализации МТ. Своевременная коррекция метаболических нарушений на функциональной стадии заболевания (до формирования ПКЯ) более эффективна в восстановлении репродуктивного здоровья.
М. А. Геворкян, доктор медицинских наук, профессор
МГМСУ, Москва
Нейрообменно-эндокринный синдром
Дата публикации: 13.12.2016 2016-12-13
Статья просмотрена: 1552 раза
Библиографическое описание:
Нагорняк, А. С. Нейрообменно-эндокринный синдром / А. С. Нагорняк, В. С. Бойразян, Д. Г. Пасечник, Н. С. Карнаухов. — Текст : непосредственный // Молодой ученый. — 2016. — № 26.2 (130.2). — С. 29-30. — URL: https://moluch.ru/archive/130/36149/ (дата обращения: 07.12.2021).
Данная статья является кратким литературным обзором по проблеме такого расстройства нейро-гуморальной регуляции как нейрообменно-эндокринный синдром. В статье изложены основные причины данного заболевания, его патогенез и основные аспекты его лечения.
Ключевые слова: нейрообменно-эндокринный синдром, диэнцефалический (гипоталамический) синдром, гиперфункция коры надпочечников.
This article is a brief review of the literature on the issue of such a disorder neuro-humoral regulation of neyroexchanging endocrine syndrome. The article describes the main causes of this disease, its pathogenesis and the main aspects of his treatment.
Key words: Neyroexchanging endocrine syndrome, diencefaly (hypothalamic) syndrome, hyperactivity of the adrenal cortex.
Нейрообменно-эндокринный синдром (НОЭС) — нарушение гормональной функции таких органов, как яичники и надпочечники, на фоне прогрессирующей прибавки массы тела и диэнцефальной симптоматики. Диэнцефальный синдром (или гипоталамический синдром) — это симптомокомплекс, возникающий в результате поражения гипоталамо-гипофизарной области, в картине которого имеются вегетативно-эндокринно-трофические расстройства.
Важно заметить, что отмечается сходство нейрообменно-эндокринного синдрома с болезнью Иценко-Кушинга, протекающей в легкой форме.
Нейрообменно-эндокринный синдром был выделен как отдельная форма «послеродового ожирения» в 1970 г. Владимиром Николаевичем Серовым, академиком РАМН, доктором медицинских наук, профессором, научные работы которого посвящены не только неотложным состояниям в акушерстве и гинекологии, но и гинекологической эндокринологии.
Позднее было выявлено, что схожие клинические и эндокринно-метаболические проявления развиваются не только после родов и абортов, но и под влиянием различных факторов, таких как стрессы, нейроинфекции, операции, травмы, не только в репродуктивном, но и в пубертатном возрасте у женщин, не имевших в анамнезе беременностей. Важная роль отводится определенным предшествующим и способствующим развитию болезни состояниям, связанным с врожденной или приобретенной функциональной лабильностью гипоталамо-гипофизарной системы.
Патогенез НОЭС связан с увеличением синтеза и выделения 3-эндорфина и уменьшением образования дофамина под действием вышеперечисленных факторов. Следствием данного звена патогенеза является постоянное повышение секреции кортиколиберин и пролактина. По тем же механизмам нарушается секреция рилизинг-гормон гонадотропинов, вследствие чего нарушается и гонадотропная функция. В надпочечниках повышается образование глюкокортикоидов, минералокортикоидов и половых гормонов. В результате нарушения гонадотропной функции в яичниках нарушается рост и созревание фолликулов, развивается их кистозная атрезия, гиперплазия клеток теки и стромы, формируются поликистозные яичники.
Лечение нейрообменно-эндокринного синдрома, главным образом, должно быть связано с нормализацией массы тела. Самой часто встречающейся ошибкой практических врачей является попытка стимулировать овуляцию на фоне ожирения. Важным в успехе лечения НОЭС является раннее выявление заболевания на стадии функционального расстройства, еще до формирования поликистозных яичников. В этом случае снижение массы тела на фоне редукционной диеты и медикаментозной терапии, направленной на нормализацию нейромедиаторной функции ЦНС, приводит к восстановлению овуляторных менструальных циклов и фертильности. Снижение веса на фоне голодания у этой категории больных противопоказано, так как имеющиеся метаболические нарушения приводят к потере белка в процессе глюконеогенеза.
При раннем выявлении и лечении нейрообменно-эндокринного синдрома прогноз очень благоприятный. При позднем обнаружении НОЭС в пременопаузальном периоде увеличивается риск развития аденокарциномы эндометрия, сердечно-сосудистых заболеваний и инсулинонезависимого сахарного диабета.
1. Серов В. Н. Гинекологическая эндокринология / Серов В. Н., Прилепская В. Н., Овсянникова Т. В. // Нейрообменно-эндокринный синдром (гипоталамический синдром, метаболический синдром). — 2004 г.
2. Дедов И. И. Национальное руководство по эндокринологии / Дедов И. И., Мельниченко Г. А. — М: ГЭОТАР-Медиа, 2016 г.